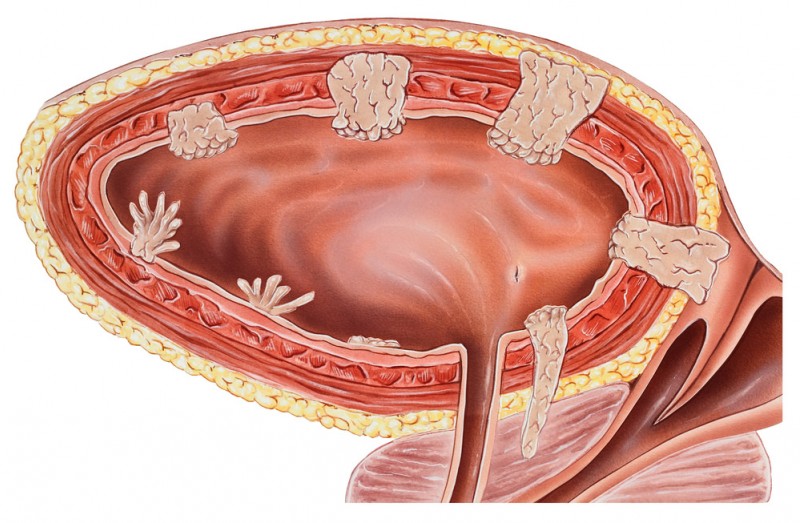
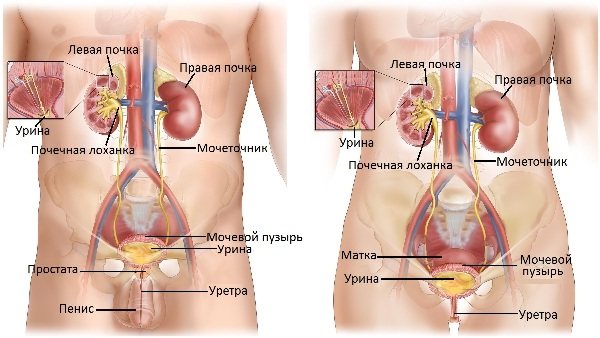
Синдром раздраженного мочевого пузыря: причины, симптомы и лечение
Содержание:
- Диагностика СРМП
- Основные симптомы заболевания
- Причины развития заболевания
- Цистит может быть и осложнением туберкулеза
- С какими проблемами можно столкнуться при СРМП?
- Признаки
- Как вылечить?
- Методы профилактики
- Другие методы лечения
- Диагностика синдрома раздраженного мочевого пузыря
- С какими проблемами можно столкнуться при СРМП?
- Методы диагностики
- Основные признаки синдрома раздраженного мочевого пузыря
- Способы лечения
- Первые признаки и симптомы
Диагностика СРМП
 Синдром обладает характерными признаками. Однако при постановке диагноза надо дифференцировать раздражение мочевого пузыря от полиурии. Для начала нужно установить количество выпиваемой жидкости и отделяемой мочи. Отличают эти патологии при обследовании и анализах по следующим симптомам:
Синдром обладает характерными признаками. Однако при постановке диагноза надо дифференцировать раздражение мочевого пузыря от полиурии. Для начала нужно установить количество выпиваемой жидкости и отделяемой мочи. Отличают эти патологии при обследовании и анализах по следующим симптомам:
| СРМП | Полиурия |
| В сутки выходит 1-1,5 литра мочи | В сутки выходит 2-3 литра мочи |
| За раз выходит 50-70 мл | За раз выходит 150-250 мл |
| Плотность мочи без изменений | Плотность мочи снижена |
| Позыв возникает внезапно, терпеть его невозможно | Позыв нарастает постепенно, его можно терпеть |
 Патологий со схожими симптомами довольно много, поэтому надо провести полное обследование:
Патологий со схожими симптомами довольно много, поэтому надо провести полное обследование:
Начать надо со сбора анамнеза, при этом устанавливают частоту мочеиспускания, наличие болей, дискомфорта при мочевыделении или дефекации
При неврологических и психических нарушениях отмечаются половые дисфункции, головные боли, депрессия, головокружение, раздражительность, эпилептические приступы и другие виды расстройств.
При осмотре обращают внимание на наличие нервных расстройств: спазмов, мышечной дрожи, нарушений координации, памяти, речи. На проблему с центральной нервной системой указывает светобоязнь, дискомфорт от громких звуков, головные боли.
Нужен анализ крови и мочи
В большинстве случаев для постановки точного диагноза требуются лабораторные исследования. В моче можно обнаружить повышенное содержание белков, лейкоцитов, эпителиальных клеток.
При подозрении на опухоль, цистит, МКБ назначают КТ, МРТ или УЗИ таза. При этих исследованиях можно найти различные новообразования.
Основные симптомы заболевания
У здорового человека в организме в сутки вырабатывается порядка 2 л мочи, которая расходуется за 8 и менее актов мочеиспускания. В случае если пациенту приходится посещать туалет больше 10 раз в день, то это симптомы, указывающие на раздраженный орган. При этом человек испытывает очень сильное желание немедленно совершить мочеиспускание, у него даже нет возможности дождаться посещения туалета.
Одним из симптомов может стать образ жизни, который ведет человек, когда поневоле ему приходится выбирать только те места, где есть туалетная кабинка.
- По дороге в туалет пациент не может удержать мочу;
- Если деуринация началась, остановить ее невозможно;
- При смехе и кашле начинается мочеиспускание непроизвольного типа;
- Начать мочиться невозможно при наполненном мочевом пузыре;
- Урина вытекает при звуке дождя или льющейся воды;
- Выделяемой жидкости всегда немного;
- Присутствует устойчивое ощущение незавершенной деуринации и остатка урины внутри.
Причины развития заболевания
СРМП может быть как самостоятельной болезнью, так и следствием уже существующих проблем в организме. Процесс мочеиспускания в норме проходит при слаженной работе мочевого пузыря, уретры, их связок и мышечных тканей.
Специалисты выделяют следующие причины патологического состояния:
- Физиологические аномалии тазовых отделов или усиление пропускной способности рецепторами мочевого пузыря нервных импульсов. Это может происходить при регулярных физических нагрузках, поднятии тяжестей.
- Нарушение работы нервной системы. Часто СРМП наблюдают у людей с депрессиями, перевозбудимостью, бессонницей, после перенесенных стрессов.
- Опухолевые образования (киста яичника, аденома простаты, миома матки). Образование по мере увеличения начинает давить на мочевой пузырь, нарушая его функциональность.
- Нарушение гормонального фона вследствие возрастных изменений. Синтез активных гормонов снижается, что влияет на мышечно-связочный аппарат мочевыводящих органов.
- Травмы спинного мозга, головы, хирургические вмешательства, а также травмирование мочевых путей вследствие движения конкрементов при мочекаменной болезни.
- Воспалительные заболевания мочевыделительной системы (цистит, нефрит, уретрит).
https://www.youtube.com/watch?v=G1XZalbvdgA
Специалисты выделяют следующие причины патологического состояния:
- Физиологические аномалии тазовых отделов или усиление пропускной способности рецепторами мочевого пузыря нервных импульсов. Это может происходить при регулярных физических нагрузках, поднятии тяжестей.
- Нарушение работы нервной системы. Часто СРМП наблюдают у людей с депрессиями, перевозбудимостью, бессонницей, после перенесенных стрессов.
- Опухолевые образования (киста яичника, аденома простаты, миома матки). Образование по мере увеличения начинает давить на мочевой пузырь, нарушая его функциональность.
- Нарушение гормонального фона вследствие возрастных изменений. Синтез активных гормонов снижается, что влияет на мышечно-связочный аппарат мочевыводящих органов.
- Травмы спинного мозга, головы, хирургические вмешательства, а также травмирование мочевых путей вследствие движения при .
- Воспалительные заболевания мочевыделительной системы ( , ).
Цистит может быть и осложнением туберкулеза
Нарушения в работе органов мочевой системы вызываются разными причинами. Поражение мочевика у мужчин чаще всего провоцируют:
- инфекционное воспаление;
- неврологические расстройства;
- добро- и злокачественные образования в пузыре;
- врожденные аномалии мочеполовых органов;
- фоновые болезни репродуктивной или мочевой системы.
Многие урологические патологии сопровождаются специфическими признаками. Но чтобы выявить и устранить провоцирующие факторы, мужчины должны пройти обследование у врача.
Мочевой пузырь (болезни требуют использование медикаментов) – это орган, патологии которого могут приводить к осложнениям. Такое бывает при несвоевременном лечении или когда терапия отсутствует.
В качестве осложнений появляются следующие патологии:
- пиелонефрит – инфекция в почках;
- аднексит и сальпингит – болезни матки;
- гематурия – кровь в моче;
- нефрит – воспаление почек.
При подозрении на болезни мочевого пузыря требуется помощь врача, самостоятельное назначение терапии не рекомендуется. А если человек здоров, нужно соблюдать профилактические меры, чтобы снизить вероятность возникновения патологий.
Оформление статьи: Мила Фридан
Нечастые разновидности цистита – это те, которые вызываются пурпурой, актиномикозом и шистосомозом.
Путь, которым патогенные микроорганизмы попадают в мочевой пузырь, может быть разным. В зависимости от него цистит делится на нисходящий, восходящий, лимфогенный и гематогенный. Восходящий вариант заражения (из уретры) у пациентов мужского пола встречается довольно редко. Цистит у мужчин чаще всего бывает нисходящим (в случае почечной инфекции), а также гематогенным и лимфогенным.
Существуют также и циститы неинфекционной природы. Они могут быть вызваны:
- операциями или диагностическими процедурами на мочевом пузыре;
- лучевым воздействием на организм, например, при лучевой терапии предстательной железы;
- травмами мочевого пузыря инородными телами, например, камнями;
- химическими веществами, выводящимися с мочой и вызывающими раздражение слизистой оболочки пузыря.
Вторичные циститы, в свою очередь, делятся на циститы внутрипузырного и внепузырного происхождения. Например, камни в мочевом пузыре и новообразования данного органа являются внутрипузырными причинами, а заболевания других органов (аденома предстательной железы, пиелонефрит) – внепузырными.
Если областью воспаления является мочепузырный треугольник, то такой цистит носит название тригонита. Также в зависимости от локации воспаления выделяют шеечный и диффузный цистит. При шеечном цистите наблюдается лишь воспаление на шейке мочевого пузыря. Диффузная форма болезни проявляется в воспалении всей стенки органа.
В зависимости от того, насколько сильно поражена стенка пузыря, выделяют следующие формы цистита:
- катаральная,
- геморрагическая,
- кистозная,
- язвенная,
- флегмонозная,
- гангренозная.
Факторы, способствующие появлению цистита у мужчин:
- переохлаждение организма;
- снижение иммунитета;
- стрессы;
- осознанная задержка мочи, редкое опорожнение мочевого пузыря;
- заболевания почек, простаты;
- несоблюдение правил личной гигиены;
- заболевания, сопровождающиеся возникновением очагов инфекции (тонзиллит, гайморит, фурункулез, заболевания зубов и т.д.);
- травмы позвоночника;
- сахарный диабет;
- злоупотребление алкоголем.
Осложнениями цистита могут являться парацистит (воспаление тканей, окружающих мочевой пузырь), пиелонефрит, склероз стенок мочевого пузыря, перфорация стенок пузыря, воспаление почек (в результате пузырно-мочеточникового рефлюкса).
С какими проблемами можно столкнуться при СРМП?
- Потребность опорожнения возникает гораздо чаще (10-15 раз);
- Приступы возникают внезапно и с большой силой, так, что терпеть невозможно;
- Моча может выделяться непроизвольно, процесс не поддается контролю;
- Неожиданные приступы нарушают ночной сон;
- Днем возможность внезапных приступов держит в постоянном напряжении, возникает стресс, снижается работоспособность.
Качество жизни резко ухудшается. Хотя органы мочевыводящей системы могут быть абсолютно здоровыми и нормально функционировать. Почки фильтруют обычный суточный объем мочи (2л), мочеточники имеют хорошую проходимость, сам мочевой пузырь не воспален и не забит камнями.
Откуда тогда эти внезапные и болезненные приступы мочеиспускания? Они связаны с гиперактивностью мышц, окружающих стенки мочевого пузыря. Этот мышечный слой называется детрузор, в нормальном состоянии по сигналу ЦНС он сокращается и сжимает мочевой пузырь. Сфинктер, удерживающий мочу, наоборот, расслабляется – наступает акт мочеиспускания.
При синдроме раздражённого МП рецепторы сфинктера и детрузора действуют самопроизвольно, не подчиняясь сигналам головного мозга. Раздражение рецепторов не связано с накоплением мочи — при частом опорожнении выделяются совсем маленькие её порции.
Признаки
Этот недуг может проявляться одним или несколькими симптомами. Заболевание мешает вести нормальный образ жизни, ведь позывы к мочеиспусканию возникают внезапно и часто (свыше 10 раз за сутки). Происходит это даже в тот момент, когда урины в мочевом пузыре совсем мало. Иногда позывы насколько сильные, что человеку не удается даже добежать до туалета. Это не дает ему возможности отлучиться из дома, спокойно посещать общественные места, нормально работать.
У здорового человека за сутки выделяется около 2 л мочи, а количество походов в туалет не превышает 8 раз. Но болезни мочевого пузыря влияют на эти параметры. При СРМП человеку приходится чаще посещать туалет даже при меньшем количестве мочи.
Кроме частых позывов, у больного наблюдаются такие симптомы:
- болезненное опорожнение мочевого пузыря;
- позывы к мочеиспусканию возникают даже ночью;
- неприятные ощущения в промежности, внизу живота;
- после похода в туалет нет чувства полного опорожнения.
Как вылечить?
Медикаментозная терапия
Этот способ лечения подразумевает использование лекарственных препаратов. Доктором назначаются седативные средства каждому индивидуально, все зависит от степени гиперактивности и от симптомов.
К этому способу лечения относятся и инъекции, которые делаются прямо в стенки мочевого пузыря. С их помощью снимаются симптомы СРМП и предотвращается недержание урины.
Немедикаментозная терапия
Такое лечение включает в себя:
- электростимуляцию мочевого пузыря;
- тренировку и укрепление мышц тазового дна;
- ограничение жидкости;
- употребление продуктов, богатых клетчаткой;
- посещение туалета по расписанию;
- отказ от газированных напитков, кофе.
Оперативное вмешательство
К этому методу лечения прибегают крайне редко. Существует два способа решения проблемы с помощью хирургии:
- Замена мочевого пузыря частью кишки.
- Иссечение мышц мочевого пузыря, благодаря чему в него вмещается большее количество мочи.
Эти процедуры сложные и часто становятся причиной опасных последствий. Иногда докторам приходится пересекать нервы.
СРМП может коснуться каждого человека, но чаще возникает у женщин. Первые симптомы гиперактивности – это повод для обращения к врачу. Он проведет должное обследование и назначит лечение, которое облегчит состояние больного. Также будут даны рекомендации по питанию, соблюдению режима, к которым стоит прислушиваться.
Методы профилактики
Как мы все уже давно знаем любое заболевание намного легче предотвратить, нежели потом от него избавиться. Это правило применимо и для синдрома раздраженного кишечника. Конечно же, самой лучшей профилактикой является ежегодное прохождение определенных обследований. Таким образом, патологию появляется возможность диагностировать на начальной стадии и избавиться от нее за короткий промежуток времени без каких-либо неблагоприятных воздействий на организм.
В том случае если у человека появляются первые симптомы, свидетельствующие о такой патологии, то незамедлительно рекомендуется полностью исключить из рациона все продукты, в которых содержится кофеин, а также алкогольные напитки и цитрусовые. Именно они оказывают самое негативное воздействие на состояние слизистой мочевого пузыря.
Кроме этого следует постараться избегать стрессовых ситуаций, депрессий и неврозов. Все эти ситуации не только оказывают неблагоприятное воздействие на психоэмоциональное состояние человека, но и способствуют развитию различных патологий. В такие периоды человек становиться раздражительным, у него повышается нервная возбудимость, а также нарушается сон. В таком состоянии человек непроизвольно провоцирует развитие синдрома раздраженного кишечника. Поэтому при возникновении стрессовых ситуаций рекомендуется незамедлительно обращаться за помощью к невропатологу.
(СРМП) – заболевание, характеризующееся неконтролируемым сокращением мышечной ткани органа, которое вызывает повышенное мочеиспускание.
Синдрому подвержен любой человек, будь это ребенок, взрослая женщина или мужчина.
Но в основном заболеванию склонны женщины, т.к. их мочеиспускательная система имеет более свободные пути для патогенов и микробов.
Медики утверждают, что заболевание чаще носит психосоматический характер, нежели чем воспалительный характер мочеполовой системы. Объясняется это заявление тем, что при частых позывах развивается невроз.
Другие методы лечения
Электростимуляция мочевого пузыря.
С помощью электрических импульсов стимулируется сокращение сфинктера, задерживающего мочу.
Режим мочеиспускания.
Выдерживая режим, разработанный вместе с врачом, ходить в туалет надо по расписанию: 1 раз каждые 2 часа. Приучать выводящие органы к нормальному режиму работы. Делать записи и наблюдения, оценивая успешность методики.
Операции на мочевом пузыре.
Проводят в крайних случаях, когда требуется заменить орган или увеличить его размеры путем иссечения мышц. При оперативном вмешательстве могут быть повреждены нервы, тогда пациенту придется жить с катетером.
Диагностика синдрома раздраженного мочевого пузыря
Обращение пациента к специалисту подразумевает сбор жалоб, анамнеза жизни и болезни и дает врачу возможность определиться с необходимостью назначений и каких именно дополнительных методов исследования. Потребность в лабораторных и инструментальных анализах связана не только с критериями постановки диагноза, но и для исключения заболеваний, которые вызывают клиническую картину раздраженного мочевого пузыря у женщин и являются угрожающими жизни.
С лабораторных методов исследований проводят общий клинический анализ крови и мочи, биохимическое исследование (креатинин, мочевина, мочевая кислота и др.), анализ мочи по Зимницкому, Нечипоренко, проба Реберга и др.
Инструментальные методы диагностики, необходимость в которых возникает при синдроме гиперреактивного мочевого пузыря:
- Ультразвуковое исследование органов брюшной полости, забрюшинного пространства и малого таза;
- Магниторезонансная томография;
- Компьютерная томография;
- Электромиография и др.
Точный план диагностических мероприятий можно составить во время консультации со специалистом Юсуповской больницы, записаться на которую можно по телефону, или онлайн.

С какими проблемами можно столкнуться при СРМП?
- Потребность опорожнения возникает гораздо чаще (10-15 раз);
- Приступы возникают внезапно и с большой силой, так, что терпеть невозможно;
- Моча может выделяться непроизвольно, процесс не поддается контролю;
- Неожиданные приступы нарушают ночной сон;
- Днем возможность внезапных приступов держит в постоянном напряжении, возникает стресс, снижается работоспособность.
Качество жизни резко ухудшается. Хотя органы мочевыводящей системы могут быть абсолютно здоровыми и нормально функционировать. Почки фильтруют обычный суточный объем мочи (2л), мочеточники имеют хорошую проходимость, сам мочевой пузырь не воспален и не забит камнями.
Откуда тогда эти внезапные и болезненные приступы мочеиспускания? Они связаны с гиперактивностью мышц, окружающих стенки мочевого пузыря. Этот мышечный слой называется детрузор, в нормальном состоянии по сигналу ЦНС он сокращается и сжимает мочевой пузырь. Сфинктер, удерживающий мочу, наоборот, расслабляется – наступает акт мочеиспускания.
При синдроме раздражённого МП рецепторы сфинктера и детрузора действуют самопроизвольно, не подчиняясь сигналам головного мозга. Раздражение рецепторов не связано с накоплением мочи — при частом опорожнении выделяются совсем маленькие её порции.
При этом заболевании наблюдается гиперактивность мочевого пузыря. Как известно, это полый орган, стенки которого содержат мускулатуру, сокращающуюся у взрослых людей произвольно, при посещении туалета.
| Причина развития синдрома | Что происходит в организме | В чем выражается негативное влияние |
| Возрастные изменения | Сдвиг гормонального фона, нехватка некоторых биологически активных веществ | Патологические возрастные изменения связок, мышц, системы кровообращения в органах малого таза |
| Чрезмерные нагрузки при тяжелой работе, либо активных занятиях спортом, либо при ожирении | Изменяется анатомическая структура органов мочевыделительной системы | Нарушения кровообращения и иннервации стенок мочевого пузыря, его формы и положения |
| Хирургическое лечение болезней органов малого таза | Изменение анатомии оперированного органа | Нарушение нормального функционирования мочевыделительной системы, ее иннервации |
| Воспалительные патологические процессы в нижних отделах спинного мозга, болезнь Паркинсона, энцефалит, травмы позвоночника | Отклонения в нервной регуляции органов малого таза | Гиперактивность мускулатуры из-за нарушения передачи нервных импульсов |
| Инфекционные заболевания мочеполовой сферы | Развитие инфекции | Бурный воспалительный процесс, спровоцированный возбудителями инфекции |
| Эндокринные сбои | Дисбаланс гормонов в организме | Нарушение гуморальной регуляции процессов мочевыделения |
| Доброкачественные и злокачественные опухоли, аденома простаты (у мужчин) | Нарушение нормального положения органов малого таза | Сдавливание стенок мочевого пузыря, потеря эластичности его стенок |
В некоторых случаях данный синдром вызван врожденными патологиями развития и не является приобретенным.
Методы диагностики
Важно дифференцировать патологию от воспалительных и инфекционных процессов, которые могут протекать в мочеполовой системе. Для этого применяют следующие виды диагностики:
- УЗИ. Ультразвуковая диагностика позволяет опровергнуть наличие воспалительного процесса в почках и мочевом пузыре, о чём свидетельствует утолщение стенок органа.
- МРТ или КТ. Данные методы исследования также дают возможность дифференцировать синдром от сходных по клинической картине заболеваний воспалительного характера. Магниторезонансная и компьютерная томографии позволяют получить снимки мочевого пузыря с разных проекций.
- Анализ мочи. Необходим для исключения воспаления и мочекаменной болезни. При этом в урине обнаруживается белок, песок, бактерии и повышенное количество лейкоцитов. Если присутствует данный синдром, то моча не изменяет концентрацию и все показатели остаются в пределах нормы.
- Анализ дневника мочеиспусканий. Является самым важным методом в постановке диагноза. При этом уролог просит пациента записывать суточное количество мочеиспусканий в тетрадь и указывать время. Благодаря этому легко заподозрить наличие синдрома. Особенно если, помимо увеличения суточного диуреза, возникают позывы и в ночное время.
УЗИ мочевого пузыря позволяет исключить воспаление
Основные признаки синдрома раздраженного мочевого пузыря
Человек, страдающий данной проблемой, может ощущать наличие одного симптома. В некоторых случаях они проявляются все сразу. Это является крайне неудобным и мешает нормальной жизнедеятельности. Так, резко возникает желание сходить в туалет. Позывы довольно частые, превышающие 10 раз в сутки. Желание посетить уборную появляется даже при незаполненном мочевом пузыре.
В нормальном состоянии человек посещает уборную не больше 8 раз в день. Количество мочи при этом составляет примерно 2 л. Но при заболеваниях данные параметры способны изменяться в меньшую или большую сторону. Во время гиперактивности человек посещает туалет довольно часто. Общее количество мочи существенно меняется.
Причем происходит все таким образом, что малейшее изменение вызывает сильное раздражение.
В настоящее время не существует единых стандартов медикаментозной терапии синдрома раздраженного мочевого пузыря. Лечение заболевания требует четкого определения симптомов, постоянного наблюдения и мультдисциплинарного похода. Включает в себя следующие методы:
- медикаментозную терапию;
- гимнастику мышц тазового дна;
- коррекцию поведения;
- электростимуляцию;
- нейромодуляцию.
В сочетании с поведенческой коррекцией рекомендуется контролировать количество мочеиспусканий и осуществлять физиологический акт строго по звонку будильника, например, через каждые два часа
При этом важно посещать туалет, даже в отсутствии позывов. Отлично помогают упражнения Кегеля – специальный комплекс для поддержания в тонусе мышц тазового дна
Основным методом лечения является терапия холинолитическими препаратами, которые блокируют рецепторы мочевого пузыря и увеличивают его накопительную функцию. Лечащий врач обязательно включает в терапевтическую схему антигистаминные, противовоспалительные и спазмолитические препараты. После обследования у психоневролога комплекс дополняется трициклическими антидепрессантами и легкими седативными средствами.
Если больной хочет повысить качество жизни, то лечение должно проводиться постоянно, как при гипертонии. Успех и эффективность терапии зависит от четкого выполнения врачебных рекомендаций и соблюдения неукоснительного графика приема лекарств.

В сложных ситуациях используется лечение холонолитиками в сочетании с внутрипузырной терапией ботулинотоксином. В подавляющем большинстве случаев комплексный подход позволяет пациенту вести активной образ жизни и полноценно трудится.
Считается нормой, что человек опорожняет мочевой пузырь 8-10 раз в сутки, при этом выделяет до 2 л мочи. При различных заболеваниях выявляется отклонение от нормы.
Например, при болезни почек мочи может вырабатываться меньше, а при инфекционных заболеваниях за счет расширения питьевого режима для снятия интоксикации организма ее выделяется больше. При повышенной гиперактивности мочевого пузыря опорожнять его организм требует чаще, но при этом отделяется мочи небольшое количество – ее выработка не увеличивается.
Симптомами синдрома раздраженного мочевого пузыря являются следующие состояния:
- мочеиспускание в день более 8 раз при выделении небольшого количества мочи;
- позывы на мочеиспускание выражены сильно и требуют немедленного опорожнения;
- при мочеиспускании испытываются болезненные ощущения, отдающиеся в промежность;
- ночью просыпаются «по нужде» более 1 раза;
- ощущение неполного опорожнения.
Эти симптомы могут вызываться факторами различных типов: нейрогенными и не нейрогенными.
Нейрогенные факторы:
- болезни центральной и периферической нервной системы;
- последствия заболеваний, нарушающие деятельность спинного или головного мозга – менингиты и энцефалиты;
- болезни Альцгеймера или Паркинсона;
- рассеянный склероз;
- диабетическая или алкогольная нейропатия;
- травмы спинного и головного мозга;
- хирургические вмешательства;
- остеохондроз;
- дефекты спинного мозга врожденного характера и дисфункции строения поясничного отдела позвоночника.
Причины не нейрогенного характера – это заболевания мочевыделительной системы и аномалии ее строения, возраст пациента, гормональные нарушения, атрофия слизистой оболочки мочевого пузыря. В некоторых случаях – если причина гиперактивности не выявлена – ставится диагноз: идиопатический гиперактивный мочевой пузырь.
При проявлении вышеперечисленных симптомов лечение синдрома раздраженного мочевого пузыря необходимо, так как кроме эмоциональных неудобств и депрессий, которые развиваются из-за неприятной особенности, часто возникают инфекции мочевыводящих путей.
Способы лечения
Терапия данного заболевания во многом зависит от его происхождения. В том случае, если этот синдром возник как самостоятельная болезнь, причина его появления имеет нейрогенный характер, медикаменты в данном случае могут быть бессильны.
Однако есть вариант другого лечения: может помочь постоянная тренировка мышц и мочевого пузыря.
Больному человеку необходимо:
- изменить свое поведение,
- изменить рацион путем увеличения потребляемой клетчатки и увеличения доли в нем свежих продуктов,
- полностью убрать из меню напитки с мочегонным эффектом,
- избегать стрессовых ситуаций.
Поведение необходимо менять путем реагирования на происходящее другим способом, т. е. требуется не стесняться своего состояния, относиться к нему как можно проще.

Все это возможно при достаточно крепкой силе воли и терпении, которые помогут преодолеть данное заболевание и вернуться к нормальной жизни.
Одной из современных методик лечения недержания мочи считается электростимуляция. Эта процедура проводится путем воздействия электрических импульсов на мышцы тазового дна, что стимулирует задержку мочи.
Крайний случай данного заболевания предполагает хирургическое вмешательство, что может привести к весьма неприятным последствиям.
О методах лечения гиперактивного мочевого пузыря рассказывается на видео:
Медикаментозное
Такое лечение СРМП предполагает назначение лекарственных средств, которые направлены на блокаду мышц детрузора, непроизвольное сокращение которых как раз и вызывает позывы к мочеиспусканию.
При этом также необходимо применять лекарства для мочевого пузыря, позволяющие расслабить его мышцы. Такой способ является первичной помощью при данной болезни, при этом он только уменьшает ее симптоматику.
Кроме того, многие из назначаемых препаратов имеют массу побочных эффектов, поэтому данный вид лечения зачастую не дает ожидаемого результата.
Еще один медикаментозный способ лечения СРМП – введение инъекций токсина ботулизма или ботокса:
- Такие инъекции вводятся в стенки мочевого пузыря в количестве 20-30, тем самым парализуя вынужденные сокращения мышц.
- Однако минусом этого метода является ограниченность во времени – инъекции действуют в течение одного года.
- За этот период можно восстановить нормальное функционирование мочевого пузыря специальными упражнениями и тренировкой, тогда результат лечения может быть положительным.
Лечебная диета
Питание играет немаловажную роль в устранении СРМП и нормальной организации работы этого органа, так как часто данное заболевание связывают с запорами.

Для улучшения состояния надо изменить питание, а именно:
- Не употреблять жидкость за 3 часа до отхода ко сну.
- Увеличить количество употребляемых фруктов, а также капусты и продуктов с высоким содержанием клетчатки.
- Исключить потребление кофеиносодержащих напитков и полностью отказаться от алкоголя.
- Не употреблять напитки, могущие вызвать мочегонный эффект.
О продуктах, помогающих укрепить мочевой пузырь, рассказывается на видео:
https://youtube.com/watch?v=x27GOEXPQe8
Народная медицина
Данную болезнь также лечат и народными средствами, в частности, настоями из различных трав.
Одной из лечебных трав, помогающих при данном синдроме, считается ортосифон тычиночный, или почечный чай. Необходимо заварить 4 столовые ложки сухой травы 100 мл кипящей воды. Такой настой необходимо употреблять весь день понемногу.
Сочетание толокнянки и зверобоя также оказывает эффект. Нужно взять по 1 ложке каждой травы и заварить в 200 мл кипятка. Этот настой нужно продержать одну ночь и затем пить по 4-5 раз в день.
Чабрец и девясил в пропорции 1 ст.л. и 2 ст.л. соответственно необходимо залить 1 л кипящей воды. Такой настой нужно отстоять несколько часов и пить малыми порциями ежедневно.
Первые признаки и симптомы

В норме человек может опорожнять мочевой пузырь до 8-9 раз в день. Объем суточного диуреза в среднем составляет 2 л. Если имеют место какие-то отклонения, то показатели могут меняться. При раздраженном мочевом пузыре число походов в туалет может превышать 10. Желание немедленного мочеиспускания очень устойчиво, но количество выделяемой мочи уменьшается.
Резко увеличивается проводимость импульсов мышечных тканей пузыря, что делает его гиперактивным. У человека наблюдаются:
- невозможность терпеть позывы в туалет;
- если нет возможности опорожнить пузырь, начинается непроизвольное мочеиспускание ();
- смех, кашель, звук капающей воды вызывают неконтролируемое выделение мочи;
- боли и ;
- появляется чувство неполного опорожнения пузыря после акта мочеиспускания.
Резко увеличивается проводимость импульсов мышечных тканей пузыря, что делает его гиперактивным. У человека наблюдаются:
- невозможность терпеть позывы в туалет;
- если нет возможности опорожнить пузырь, начинается непроизвольное мочеиспускание (недержание мочи);
- смех, кашель, звук капающей воды вызывают неконтролируемое выделение мочи;
- боли и рези при мочеиспусканииa;
- появляется чувство неполного опорожнения пузыря после акта мочеиспускания.