Причины расширенной лоханки почки у ребенка: характерные симптомы, консервативное и хирургическое лечение
Содержание:
Признаки и симптомы
Пока патология не провоцирует осложнения, ребёнок в большинстве случаев не ощущает отрицательных проявлений. Дети постарше могут объяснить родителям, что беспокоит, у грудничков определить проблемы с почками сложнее: нужно всестороннее обследование, чтобы вовремя распознать расширение почечных лоханок.
Основные признаки заболевания:
- проблемы с мочеиспусканием, в том числе, энурез – недержание мочи;
- плаксивость, раздражение;
- болезненные ощущения при опорожнении мочевого пузыря;
- развитие интоксикации, вялость, слабость;
- снижение аппетита;
- уменьшение физической активности;
- ребёнок спит дольше обычного;
- у худых детей со стороны поражения заметна выпуклость;
- беспокоят неприятные ощущения в области поясницы;
- повышение температуры.
По результатам анализа мочи доктор выявляет отклонения:
- повышается уровень лейкоцитов;
- в урине появляются оксалаты;
- один их признаков – примеси крови в моче;
- появление цилиндров и специфических клеток.
Лечение
Лечением болезней лоханки занимаются урологи, при выявлении онкологического образования — онкологи.
Воспалительный процесс требует назначения антибиотиков, противовоспалительных препаратов, которые максимально концентрируются в почках.
Если врожденные аномалии способствуют задержке мочи, то необходима операция, поскольку без вмешательства невозможно справиться с воспалением.
Гидронефроз, камни и опухоли лечатся только оперативным путем. В специальных случаях новообразований проводится химиотерапия цитостатиками, лучевое лечение. При операции всегда учитывается состояние второй почки.
Вопросы целесообразности литотрипсии (дробления камней) следует обсудить в каждом конкретном случае со специалистом.
Терапия патологии лоханок длительная. Возможно, потребуется не один курс лечения, подбор и замена антибиотиков, использование противогрибковых препаратов. Пациентам необходимо придерживаться правильного питания. Исключить из пищи острые блюда, приправы. При выявлении аномалии развития ребенка необходимо беречь от любой инфекции, переохлаждения. Рекомендуется ежегодное контрольное обследование.
Почки – один из важнейших органов, осуществляющий фильтрационную функцию организма. В случае возникновения серьезных патологических изменений со стороны мочевыделительной системы, организма человека испытывает сильные нагрузки, которые негативно отражаются на качестве жизни. – одна из разновидностей изменений, которая может возникнуть не только у взрослых, но и у детей. Чтобы патологическое состояние лоханки почки не навредило самочувствию ребенка, нужно знать все особенности заболевания. Это поможет снизить риск развития осложнений.
От чего зависят размеры лоханки?
Размер лоханки взрослого человека не более 10 мм. У женщин при беременности возможно увеличение объема до 18–27 мм, но это считается физиологической нормой и обусловлено давлением матки на мочеточники и с затрудненным оттоком мочи.
При отсутствии связи с беременностью следует рассмотреть следующие причины:
- вероятность опухоли, сдавливающей мочевыводящие пути;
- наличие конкрементов (камней) в мочеточниках;
- аномалии строения (перегибы или перекруты).
Лоханка почки у ребенка видна еще во внутриутробном периоде на сроке беременности 17–20 недель. Предположить аномальное развитие или патологию врачи могут по УЗИ-исследованию до рождения и предупредить родителей. Важным отличием считается отсутствие изменений размера у детей до и после мочеиспускания.
В таблице приведены максимальные нормальные размеры лоханки у плода.
Определить, насколько изменена почка и нужно ли что-либо делать, поможет врач-педиатр после обследования и осмотра новорожденного.
Распространенные болезни почек, затрагивающие зону лоханок, рассмотрим с позиции наиболее вероятных причин.
Размеры почек по УЗИ
УЗИ — это очень важная диагностическая процедура, которая в случае с почками дает достовернейшую информацию не только об ее основных размерах, но о месте расположения и состоянии структуры органа.
Специалист по УЗИ не всегда объясняет пациенту о чем говориться в заключении, чаще всего он перекладывает эту ответственность на лечащего врача. Но из-за нашего не воображаемого интереса нам хочется узнать все как можно поскорее. Поэтому для Вашего же успокоения мы предлагаем изучить размеры почек в норме по УЗИ.
У взрослого человека в графе с длинной должен быть показатель от 10-ти до 12-ти сантиметров, а с шириной — менее 6-ти сантиметров, в то время как толщина варьируется от 4-х до 5-ти сантиметров.
Известны размеры лоханки почки норма у взрослых — это допустимый интервал от 1-го до 1,5 сантиметров.
Пиелоэктазия почки у ребенка и плода, профилактика заболевания
Пиелоэктазия почки у ребенка часто бывает врожденной. Обнаруживают ее при ультразвуковом исследовании при беременности. Диагноз ставят на 16-20ой неделе вынашивания плода. Возникновению недуга в большей степени подвержены мальчики. У девочек недуг встречается реже. Патологический процесс, характеризующийся расширением лоханок, нередко имеет физиологический характер.
В таком случае пиелоэктазия почек у плода может развиться вследствие:
- переизбытка жидкости в организме плода или матери;
- внутриутробной инфекции или гипоксии плода;
- недоразвитости органов у плода.
Чтобы контролировать состояние новорожденного необходимо проходить УЗИ хотя бы раз в месяц.
Но вот если на УЗИ внутриутробно выявлено расширение лоханок более чем на десять миллиметров, это сигнализирует о врожденном недуге мочевыделительной системы. Такие детки должны постоянно находиться под наблюдением квалифицированного врача.
Затрудненный отток урины обусловливается: наследственностью, тяжелыми недугами почек у мамы, осложненной беременностью, перенесенными матерью во время вынашивания плода инфекционными или вирусными патологиями. Если же пиелоэктазия почек у плода не прошла по мере роста ребенка, это чревато развитием гидронефроза, пиелонефрита, рефлюкса мочевого пузыря и мочеточников, эктопии мочеточников.
Выявить пиелоэктазию почки у ребенка порой бывает очень сложно. Совсем крохотный ребенок не в состоянии сказать, что и где болит. Если он начинает плакать, мы можем списать это на колики или прорезывание зубок. Родителям стоит быть максимально внимательными к своему чаду. Если вы заметили, что у малыша резко увеличился животик, моча сменила цвет и запах, начинайте бить тревогу. Детки постарше могут показать где болит.
Зачастую детки старше года жалуются на появление болевых ощущений в области поясницы, жжение при мочеиспускании. Сигнализировать о проблемах с почками может и появление синяков под глазами, отечности, увеличения температуры. Поймите, чем раньше вы обратитесь к врачу, тем скорее излечите недуг.
Диагностика недуга у грудничка
С целью выявления патологии у ребенка проводят:
- УЗИ;
- цистографию;
- экскреторную урографию;
- радиоизотопное исследование почек;
- забор крови для общего и биохимического анализа;
- забор мочи.
Данный недуг у малыша требует постоянного контроля со стороны врача. Каждый месяц ребенка обследуют, проводят УЗИ и каждую неделю — обследования мочи и крови.
Если удается устранить воспаление с помощью медикаментозных средств, и на УЗИ видна положительная динамика, применяется выжидательная тактика. При нормальном ответе реакции организма малыша на терапию отмечается нормализация функционирования почек и мочевыделительной системы в общем.
Следует понимать, что положительного результата удается достичь исключительно при постоянном наблюдении доктора, при соблюдении режима дня и диеты.
Иногда патологию не удается вылечить при помощи консервативной терапии. В случае прогрессирования воспалительного процесса, ухудшения состояния маленького пациента, а также при нарушении функционирования почек, назначается проведение операции, способствующей восстановлению проходимости мочевыводящих путей, устранению рефлюкса и различных препятствий — опухолей и конкрементов. После хирургического вмешательства малышу назначают прием уросептиков и растительных препаратов.
С целью предупреждения развития патологи рекомендуется:
- своевременно лечить различные недуги мочеполовой системы;
- минимизировать потребление жидкости;
- вести активный и здоровый образ жизни;
- отказаться от пагубных привычек;
- не злоупотреблять медикаментозными препаратами во время вынашивания плода.
Чтобы данная напасть не настигла вашего малыша, во время вынашивания плода укрепляйте иммунную систему, избегайте стрессовых ситуаций, переохлаждений и переутомлений. Старайтесь не принимать никаких лекарств, питайтесь правильно, не носите тяжести
Если страдаете от определенной хронической болезни, пролечите ее до стойкой ремиссии (важно — до планирования беременности). Специалисты рекомендуют больше двигаться
Диагностика болезней почки
При наличии подозрений на патологию почки пациент направляется на диагностику. Наиболее ранним диагностическим методом, который может показать определенные врожденные болезни, является УЗИ. Прохождение полного обследования включает:
- цистографию;
- УЗИ;
- экскреторную урографию;
- общий анализ мочи;
- цистоскопию;
- клинические анализы крови;
- цистометрию;
- посев мочи;
- рентген с контрастом.
Почки играют основную роль во всей очистительной системе человеческого организма. Они очищают кровь после того, как она вся пройдет через печень. После прохождения через почки кровь полностью очищается.
За сутки через почки проходит около полутора тысяч литров крови. Из этого количества может отфильтроваться не менее 170 литров первичной мочи, но это количество значительно снижается за счет реадсорбции воды. В итоге за сутки человек выделяет около двух литров мочи.
Почки — это очень сложный механизм, и основные функции в нем исполняют нефроны. Их в почках находится около миллиона единиц. Благодаря им получается первичная моча. Затем происходит процесс реарбсорбции, и остается концентрированный раствор мочи. Прежде чем эта моча попадает в мочевой пузырь, она собирается в почечной лоханке. Почечная лоханка является отстойником вторичной мочи, перед тем как она перейдет в мочевой пузырь.
Почечная лоханка: какие могут быть патологии?
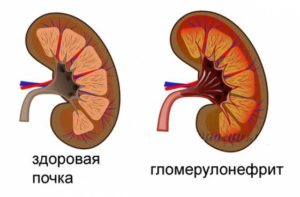
Почечная лоханка и чашечки почки представляют собой единую систему. Они расположены внутри тела почки, занимают довольно большую часть ее и являются частью коллекторной системы. Сама почечная лоханка выстлана изнутри сравнительно тонкой слизистой оболочкой. Тело лоханки представляет мышечный орган, который сокращается, чтобы продвинуть мочу вниз по мочевым путям. Если увеличена почечная лоханка, то в первую очередь врачи предполагают гидронефроз лоханки почки. Это увеличение чашечно-лоханочной системы в объеме. Гидронефроз может быть врожденный и приобретенный.
Обычно врожденный гидронефроз уже можно выявить у беременной женщины. Когда делают УЗИ плода, то видят расширение почечных лоханок. После рождения у ребенка могут быть нарушения оттока мочи из почечных лоханок вниз по мочевым путям. При этом лоханка расширяется, и от этого страдают почки.
Лечение таких аномалий проводят уже после рождения ребенка и делают это с помощью хирургических операций.
У взрослых гидронефроз лоханки почки также бывает, но причиной возникновения этой болезни являются камни почек, а также нарушение оттока мочи из лоханки и чашечки почки. Это заболевание усиливается при нарушении циркуляции крови в самих тканях почки. Им чаще страдают женщины. Лечат это заболевание хирургическим путем, когда проводят реконструкцию почечной лоханки. В настоящее время такие операции проводят с помощью лапароскопического метода. Он менее травматичен, а результат бывает обычно положительным.
Бывают и раковые опухоли почечных лоханок. Это связано с тем, что в почечных лоханках постоянно находятся конкременты, которые вызывают гиперплазию. Это присутствие может вызвать развитие плоскоклеточного рака. Увеличенная лоханка почки, к сожалению, дает возможность предполагать и злокачественное новообразование. Оно может быстрее развиться в том случае, когда инфицированы верхние мочевые пути.
Необходимо отметить, что риск развития опухоли верхних отделов мочевых путей и почечных лоханок увеличивается у больных артериальной гипертензией. Основными симптомами развития опухоли почечной лоханки является гематурия или, иными словами, появление крови в моче. Это первый симптом опухоли, но до установления диагноза «рак лоханки» может пройти не менее года от момента начала гематурии.
Другие симптомы опухоли лоханок — боли в поясничном отделе. Иногда отмечается резкая потеря веса, при этом у человека теряется аппетит и начинается дизурия или расстройство мочеиспускания.
Основными причинами развития рака почечных лоханок может быть курение, употребление спиртных напитков, ожирение, артериальная гипертензия, излишний прием лекарственных препаратов, употребление в пищу жареных, соленых и копченых продуктов.
Увеличивается возможность развития опухоли почечных лоханок при диабете и работе в условиях, связанных с вредным производством. Особенно часто возникают такие заболевания у работающих на асбестовых предприятиях, цементных заводах и других производствах, связанных с солями тяжелых металлов и ядохимикатами.
Симптомы и лечение пиелоэктазии. Осложнения
Пиелоэктазия – наиболее распространенное заболевание, при котором происходит сильное расширение почечной лоханки. Многие специалисты считают его первой стадией гидронефроза. В случае взрослых можно назвать очень много причин увеличения лоханки. Это и мочекаменная болезнь, когда большой камень попадает в устье мочеточника, перекрывает его и не дает моче опуститься вниз, и онкологические процессы, когда узел прорастает лоханку или передавливает мочевыводящие пути, и стриктуры (сужения) полости и пр. У ребенка же пиелоэктазия начинается вследствие аномалий и пороков развития мочевыделительной системы.
Следует отметить, что увеличение чашечно-лоханочной системы у взрослых происходит бессимптомно. Оно может сопровождаться признаками основного заболевания (которым и вызвана пиелоэктазия), однако изменение размеров очень медленное. Почечная лоханка, вследствие постоянного застоя в ней мочи, из воронкообразной формы превращается в шарообразную, оттесняя паренхиму почки к краю. В связи с этим уменьшается процент коркового и мозгового вещества, гибнут нефроны, а на их месте возникает обычная соединительная ткань, что приводит к склерозу и сморщиванию органа.
Длительное нарушение оттока также приводит к развитию у взрослого воспаления почечной лоханки, и к пиелоэктазии присоединяется цистит, пиелонефрит или уретрит.
К чему может привести расширение лоханки почки? Помимо такого грозного осложнения, как гидронефроз и последующая хроническая почечная недостаточность, пиелоэктазию могут сопровождать:
- уретроцеле – эта патология, при которой в месте впадения мочеточника в мочевой пузырь формируется шаровидное расширение. Она патогенетически не связана с расширением лоханки почки, однако, судя по данным международной статистики, уретроцеле почти всегда образуется с той же стороны, что и пиелоэктазия;
- эктопия (неправильное расположение) мочеточника. Это врожденная аномалия, характеризующаяся впадением мочеточника во влагалище у девочек или в уретру у мальчиков. Очень часто это заболевание сопровождается удвоением почки, воспалением почечной лоханки и ее расширением;
- пузырно-мочеточниковый рефлюкс. Данное состояние у взрослых характеризуется обратным забросом мочи в мочеточники и почку. Происходит не только инфицирование органов, но и постоянно нарастает давление в лоханке, что приводит к ее дальнейшему расширению. Причин рефлюкса может быть много, начиная от нарушения иннервации мочевого пузыря и заканчивая механическим препятствием (камень, опухоль и др.).
Если лоханка почки увеличена в размерах, и этот процесс с каждым днем усугубляется, должно быть предусмотрено лечение, главным принципом которого будет устранение причины, вызвавшей пиелоэктазию. Если это камень в лоханке почки, рекомендуется провести литотрипсию одним из возможных способов: оперативным вмешательством, дистанционным дроблением камней, консервативным лечением.
Если же причины расширения лоханки почки доподлинно неизвестны, тогда рекомендуются ультразвуковое исследование, цистография, урография, спиральная компьютерная томография с обязательным контрастированием, всевозможные лабораторные методы исследования.
Обязательно одновременно с лечением пиелоэктазии нужно проводить терапию воспаления почечной лоханки, т. к. застой мочи провоцирует нарушение целостности слизистой оболочки данной структуры и присоединение вирусно-бактериальной флоры. Иногда симптомы и проявления пиелонефрита маскируют под собой расширение и увеличение чашечно-лоханочной системы, поэтому некоторые пациенты не чувствуют облегчения даже после мощного антибактериального лечения.
Причины болезни
Говорить о том, что может спровоцировать пиелоэктазию у детей очень тяжело, поскольку причин может быть масса. Однако чаще всего врачами отмечается, что увеличиваться почечные лоханки ребенка могут на фоне проблем генетического уровня. Если мать ребенка сама сталкивалась с почечными проблемами в течение жизни, не исключено, что соответствующее лечение потребуется и ее потомству.
Предрасположенность наследственного порядка считается главным рисковым фактором. На ее «совести» порядка 85 процентов от известных медицине случаев. Однако кроме предрасположенности на генетическом уровне, есть еще ряд причин, при работе которых лечение пиелоэктазии может потребоваться ребенку:
- неправильное лоханочное расположение;
- попадание инфекции в почечную полость;
- воспаление или другой вид заражения мочеточников;
- отсутствие опорожнения мочевого пузыря в нужное время, влекущее его переполнение;
- увеличение и снижение давления на мочеточниковые области;
- опущение почек.
На фоне всех этих причин может быть увеличена лоханка почки в процессе жизни ребенка. При этом самостоятельное распознавание, не говоря уже про лечение, в домашних условиях невозможно, поскольку диагностика специфична. Стоит отметить, что зачастую состояние может нормализоваться самостоятельно, к году или двум без применения каких-то медикаментов.

Нельзя забывать и об образе жизни беременной в период вынашивания ребенка. Речь идет, безусловно, об отсутствии вредных привычек
Но важно отлеживать не только это. Проявляйте особенную внимательность при выборе препаратов для лечения каких-то неприятных симптомов, появившихся в течение болезни
Речь идет о том, что ряд препаратов отличается токсичностью. В результате их побочным эффектом может быть формирование разных патологий у малышей еще в период развития в утробе. Поэтому запрещено назначать себе любые лекарства самостоятельно в период беременности, особенно в первом триместре.
Еще одной причиной лоханочного расширения может быть мочеточниковый рефлюкс, при врожденной патологии он может становиться последствием нарушения. Речь идет об обратном забросе урины, попавшей в пузырь, в сторону почки. В таком случае неправильно работает клапан, который должен перекрывать путь для жидкости назад.
Диагностика
Патология обнаруживается случайно на плановом УЗИ во время беременности или в течение первого года жизни. При расширении лоханок почек у ребенка необходимо наблюдаться в детского уролога. В течение первого года жизни грудничку необходимо ежемесячно сдавать анализ мочи для оценки состояния мочевыделительной системы и своевременной диагностики возможных отклонений.
После года, в случае положительной динамики, плановые осмотры сокращаются. Ребёнку раз в 2 — 3 месяца нужно сдать мочу для проведения общеклинического исследования и каждый 6 месяц делать УЗИ для оценки состояния органов мочевыделительной системы. Как правило, после 2 — 3 лет количество осмотров сокращается до 1 в год или проводится по показаниям.
Главная опасность заболевания заключается в длительном отсутствии симптоматики. В большинстве случаев понять, что у ребенка увеличена почечная лоханка, можно только с помощью инструментального исследования. Для патологического процесса характерны следующие стадии:
- Пиелоэктазия — незначительное расширение лоханки без нарушения функции почки.
- Пиелокаликоэктазия – увеличенные размеры лоханки оказывают давление на почечные чашки, в результате чего происходит их переполнение. Это явление сопровождается частичным нарушением функционирования почек.
- Гидронефроз – запущенная стадия заболевания, для которой характерно значительное увеличение размеров почечной лоханки. При этом функциональный слой почки истончается. У малышей в таком состоянии в короткие сроки развивается почечная недостаточность.
Клиническая картина становится очевидной при ухудшении самочувствия ребенка, сопровождающемся инфицированием чашечно-лоханочной системы почек. Длительное протекание патологического процесса создает благоприятные условия для размножения болезнетворных микроорганизмов.
- продолжительный плач;
- беспокойство;
- нарушение процесса мочеиспускания (задержка или недержание мочи);
- болезненные ощущения во время микции;
- симптомы отравления организма в виде вялости, апатии, слабости;
- отказ от еды;
- слишком длительный сон;
- тяжелое пробуждение;
- образование выпуклости со стороны пораженного органа у малышей с дефицитом массы тела;
- гипертермический синдром;
- озноб;
- приступы головной боли;
- изменение цвета мочи;
- появление в урине слизистых выделений и хлопьев;
- болезненные ощущения в поясничном отделе позвоночника, распространяющиеся в область живота и паха.
Увеличение лоханки почки у ребенка может происходить совершенно незаметно для родителей – у малыша отсутствуют характерные признаки. В самом начале процесса расширение обнаруживается только при проведении УЗИ. Однако с развитием заболевания появятся симптомы, которые должны насторожить взрослых.
Малыши не могут объяснить, в чем причина дискомфорта. Детки постарше жалуются на ноющую боль в области поясницы или в животе. В некоторых случаях наблюдаются тошнота, головокружение, могут возникнуть отеки. Болезненное состояние может сопровождаться повышением температуры.
К увеличению лоханок могут привести разные причины. У новорожденных чаще всего патология носит врожденный характер: передается по наследству или возникает из-за особенностей внутриутробного развития. Вызвать пиелоэктазию может перегиб мочеточника. Увеличение размеров лоханки происходит и тогда, когда мать принимает большое количество лекарств, особенно без согласования с врачом.
Профилактика увеличения лоханок начинается с периода беременности. Правильное питание, режим двигательной активности будущей матери – залог нормального развития плода
Если в семье уже встречались случаи врожденной патологии, после тяжелых родов имеет смысл обратить внимание на состояние почек новорожденного
Малышу, страдающему пиелоэктазией, необходим определенный режим. Важнейшими его элементами является выполнение следующих правил:
- соблюдение правильного режима питания;
- отказ от раздражающих, острых и жареных блюд;
- потребление питьевой воды в указанных врачом нормах;
- ограничение физических нагрузок, исключение игр и занятий, способных травмировать поясничный отдел;
- предохранение от простудных заболеваний, исключение сквозняков, одежда по погоде.
Надо помнить, что пиелоэктазия лечится. При своевременном обращении за медицинской помощью можно справиться с заболеванием, в худшем случае – остановить его развитие.
Как лечить?
Прежде, чем лечить увеличение почечной лоханки, необходимо провести ряд исследований, по результатам которых и выбирают вид терапии. При этом заболевании может быть применен консервативный метод лечения или хирургическое вмешательство.
Медикаментозная терапия
При наличии воспаления в тканях, сбоях в функционировании органов, может назначаться ряд таких средств:
- Антибактериальные препараты, или уроантисептики. Это группа лекарственных препаратов, с выраженным противомикробным действием. Медикаменты осуществляют активность по отношению к большому числу вредоносных микроорганизмов, которые вызывают заболевания мочеполовой системы. Лекарства способны значительно снизить воспалительный процесс и подавить патогенные микроорганизмы. В числе представителей: Фосмицин, Экофомурал, Тороцеф, Кларитромицин, Ампициллин и иные, обладающие широким спектром воздействия.
- Растительные средства. Препараты также способны снизить воспалительный процесс, они помогают с выведением небольших камней, которые были образованы из песка в почках. Существенным преимуществом лекарств данной группы является их растительное происхождение и, как следствие, минимальное количество противопоказаний, возможных осложнений, связанных с приемом препаратов. Однако в большинстве случаев средства применяются в качестве вспомогательной группы медикаментов. К таким можно отнести: Уролесан, Фурагин, Фитолизин, Цистон и другие.
- Иммуномодулирующие средства. Лекарства увеличивают способность организма противостоять болезни за счет усиления иммунной системы организма, снижают вероятность развития рецидива заболевания. Можно использовать следующие препараты: Интерферон, Тимоген, Афлубин.
Наравне с перечисленными, лечащие врачи часто назначают и иные виды лекарственных средств, которые благоприятно влияют на кровоснабжение, нормализуют показатели давления.
Диетотерапия
Значимым моментом любого лечения, если увеличена лоханка почки, является бессолевая диета, которую необходимо соблюдать пациенту на протяжении всего курса лечения. Также рекомендуется ограничить себя в приеме жирного, жаренного и различного рода специй. Значительный эффект способен показать регулярный прием овощей и фруктов, молочных и кисломолочных продуктов, нежирных сортов мяса.
Хирургия
При отсутствии значительных улучшений состояния здоровья пациента в ходе терапии консервативными методами лечения доктор может назначить хирургическое вмешательство.
Лечение посредством операции обязательно применяют, когда присутствует двустороннее поражение органов или велика вероятность развития осложнений. В практике часто проводят такие виды хирургических вмешательств:
- Пластика лоханочно-мочеточникового участка. Имеется ввиду хирургическое вмешательство по устранению препятствий, которые возникают на месте слияния мочеточника и лоханки почки. В настоящее время практикуется лапароскопическая пластика взамен открытой пиелопластики, которая отличалась не очень высоким показателем успеха (до 90%). Лапароскопическая пластика имеет общий уровень успешности более 95% и является хорошей альтернативой открытой операции.
- Трансплантация почки. Данный вид операций практикуется во всем мире уже более полувека, и последовательность работы хирурга во время процесса расписана по секундам. Поэтому конечный результат, как правило, зависит не от врача, а от организма больного и от того, приживется ли орган. После данной операции человек способен прожить до 10-ти лет при пересадке трупной почки, и до 20-ти лет при использовании «живого» органа.
- Нефрэктомия. Это хирургическое вмешательство, которое основывается на удалении некоторого сегмента почки или органа целиком.
Реабилитация после операции будет зависеть от степени прогрессирования и увеличения структурного элемента, а также чашечек, которые открываются в почечную лоханку. Когда повреждена одна почка, вторая забирает на себя ее функцию. Если присутствует поражение обоих органов, сделать прогноз не просто, так как есть вероятность появления гидронефроза.
Благоприятный исход напрямую зависит от того, насколько быстро человек обратился к доктору для проведения необходимого курса терапии.