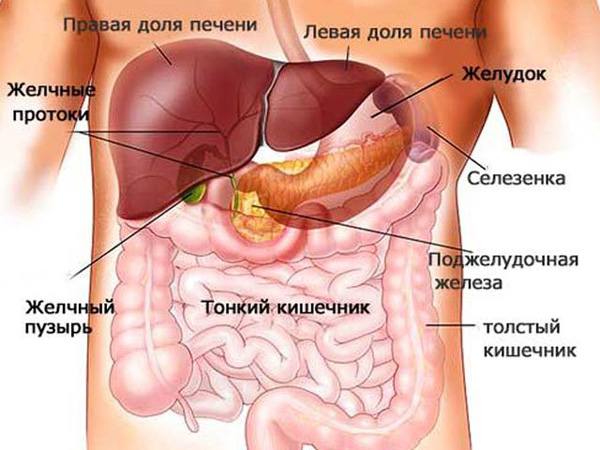
Мкб реактивный панкреатит
Содержание:
Патогенез
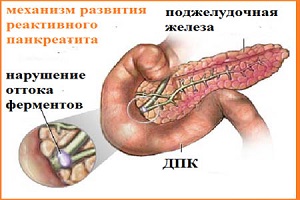 Это заболевание проявляется на фоне дисфункции протоков, по которым вырабатываемые ферменты попадают в желудок.
Это заболевание проявляется на фоне дисфункции протоков, по которым вырабатываемые ферменты попадают в желудок.
Воспаление начинается при полном или частичном перекрывании этих средств коммуникации либо из-за сброса в них содержимого кишечника.
Коль скоро мы заговорили о причинах реактивного панкреатита, то необходимо назвать патологии, которые чаще всего становятся причинами его возникновения.
- вирусный гепатит;
- калькулезный холецистит;
- желчнокаменная болезнь;
- обостренный гастрит хронического типа;
- разнообразные кишечные инфекции;
- цирроз печени;
- дискинезия желчевыводящих путей.
Кроме того, есть ряд негативных обстоятельств, которые не относятся к заболеваниям, но могут самым решительным образом спровоцировать данный недуг, как то:
- травма живота;
- чрезмерное употребление алкоголя;
- жирная, жаренная, острая пища;
- прием некоторых медикаментов;
- последствия отравления организмом промышленными и бытовыми ядами, грибами, тяжелыми металлами, радиоактивным заражением.
Видео от эксперта:
Симптомы
Симптомы новообразований поджелудочной железы доброкачественной природы определяются типом опухоли. Гормонально неактивные образования обычно являются диагностической находкой, поскольку не имеют никаких симптомов до достижения ими существенных размеров и сдавления соседних органов, растяжения капсулы органа или нарушения кровотока. Обычно такие опухоли выявляются при проведении инструментальной диагностики других заболеваний. Предварительно отличить их от злокачественных позволяет ряд признаков: отсутствие клинических симптомов (в том числе проявлений интоксикационного синдрома: слабости, снижения аппетита, утомляемости, тошноты, субфебрильной температуры тела), медленный рост при нормальном уровне онкомаркеров в крови. Если доброкачественная опухоль поджелудочной железы больших размеров сдавливает соседние органы, возможен болевой синдром. Боли постоянные, ноющие, могут усиливаться при смене положения тела, их локализация зависит от расположения образования. Новообразования головки поджелудочной железы характеризуются болью в правом подреберье и эпигастрии, тела органа – в верхних отделах живота, хвоста – в левом подреберье, поясничной области. Опухоль может сдавливать панкреатический или общий желчный протоки, что проявляется признаками механической желтухи: иктеричностью склер и кожи, зудом, появлением темной окраски мочи, обесцвечиванием кала. Если сдавливается какой-либо отдел кишечника, может развиться кишечная непроходимость. Гормонпродуцирующие доброкачественные опухоли поджелудочной железы имеют специфические признаки, которые определяются выделяемым гормоном. Инсуломы (инсулиномы) продуцируют гормон инсулин, влияющий на уровень сахара крови. Признаками такой опухоли являются симптомы гипогликемии: слабость, повышенная потливость, головокружение, раздражительность, тахикардия; при значительном снижении глюкозы крови возможна гипогликемическая кома. Гастринома (гастрин-продуцирующая доброкачественная опухоль поджелудочной железы из клеток островков Лангерганса) проявляется развитием множественных гастродуоденальных язв, рефрактерных к фармакотерапии. Язвы могут располагаться в желудке, бульбарном отделе, иногда даже в тощей кишке. Пациенты ощущают интенсивные боли в эпигастральной области; характерна отрыжка кислым, изжога. Вследствие гиперпродукции гастрина в просвет желудочно-кишечного тракта попадает большое количество соляной кислоты, что приводит к нарушению моторики кишечника, повреждению его слизистой оболочки и ухудшению процессов всасывания.
Код мкб хр панкреатита

- Описание
- Классификация
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Хронический панкреатит.
Строение поджелудочной железы
Описание
Хронический панкреатит – это хронический воспалительный процесс в поджелудочной железе, длящийся более 6 месяцев, для которого характерны повторные обострения, прогрессирующей деструкцией, диффузным или сегментарным фиброзом м нарушением функции поджелудочной железы. В большинстве случаев заболевание диагностируется в пожилом возрасте, а так же чаще у лиц женского пола.
Классификация
Существует разделение хронического панкреатита на первичный (первичный воспалительный процесс неизмененной поджелудочной железы) и вторичный, развивающийся на фоне холецистита, гастрита, энтерита и других заболеваний. Марсельско-римская классификация хронического панкреатита: 1.
Хронический кальцифицирующий панкреатит. 2. Хронический обструктивный панкреатит. 3. Хронический фиброзный индуративный панкреатит. 4. Хронические псевдокисты и кисты поджелудочной железы. Классификация панкреатита по МКБ-10: 1. Алкогольный хронический панкреатит. 2.
Другие формы: а) инфекционный б) непрерывно-рецидивирующий в) возвратный. 3. Кисты поджелудочной железы. 4. Псевдокисты поджелудочной железы.
5.
Другие уточненные заболевания поджелудочной железы: а) атрофия б) фиброз в) цирроз г) панкреатический инфантилизм д) асептический и жировой некроз е) панкреатическая стеаторея.
Камни в поджелудочной железе нередко являются причиной хронического панкреатита
Причины
Выявлено множество причин и предрасполагающих факторов к возникновению хронического панкреатита, среди которых выделяют: 1. Белково-калорийная недостаточность. 2. Алкоголь и жирная пища. 3. Обструкция панкреатических протоков на любом уровне. 4. Острый панкреатит в анамнезе. 5.
Токсическое, в том числе лекарственное, воздействие на поджелудочную железу (органические растворители, цитостатика, фуросемид, тетрациклин, эстрогены, кортикостероиды, НПВС). 6. Гиперлипидемия. 7. Гиперкальциемия. 8. Травмы поджелудочной железы. 9. Курение. 10. Дефицит антиоксидантов.
Выявлена так же генетическая предрасположенность к заболеванию, передающаяся аутосомно-доминантным типом наследования.
Патогенез
При алкогольном и наследственном хроническом панкреатите наблюдается реакция преципитации кальция и белков внутри панкреатических протоков. В норме преципитация предотвращается ПСП-белками, которые секретируются ацинальными клетками.
Уровень данного вида белков у больных хроническим панкреатитом заметно снижен, что способствует повышению кальция в панкреатическом соке, его микрокристализации. В просвете протока образуются кальцинаты, закупоривающие протоки, происходит повышение давления в них.
В конечном счете развивается фиброз.
УЗИ-диагностика хронического панкреатита
Симптомы
По течению заболевания выделяют 2 основные формы хронического панкреатита: в виде рецидивов и в виде постоянных абдоминальных болей. Клиническая картина хронического панкреатита складывается из сочетания болевого, диспептического синдромов с мальабсорбцией, потерей массы тела, различными симптомами функциональной недостаточности инсулярного аппарата.
Боль локализована в области левого подреберья или носит опоясывающий характер, возникает или усиливается после приема пищи (в течение получаса). Длительность болевого приступа – до 2-х часов. Боль может носить разлитой характер или иррадиировать в спину. По мере прогрессирования хронического панкреатита боль теряет связь с приемом еды и становится постоянной.
Развитие синдрома мальабсорбции связано с нарушением экзокринной функции поджелудочной железы. Нарушаются процессы полостного гидролиза, что приводит к учащению стула до 10 раз в день. Более поздними проявлениями синдрома мальабсорбции являются потеря массы тела, стеаторея, креаторея.
У 80% пациентов обострение начинается с многократной рвоты, а затем только присоединяется болевой синдром. 30% пациентов с хроническим панкреатитом имеют сопутствующий диагноз сахарный диабет или нарушение толерантности к глюкозе.
Боль в шее сбоку. Горькая отрыжка. Горький привкус во рту. Запор. Изжога. Изжога в горле. Истощение. Кал желтого цвета. Кал серовато-белого цвета.
Кашицеобразный стул. Метеоризм. Нейтрофилез. Отрыжка при беременности. Отсутствие аппетита. Понос (диарея). Потеря веса. Привкус во рту. Рвота. Рвота беременных. Рвота желчью. Сладкий привкус во рту. Тошнота. Тухлая отрыжка. Увеличение СОЭ.
Диета
Главным элементом терапии реактивного панкреатита является диета. Она нужна для обеспечения нормальной работы поджелудочной железы. Устанавливается новый образ жизни.
Исключаются из рациона пряные, жирные, жареные блюда, копчености, спиртосодержащие напитки, шоколад, газировка, соленья, консервы.
Мясо и рыбу нужно готовить на пару. Любые продукты питания, приготовленные в отварном виде, должны быть измельчены на мелкие кусочки.
В процессе ремиссии меню расширяется, но необходимо придерживаться некоторых принципов, которые не позволят вновь развиться заболеванию:
- Не нарушайте рекомендованную диету.
- Не голодайте.
- Соблюдайте график приема пищи.
Строгая диета длится не меньше трех месяцев, а основы правильного питания придется соблюдать всю жизнь.
В заключение отметим, что прогноз при неосложненном течении реактивного панкреатита благоприятный. В целях профилактики рекомендуется регулярно проходить медицинский осмотр, отказаться от вредных привычек.
Исключены:
- кистофиброз поджелудочной железы (E84.-)
- опухоль из островковых клеток поджелудочной железы (D13.7)
- панкреатическая стеаторея (K90.3)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без других указаний.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
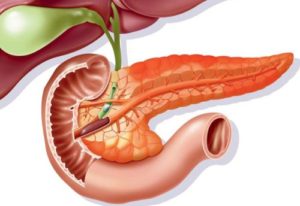 В медицинской практике реактивный панкреатит – это патология (воспаление) поджелудочной железы, спровоцированное другими заболеваниями.
В медицинской практике реактивный панкреатит – это патология (воспаление) поджелудочной железы, спровоцированное другими заболеваниями.
Всемирная организация здравоохранения, во избежание путаницы в идентификации заболеваний, ввела единую международную классификацию болезней – МКБ-10 (десятого пересмотра), состоящую из 21 разделов.
Код по МКБ 10 — К86, закреплен за реактивным панкреатитом.
Лечение
Сразу после установления диагноза необходимо провести лечение хронического панкреатита. Даже незначительные задержки могут привести к хронической боли и серьезным последствиям. Многие больные испытывают облегчение при приеме нестероидных противовоспалительных препаратов. Так как боль при хроническом панкреатите появляется очень часто, для ее купирования используют инъекции. Они блокируют целиакию, не позволяя нервам ПЖ сообщать о боли головному мозгу.
Для устранения воспаления железы врачи прибегают к операции Уиппла. Она заключается в удалении патологических очагов головки органа. Этот вид хирургического вмешательства является радикальным методом лечения рака ПЖ. Он дает шанс на полное восстановление здоровья пациента, при этом есть риск развития осложнений.
К хирургическому методу лечения врачи прибегаю только в том случае, если медикаментозная терапия не дает положительного результата. Высокую эффективность продемонстрировала продольная панкреатоеюностомия – операция, во время которой соединяют тощую кишку и ПЖ. Она обеспечивает облегчение боли у 80% пациентов.
Показаниями к операции являются:
- Панкреатический асцит.
- Стеноз 12-типерстной кишки.
- Внутрипротоковое кровотечение.
- Сильные боли, которые не убирают медикаменты.
- Сегментарная портальная гипертензия.
Для лечения окислительного стресса полезен прием селена, метионина, витаминов Е и С. Лечащий врач должен объяснить, что можно есть при хроническом панкреатите, а каких продуктов стоит избегать. Правильное питание должно обеспечить организм необходимыми витаминами, минералами и микроэлементами.
Лечение хронического панкреатита
Если панкреатит не начать своевременно лечить, то это приведет к дисфункции других органов. Если у вас диагностирован хронический панкреатит и его признаки обостряются, то терапию необходимо осуществлять немедленно.
Лечение пациента проводится в стационаре, где ему назначают комплекс мероприятий:
- Соблюдение жесткой диеты. Впервые дни практикуется голодание. Когда пациенту разрешают, есть, то принимать пищу следует дробно, небольшими порциями.
- Устранение боли и спазмов.
- Нормализация пищеварительного процесса.
- Восполнение ферментной недостаточности.
- Остановить воспалительный процесс.
- Восстановить пораженные ткани органа.
- Осуществить профилактические мероприятия.
При лечении хронической формы используют антибиотики, при наличии инфекции. Данный курс рассчитан примерно на 7 дней. При воспалении протоков, чтобы облегчить отток желчи назначают «Амоксициллин», это позволяет купировать воспалительный очаг и не дать ему развиться дальше.
Купировать боль позволяют противовоспалительные средства. Только доктор может квалифицированно подобрать дозу препарата.
Со спазмами поможет справиться «Но-шпа», «Дротаверин».
Хронический панкреатит код по мкб 10 сопровождается патологией пищеварения, по этой причине пациент должен строгого придерживаться диеты и принимать ферменты.
При комплексном лечении назначаются медикаментозные препараты, позволяющие снизить уровень кислотности («Алмагель», «Маалокс»).
Хорошо зарекомендовали себя при снижении интоксикации организма инъекции Рингера, препарата «Гемодез» и физраствора.
Если терапевтические мероприятия не возымели нужного эффекта, то больного готовят к оперативному вмешательству.
Причины
Заболевание не является самостоятельным. Может выступать в качестве ответной реакции на продукты питания или другие воспалительные процессы органов пищеварения, стрессы и лекарственные препараты.
- Погрешности в рационе. Развитие панкреатита реактивной формы наблюдается при злоупотреблении жирной, острой и соленой пищи. Она раздражает тонкие стенки желудка и кишечника. При пищевом нарушении желудок перестает нормально функционировать, возникает атония.
- Вредные привычки. К ним относится алкоголь и курение. Табачный дым содержит больше 10 химических веществ. Он попадает в желудок и кишечник, медленно разрушает слизистую оболочку.
- Заболевания ЖКТ. Часто реактивный панкреатит возникает на фоне холецистита, сосудистых и инфекционных патологий. Иногда связан с отравлением тяжелыми химическими составами. Спровоцировать возникновение панкреатита может гастрит, язвы, атеросклероз.
- Лекарства. Бесконтрольное применение медикаментов приводит к нарушениям слизистой желудка и кишечника. Витамины, антибиотики и противовоспалительные средства, особенно в форме таблеток, должны применяться строго по инструкции.
Принципы и направления лечения
Направления лечебного воздействия на опухолевый процесс:
- Хирургическое (радикальное и паллиативное).
- Лучевая или химиотерапия.
- Комбинированное.
- Симптоматическое.
Вид лечения выбирается индивидуально. Учитывается возраст пациента, наличие у него сопутствующей соматической патологии, морфология рака и его распространённость. Также оценивают симптомы предполагаемых осложнений и локализацию. Однако ни один из этих критериев не является абсолютным показанием к резекции. Показания и противопоказания к операции и тактика лечения подбирается индивидуально врачом.
Хирургическое лечение
Операция по радикальному удалению поджелудочной железы проводится строго по показаниям.
Абсолютные противопоказания к радикальной операции:
- Метастатические отсевы в печень и брюшину.
- Метастатические отсевы в лимфатические узлы, которые не доступны удалению.
- Прорастание венозных сосудов метастазами на всю толщу стенки с его деформацией.
- Вовлечение в раковый процесс крупных ветвей аорты (чревный ствол, верхняя брыжеечная и печёночная артерии).
- Тяжёлая сопутствующая соматическая патология.
Оперативное лечение предполагает проведение одного из трёх видов операции: панкреатодуоденальная резекция, тотальная панкреатдуоденэктомия или иссечение дистальных отделов железы.
В ходе панкреатодуоденальной резекции иссекается головка и крючковидный отросток с частью желудка, общего желчного протока и двенадцатиперстной кишкой.
Иссечение дистальных отделов подразумевает под собой удаление одной из частей железы (головки, тела, хвоста, отростка) с частью желчного протока, двенадцатиперстной кишкой и желудка.
При тотальной панкреатдуоденэктомии поджелудочную железу резецируют полностью со всеми прилегающими лимфатическими узлами, клетчаткой, сосудами, связками. Данная операция проводится крайне редко, так как в исходе у пациента наблюдается абсолютная ферментная и гормональная недостаточность.
Что касаемо паллиативного оперативного вмешательство, то оно проводится большинству пациентов. В паллиативной операции особенно нуждаются пациенты с симптомами механической желтухой, кишечной непроходимостью и нарушениями эвакуации пищи. В данном случае предпочтение отдают привычной лапаротомии, в ходе которой восстанавливают проходимость желчевыводящих протоков или желудочно-кишечного тракта путём наложения стомы. Так же хирург оценивает состояние органа, степень поражения и распространённость ракового процесса.
Хирургическое лечение особенно показано на поздних стадиях рака. Прогноз выживаемости увеличивается в 5-7 раз. Средний прогноз выживаемости после операции – до 2 лет.

Лучевая терапия
Проводится перед или после операции либо с целью облегчения болей. Показана радиотерапия и для лечения опухолей на ранних стадиях, когда имеются небольшие участки поражения. Терапия проводится курсами по 5 недель фиксированными дозами облучения. В ходе лечения могут наблюдаться тошнота, рвота, слабость, однако после завершения курса побочные эффекты проходят самостоятельно. Лучевая терапия улучшает прогноз заболевания, избавляет от мучительных болевых симптомов.
Химиотерапия
Лечение проводится специальными химиотерапевтическими препаратами, которые способные убить раковые клетки либо замедлить их рост. Сейчас предпочтительнее использовать комбинации нескольких лекарственных препаратов для более быстрого достижения эффекта. Химиотерапия проводится курсами. В ходе лечения пациент ощущает позывы на тошноту и рвоту, облысение, изъязвление слизистых оболочек. По завершению курса данные побочные эффекты проходят. Химиотерапия также улучшает прогноз заболевания и выживаемости.
Симптоматическое лечение проводится пациентам с неоперабельной опухолью, когда ни один из вышеперечисленных методов не способен полностью устранить рак. Это улучшает качество жизни, устраняет симптомы, улучшает прогноз заболевания в целом.
Инструментальные методы диагностики рака
Ультразвуковые методы
Проводятся в первую очередь всем больным с подозрением на рак. Они считаются наиболее информативными и доступны практически в каждой поликлинике.
- Ультразвуковое обследование органов брюшной полости. Проводится через кожу передней брюшной стенки. Прямой признак опухоли – наличие одиночного объёмного образования или неоднородной полости с чёткой линией между данным образованием и нормальной паренхимой. Головка и тело железы визуализируются наилучшим образом, поэтому опухоли данной локализации на ранних стадиях диагностируются легче, чем опухоли хвоста. С помощью УЗИ можно обнаружить новообразование от 1-2 см. Метод УЗИ позволяет оценить распространённость ракового процесса и наличие метастазов в органы брюшной полости. О прорастании рака говорят в том случае, когда имеется прорастание злокачественных клеток в прилежащие кровеносные сосуды и лимфатические узлы.
- Дуплексное сканирование сосудов поджелудочной железы. Проводится в режиме реального времени с одновременным контрастированием. Позволяет оценить кровоток и степень васкуляризации опухолевидного образования и паренхимы, взаимоотношение структур органа относительно друг друга. Данное исследование проводят пациентам, у которых на УЗИ были обнаружены признаки прорастания раковых клеток в кровеносные сосуды и аорту.
- Эндоскопическое ультразвуковое исследование. Разновидность обычного чрескожного УЗИ, только здесь используется дополнительный эндоскопический датчик. Этот датчик заводят через пищевод и желудок в просвет двенадцатиперстной кишки, откуда и поступают сигналы. Метод хорош тем, что позволяет диагностировать опухоли диаметром от 5 мм, которые при обычном УЗИ обнаружить не удаётся. Кроме того, врач оценивает состояние прилежащих органов и сосудов на предмет метастазирования.

Компьютерная томография в спиральном режиме
Это «золотой стандарт диагностики». Исследование наиболее эффективно при внутривенном контрастном усилении рисунка. При этом раковое образование избирательно накапливает в себе контраст, что позволяет оценить размеры, локализацию и распространённость патологии. С помощью КТ оценивают состояние регионарных лимфатических узлов, протоковую систему, кровеносные сосуды и прилегающие органы. КТ – высокочувствительный метод. Метастазы при их наличии обнаруживаются в 99% случаев.
Магниторезонансная томография
Используется в качестве альтернативы КТ. Однако МРТ имеет недостаток – сложно дифференцировать злокачественное новообразование от воспалительного очага. Зачастую МРТ проводят для лучшей визуализации протоков.

Чрескожная аспирационная биопсия под контролем ультразвукового датчика
Инвазивный метод диагностики, позволяющий забрать материал из поражённого участка для гистологического исследования. Метод важен для определения морфологии новообразования и окончательного решения о его доброкачественности или злокачественности. По итогам биопсии решается вопрос о целесообразности химиолучевой терапии.
Лапароскопия
Инвазивный метод последнего поколения, позволяющий онкологам в режиме реального времени своими глазами оценить состояние поджелудочной железы, её протоков и прилегающих органов. Заключение о наличии рака даётся тут же в операционной. Если он имеется, оценивается распространённость, локализация и метастазирование.
Принципы и направления лечения
От вида, стадии, места локализации зависит выбор консервативного метода или радикального вмешательства:
- Радикальная операция, предполагающая удаление всех атипичных клеток, пораженных участков органа. Производится частичная или полная резекция ПЖ, при необходимости затрагивается желчный пузырь, его протоки, желудок. Возможно иссечение отрезка двенадцатиперстной кишки, региональных лимфатических узлов. После операции назначается курс лучевой или химиотерапии, направленный на полное устранение раковых клеток.
- Роботоассистированная операция – новейший метод, предусматривающий хирургическое вмешательство специальным манипуляционным оборудованием. Им руководит врач через компьютерную систему. Преимущество использования робота – в возможности проведения более точных действий. Уменьшается риск кровотечения. Все движения выполняются четко, аккуратно. Пациент после подобного вмешательства восстанавливается быстрее.
- Терапия местно распространенного рака предполагает лучевую и химиотерапию. Они могут назначаться совместно или поочередно. Такой подход облегчает состояние человека, улучшает качество жизни, продлевает ее.
- Паллиативная терапия предусматривает симптоматическое лечение, в частности, купирование болевых приступов наркотическими, анальгетическими препаратами. В комплексе назначаются антидепрессанты. Лечение направлено на устранение желтухи, восстановление внешнесекреторной функции ПЖ.
Некоторые пациенты интересуются, можно ли включить в схему лечения лекарственные растения. Такие методы допустимы, но лишь после консультации врача, и будут вспомогательным, а не основным способом терапии.
Диагностика панкреатита код по мкб 10
Зачастую пациенты обращаются к врачу при наличии следующих симптомов и признаков:
- наличие боли;
- при тошноте;
- рвоте;
- при быстрой потере массы тела;
- при неустойчивом характере стула;
- проявлении запаха изо рта.
Врач проводит и назначает ряд исследований, если подозревает у человека наличие заболевания поджелудочной:
- Первичный осмотр пациента. Течение болезни при данном виде заболевания, как правило, не носит ярко выраженный характер. Наблюдается умеренное вздутие живота. На коже живота заметны небольшие выступающие образования красного окраса. При пальпации орган можно прощупать у сильно истощенных больных. При кистозном заболевании поджелудочной, орган легко прощупывается из-за патологических изменений, которые приводят к его увеличению. При тяжелых формах данного заболевания часто наблюдается небольшое напряжение живота.
- При остром течении заболевания наблюдается увеличение фосфолипазы А 2.
- Врач назначает лабораторные исследования для постановки диагноза, одним из которых является общий анализ крови, кала и мочи. При тяжелом течение заболевания отмечается увеличение количества лейкоцитов и СОЭ. При других формах течения болезни показатели крови остаются в норме.
- Человеку дают выпить глюкозу, и если через пару часов ее уровень превышает 8 ммоль/л, то это указывает на наличии сахарного диабета, который не редко является сопутствующей патологией данного заболевания.
- Изучение ферментов. При остром обострении хронического панкреатита по мкб 10 наблюдается увеличение амилазы. Изучение данного фермента довольно не специфично. Именно поэтому одновременно исследуется другой ферментный тест — эластазы.
- Проводят исследование активности липазы.
- Изучение эластазы крови. Данный показатель увеличивается при остром обострении.
- Изучение трипсина крови. Пониженный показатель указывает на недостаточность внешнесекреторной функции железы, которая проявляется при хронической форме заболевания.
- Изучение массы кала, вырабатываемого за сутки. Внешне секреторная недостаточность органа (полифекалия) приводит к увеличению массы кала. Данный показатель наблюдается на поздних стадиях болезни.-00
- Проведение тестов для изучения внешне секреторной функции при помощи специальных зондов. С их помощью вводят секретин и панкреозимин, в результате чего происходит выделение железой панкреатического секрета различного характера. Сочетание обоими раздражителей позволяет судить о внешне секреторной недостаточности органа.
- УЗИ.
- Рентген поджелудочной железы.
- КТ поджелудочной железы.
- МРТ органа.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Chronic pancreatitis. EBM Guidelines. 4.3.2005 2. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. / Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. — 2-е изд., испр. —М.: ГЭОТАР-МЕД, 2002. — 1248 с.: ил. 3. Treatment of pancreatic exocrine dysfunction. EBM guidelines.2005. 4. Pancreatic unsufficiency. EBM guidelines. 2004. 5. С.П.Л. Трэвис, Гастроэнтерология: пер с англ.- М: мед.лит. 2002 — 640 с 6. А.В. Охлобыстин, В.Т. Ивашкин Алгоритмы ведения больных острым и хроническим панкреатитом. 7. Karlsson Sven, Ahren B.O. Scand G Gastroenterol,1992,№27,p.27:161-5 8. Классификация заболеваний внутренних органов и методики терапевтических исследований. Руководство для медицинских ВУЗов и практических врачей.( Под редакцией Голофеевского В.Ю.-СПБ Издательство “Фалиант” 296стр. 2006
Информация
Список разработчиков:
Нерсесов А.В. д.м.н., профессор, кафедра внутренних болезней, факультет усовершенствования врачей, КазГМА
Бектаева Р.Р. д.м.н., профессор, кафедра внутренних болезней, факультет усовершенствования врачей, КазГМА
Джумашева Б.Б., НИИ кардиологии и внутренних болезней МЗ РК
Классификация
По происхождению ХП бывает первичным (токсический, алкогольный), вторичным, посттравматическим. Первый развивается в результате поражения поджелудочной железы, второй – вследствие патологии других органов. Причиной посттравматического являются тупые или открытые травмы ПЖ.
Классификация хронического панкреатита по клинической картине:
- Псевдотуморозний.
- Болевой.
- Сочетанный.
Первый бывает с частичной дуоденальной непроходимостью, портальной гипертензией и холестатический. Второй проявляется постоянными или рецидивирующими болями. Сочетанный проявляется несколькими клиническими симптомами.
Хронический билиарнозависимый панкреатит встречается у 27% пациентов. Провоцирующим фактором становится желчнокаменная болезнь (ЖКБ), которая в последнее время встречается все чаще. По данным разных авторов, у больных ЖКБ хронический билиарный панкреатит развивается в 25-90% случаев. В отличие от панкреатита другой патологии у него этиологический фактор не устраняется. На фоне развивающегося патологического процесса в ПЖ его воздействие продолжается.
Хронический паренхиматозный панкреатит говорит о воспалении паренхимы с преобладанием в инфильтратах участков фиброза и мононуклеарных клеток. При данной форме патологии поражение кальцификаты и протоков в ПЖ отсутствует. В клинической картине нет болевого синдрома, проявляются симптомы эндокринной и экзокринной недостаточности.
Хронический калькулезный панкреатит диагностируют в 11% случаев от общего числа ХП. Он развивается в результате гиперсекреции глюкагона, который стимулирует паращитовидные железы. Среди других причин врачи называют нарушение химизма панкреатического секрета из-за застойных и воспалительных явлений в панкреатических ходах. Это в свою очередь приводит к поражению канальцев и протоков за счет образования белковых пробок и камней. При данной форме ХП злокачественное перерождение отмечается значительно чаще, чем при других формах заболевания.
Хронический панкреатит с внешнесекреторной недостаточностью коррелирует с табакокурением и употреблением спиртного, которые способствуют прогрессированию болезни. Также патология связана с развитием сахарного диабета и образованием кальцификатов. Комплексное лечение включает ферментную терапию, прием спазмолитиков и специально разработанное диетическое питание.
По тяжести течения ХП бывает легким, средней степени тяжести и тяжелый. У пациентов наблюдаются периоды ремиссий и рецидивов.
Что такое киста?

Любое кистозное образование, представляет собой скопление жидкости, которая находится в четко отграниченной полости. Они встречаются в том случае, если орган образован паренхимой, то есть тканью, в состав которой могут входить железы или секретирующие клетки. В костной ткани их не бывает.
Любая киста состоит как минимум из двух частей: стенки и ее содержимое. В некоторых случаях она может быть многокамерной, иметь дольчатое строение. Примером может служить паразитарная киста при эхинококкозе печени.
В случае образования в поджелудочной железе, они могут встречаться как в тканях самой железы, так и в окружающих ее тканях, например в клетчатке. Встречается это образование с одинаковой частотой и у мужчин и у женщин, и не зависит от возраста.