Можно ли вылечить хронический панкреатит навсегда и как это сделать
Содержание:
- Подробно о диете
- Лечение
- Сколько дней болит живот после медикаментозного прерывания беременности (аборта)
- От чего зависят физиологические боли в животе после аборта?
- Причины боли в животе после медикаментозного аборта
- Сколько дней болит живот после аборта?
- Каковы нормальные физиологические ощущения после медикаментозного аборта?
- Отклонения от нормального состояния после аборта таблетками
- Клиника «Благое дело» — лучшая гинекология в Москве
- Общее описание панкреатита и причины его возникновения
- Лечение поджелудочной железы народными средствами
- Чем лечат острый панкреатит в стационаре
- Хирургическое вмешательство
- Как лечат острый панкреатит в стационаре
Подробно о диете
Диета – это неотъемлемая часть лечения и острого, и хронического панкреатита. Ее соблюдение является обязательным и в стадии ремиссии, и при обострении, так как именно от того, что ест человек, и зависит его дальнейшее состояние.
 Диета является главной составляющей лечебной терапии при панкреатите
Диета является главной составляющей лечебной терапии при панкреатите
Как уже было сказано выше, в период острого приступа назначается голодная диета. Придерживаться ее рекомендуется на протяжении нескольких суток. В этот период разрешается пить только воду в небольших количествах и через равные промежутки времени.
После снятия болевого приступа питание строится на принципах кормления полугодовалого ребенка, но с исключением молока. В этот период разрешается употреблять:
- нежирные овощные супы (они должны быть обязательно протертыми);
- пюреобразные смеси;
- свежевыжатые овощные соки, только неконцентрированные и в небольших количествах (в день разрешается выпивать не более 1,5 стаканов овощных соков).
В период реабилитации после приступа разрешается употреблять только отварные или приготовленные на пару блюда без добавления соли и других специй. Готовить их можно из картофеля, риса, чечевицы, яичных белков и т.д. По мере восстановления организма в рацион постепенно добавляются мясные и рыбные блюда, а также нежирные молочные и кисломолочные продукты. Более подробный список разрешенных продуктов питания после обострения должен предоставить врач.
Наиболее важным для каждого человека, страдающего от панкреатита, является знание того, какие продукты ему категорически запрещается употреблять в пищу, чтобы не дать заболеванию прогрессировать и предотвратить его обострения. Таковыми продуктами являются:
- все жирные сорта мяса и рыбы;
- жареные и жирные блюда;
- сало;
- консервы;
- копчености;
- соленья;
- колбасные изделия;
- полуфабрикаты;
- сдобная выпечка;
- молочные и кисломолочные продукты питания с высоким содержанием жиров.
 Употребление даже в небольших количествах запрещенных продуктов может привести к возникновению болевого приступа
Употребление даже в небольших количествах запрещенных продуктов может привести к возникновению болевого приступа
Если больной откажется от вредных привычек и будет постоянно придерживаться лечебной диеты, он сможет надолго забыть об обострениях и сохранить свое здоровье на долгие годы!
Лечение
Чтобы вылечить хронический панкреатит, нужно в обязательном порядке обратиться за помощью к врачу. При обострениях неминуема срочная госпитализация больного.
Первые двое-трое суток, предполагаются специальные голодные диеты, а также подверженному болезни человеку можно употреблять воду в больших количествах. Для того, чтобы вылечить организм больного, вводят лекарственные средства, которые помогают снизить болевые ощущения. В список входят такие лекарства как но-шпа, новокаин, папаверин и другие, схожие по действию.
Если у пациента развивается обострение, то по назначению лечащего врача, можно использовать алмагель, ранитидин или же циметидин. Кроме того, сюда же входят средства антибиотического направления.
Для пациентов, не подверженных обострению заболевания, назначаются специальные диеты. Также больным можно употреблять с перерывами различные ферментативные лекарства.
Особо важным для того, чтобы вылечить панкреатит, является вычёркивание из повседневной жизни тяги к алкогольным напиткам. Как известно, в большинстве случаев, наряду с употреблением очень жирной мясной еды, гастритом, а также другими заболеваниями, именно хронический алкоголизм может вызвать панкреатит.

Сколько дней болит живот после медикаментозного прерывания беременности (аборта)
Каким бы не было прерывание беременности (хирургическим или медикаментозным) это всегда будет большим стрессом для женского организма. Последствия после аборта могут быть самые непредсказуемые, так как многое зависит от срока беременности, метода прерывания и от квалификации врача.
Основная жалоба пациенток после аборта таблетками заключается в том, что у них болит низ живота после медикаментозного прерывания беременности.
Несмотря на то, что современные способы абортов имеют много преимуществ и рассчитаны на наименьшие осложнения для здоровья женщины, избежать физиологические боли просто невозможно.
От чего зависят физиологические боли в животе после аборта?
Боли в животе после любого аборта являются нормальным процессом для женского организма. Матка, вытолкнув плод, возвращается к своим нормальным размерам. Наряду с сокращением её стенок и выделениям крови появляются болевые ощущения.
Продолжается это несколько дней пока матка не обретёт нормальные первоначальные размеры. Длятся кровянистые выделения примерно 6-8 дней. К концу срока боли прекращаются.
На ранних сроках беременности до 12 недель к пациентке может быть применён мини аборт (медикаментозный). Все ощущения после данной манипуляции схожи с менструальным циклом. Боли в животе такие же, как при месячных.
Только профессионал может ответить на вопрос, сколько дней болит живот после аборта и что делать в такой ситуации.
Причины боли в животе после медикаментозного аборта
Большинство пациенток, сделав аборт таблетками, задают вопрос врачу, сколько болит живот после медикаментозного прерывания беременности? Чтобы дать ответ необходимо знать, в чём заключается сам процесс данной манипуляции.
Аборт таблетками кардинально отличается от других медицинских процедур. Отторжение плода происходит под воздействием специального препарата, который пациентка принимает дважды с промежутком в 2-3 дня.
После второго принятия таблетки эмбрион самостоятельно отслаивается от стенки матки и происходит самопроизвольный выкидыш. Весь процесс сопровождается такими же болевыми ощущениями, как и при менструации.
Сколько дней болит живот после аборта?
Несмотря на то, что абортирование таблетками считается наиболее безопасным способом, он так же как и любой другой аборт сопровождается болевыми ощущениями.
Первые тянущие и колющие боли могут возникнуть примерно через 2-4 часа после первого принятия препарата. Это связано с начальными сокращениями матки.
После принятия второй дозы препарата (через 36-48 часов) происходит гибель плода, а значит и его отторжение из организма женщины.
Другими словами это длится до тех пор, пока матка не достигнет исходных размеров.
Если боли не прекращаются необходимо повторно записаться к гинекологу. Специалист сделает повторное обследование и определит причины проблемы.
Чтобы таких осложнений не было при задержке месячных нужно срочно обратиться в клинику. Чем меньше срок, тем эффективней будет медикаментозный аборт.
Цена данной процедуры напрямую зависит от страны производителя препарата, срока беременности, методики прерывания и статуса клиники.
Каковы нормальные физиологические ощущения после медикаментозного аборта?
- Боли должны быть умеренные, тянущие, ноющие, со схваткообразным характером.
- Сильные боли длятся примерно 3-5 дней. В дальнейшем они должны исчезнуть.
- Кровянистые выделения похожи на месячные. Длятся примерно 5-8 дней.
- Может быть небольшой дискомфорт снизу живота и во влагалище.
Отклонения от нормального состояния после аборта таблетками
- Сильные продолжительные боли, длящиеся более 8 дней.
- Сильное кровотечение, которое не прекращается.
- Отсутствие кровянистых выделений. Появление выделений с неприятным запахом.
- Лихорадка, высокая температура, потеря сознания, чувство развивающейся беременности.
Клиника «Благое дело» — лучшая гинекология в Москве
Частная клиника «Благое дело» является многопрофильным учреждением, которое предоставляет качественные медицинские услуги на высшем уровне и по доступным ценам.
У нас в клинике трудятся специалисты высшей категории, которые имею большой опыт работы в области гинекологии.
Мы гарантируем эффективное медикаментозное прерывание беременности.
Общее описание панкреатита и причины его возникновения
Панкреатит — представляет собой воспалительный процесс поджелудочной железы, во время которого сильно отекают ткани органа и из-за чего частично или полностью нарушается ток ферментов из органа в двенадцатиперстную кишку. Выделяют две основные формы заболевания — острую и хроническую. Обе стадии могут протекать в легкой и сложной форме.
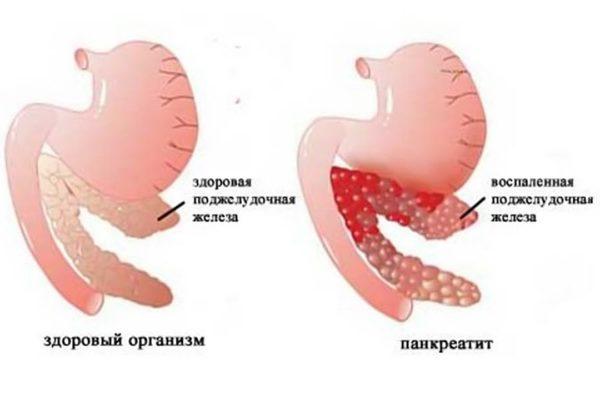
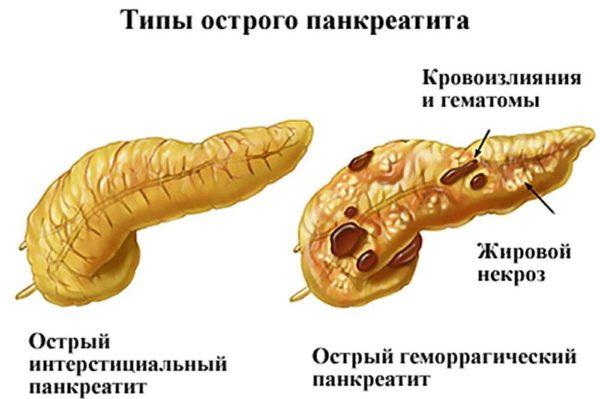
Острой патологией называют панкреатит, который развивается стремительно и за короткое время может поразить все клетки поджелудочной железы. Из-за сильного застоя сока орган быстро воспаляется, буквально за несколько часов развиваются такие симптомы, как невыносимая боль в животе, рвота, тошнота, диарея. Острая стадия панкреатита развивается обычно у больных с 30 до 60 лет, но иногда встречается и у детей. При легкой стадии острого состояния повреждается небольшое количество тканей поджелудочной, так как удается вовремя начать лечение. При тяжелой стадии острого панкреатита за короткий период времени может развиться полная дисфункция поджелудочной железы, что приведет к смерти.
Хроническая стадия характеризуется периодами осложнений и ремиссии. Обострения возникают при перееданиях и погрешностях в питании, возникновении болезней ЖКТ. При такой форме патологии клетки поджелудочной железы замещаются соединительной тканью, которая не может производить ферменты. Хроническая форма панкреатита имеет начальную и вторичную тяжелую стадию. Первая может продолжаться несколько лет с незначительной симптоматикой болезни, вторая характеризуется большим количеством соединительной ткани и выраженными признаками панкреатита.
Чаще всего причинами обеих форм панкреатита становятся такие состояния:
- у больного нет конкретного времени приема пищи;
- частые переедания и прием еды перед отходом ко сну;
- употребление большого количества жирных блюд, приправ, быстрой пищи;
- травмы органов брюшной полости;
- сахарный диабет;
- оперативные вмешательства на любом из отделе ЖКТ;
- поражение ЖКТ глистами;
- прием алкогольных продуктов и курение;
- аномалии формирования и строения желчного пузыря и протоков;
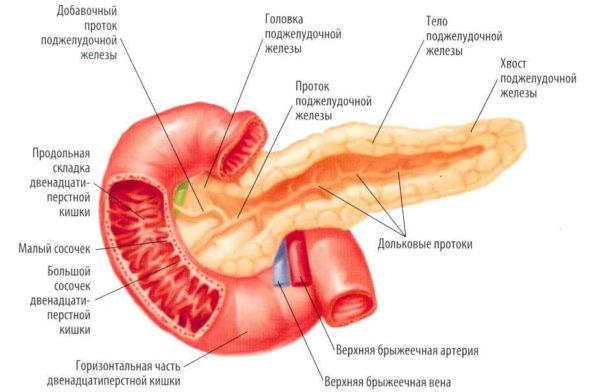
- болезни 12-ой кишки, протоков поджелудочной железы;
- инфекционные заболевания ЖКТ и прилегающих тканей;
- наследственная предрасположенность.
Симптомы и проявления панкреатита
Обратить внимание на работу поджелудочной железы следует при наличии конкретных признаков. Чаще всего они начинают проявлять себя после употребления острых, жирных и соленых продуктов, после алкоголя, при этом больной может съесть небольшой кусочек еды или выпить небольшую порцию напитка
При больном органе даже такого количества пищи станет достаточно, чтобы развились следующие симптомы:
- болезненные ощущения в области поджелудочной железы и желудка;
- боль может носить опоясывающий характер, усиливаясь после небольшой физической нагрузки, в том числе обычного хождения;
- в кишечнике слышны четкие бурлящие звуки, появляется вздутие, метеоризм;
- дефекация становится нестабильной, кал имеет кашеобразную форму;
- развивается рвота, в тяжелых случаях ее сложно контролировать даже медикаментами;
- постоянно регистрируется головокружение, общая слабость.

Лечение поджелудочной железы народными средствами
Помочь организму лечить панкреатит в домашних условиях – не менее эффективный метод. Лечение недуга народными средствами приносит хорошие результаты только при правильном проведении. Многие продукты на огороде и в холодильнике способны помочь человеку, если применять их грамотно. Строгая диета или даже голодание, рецепты бабушек и мам – не менее эффективное лечение воспаления поджелудочной железы, чем медицинские препараты.
Травами
Фитотерапия – один из популярных способов устранения многих болезней, который используют россияне с давних пор. Он эффективен для профилактики и поможет подлечить поджелудочную железу. Как лечить панкреатит травами? Регулярно принимать отвары и настои. Например, ромашку, бессмертник, чистотел и полынь настаивают и принимают до еды по половине стакана.
Рецепт приготовления средства:
- Сухие травы и цветки берут по 1 ст. ложки каждого сорта.
- Заливают крутым кипятком (300 мл).
- Охлаждают и пьют 6 раз за сутки.
Овсом

Один из простых и действенных народных способов, как дома лечить панкреатит – включить в рацион овес. Этот злак известен в медицине очищающими свойствами и много лет применяется для выведения шлаков и токсинов из организма. Овсяную кашу или молочко полезно употреблять не только от панкреатита, но и для восстановления печени. Для приготовления средства в домашних условиях варят неочищенный овес (цельно зерновую крупу).
Медом
Продукт пчеловодства очень полезен для организма. Он является антисептиком, противовоспалительным, защитным средством. Как медом лечить панкреатит? Смешать 100 г меда с соком черной редьки (250 мл). Полученный продукт применяют на протяжение одного месяца каждый день по 1 ст. ложке до еды. Это поможет нормализовать обменные процессы, регенерировать поврежденные клетки, обновить кровь.
Диетой
Для тех, кто хотел бы узнать, как диетой лечить панкреатит, важно усвоить правило: «Меньше вредных, больше полезных продуктов». Первые пару дней следует отказаться от еды
В это время должна произойти полная разгрузка ЖКТ, а поджелудочная железа прекратит выработку излишнего фермента. На первом этапе лечения разрешают принимать травяные отвары, воду без газа, шиповник. Далее назначается около двух недель раздельного питания и постепенное наращивают рацион.
Чем лечат острый панкреатит в стационаре

Панкреатит — болезнь, с которой шутки плохи. Но особо тревожным состояние становится, когда начинается острая стадия воспаления поджелудочной железы.
В этот период не помогают обычно эффективные препараты, а боль невыносима настолько, что может спровоцировать потерю сознания и шок.
Именно поэтому лечение панкреатита в стационаре является единственным разумным выходом: лишь срочная госпитализация часто спасает пациента от инвалидности или летального исхода. Иногда ограничиваются медикаментозным лечением, а сложные случаи требуют хирургического вмешательства.
Лечение острого панкреатита в стационаре: сколько лежат в больнице
Острый приступ панкреатита сопровождается значительным ухудшением самочувствия, пациента беспокоят сильнейшие боли, вплоть до потери сознания. Справиться с такой ситуацией в домашних условиях, невозможно. Больного нужно госпитализировать.
https://youtube.com/watch?v=G5h00ASBCTY
Отсутствие адекватного лечения приводит к нетрудоспособности, как результат, инвалидность, а в худшем случае – летальный исход. Лечение панкреатита в стационаре имеет свои особенности, оно способствует восстановлению функциональности поджелудочной железы.
В каком отделении лежат с панкреатитом? Все зависит от клинической картины. Иногда больного госпитализируют в отделение интенсивной терапии, где проводится консервативная терапия. В некоторых случаях пациента нужно класть в хирургическое отделение – если необходимо оперативное вмешательство.
Давайте разберемся, когда нужна госпитализация при панкреатите, и как осуществляется лечение в стационарных условиях?
Что делать при остром приступе?
Прежде чем узнать, в чем заключается лечение острого панкреатита в стационаре, нужно уделить вынимание вызову бригады скорой помощи. Что можно делать до приезда медицинских специалистов, а что не рекомендуется? Ответы на эти вопросы должен знать каждый пациент.
Если наблюдается сильный болевой синдром под левым или правым ребром, то категорически запрещено терпеть. Самостоятельно ситуация не улучшится. Нужно вызвать скорую помощь. До приезда врача нельзя принимать таблетки обезболивающего эффекта (Анальгин, Спазмалгон и другие препараты).
Нельзя прикладывать теплую либо горячую грелку на больное место; перетягивать шарфом или платком подреберную часть; принимать алкогольные напитки, чтобы уменьшить болевой синдром; вообще пить какие-либо жидкости. Если присутствует сильная тошнота либо рвота, противорвотные лекарства запрещены к применению до приезда врачей.
При обострении болезни можно делать следующее:
- Разместить пациента на кровати или диване в полусидящем положении.
- К болезненной области приложить влажную холодную ткань или холодную грелку.
- Проветрить помещение.
Если пациент давно страдает воспалением поджелудочной железы, стоит на учете в медицинском учреждении по месту прописки с диагнозом хронический панкреатит, значит, у него наступило осложнение заболевания.
Приехавший врач проведет необходимое лечение, исходя из клинических симптомов. Чтобы госпитализировать больного на фоне сильнейшей боли, колют Папаверин, разбавленный физиологическим раствором.
Категорически запрещено отказываться от госпитализации, несмотря ни на какие трудности на работе, в семье и пр. Сильнейшая боль свидетельствует о начале тяжелых патологических изменений в организме.
Госпитализация больного с панкреатитом
Сколько лежат в больнице с панкреатитом? Точного ответа на вопрос не существует. Когда у пациента легкая форма обострения, то рекомендуется инфузионная терапия, затем больной может отправиться домой. Длительность лечения в стационаре зависит от своевременности обращения к медикам.
Хирургическое вмешательство
Обсуждая, как лечить острый панкреатит, нужно оговориться, что примерно в 30% случаев прибегают к хирургическим методам. Операция показана в таких случаях:
- Ранение или травма брюшной полости.
- Неясная диагностика.
- Панкреонекроз.
- Механическая желтуха, которая вызвана инфекцией желчевыводящих путей.
- Геморрагический панкреатит.
- Абсцесс, кровотечения, прободение кишечника.
Также показаниями к проведению вмешательства являются:
- Камни, локализованные в протоках железы. Это называется вирсунголитиазом.
- Хронический панкреатит с заболеваниями 12-перстной кишки, желудка и печени.
- Дуоденостаз.
- Нарушение проходимости в панкреатических протоках.
- Кисты и свищи.
- Подозрение на онкологические процессы, происходящие в поджелудочной железе.
- Непроходящий болевой синдром, который не удается купировать никакими средствами.

В особо тяжелых случаях показана тотальная дуоденопанкреатэктомия. Ее проводят, если диагностировано обширное поражение паренхимы некрозом, который распространился еще и на 12-перстную кишку.
Также без операции не обойтись в тех случаях, когда к панкреатиту присоединилось другое заболевание. Чаще всего это абсцесс, перитонит, холангит. Нередко наблюдается непроходимость тонкого кишечника и кровотечения в некротических местах. Встречается закупорка конкрементом дуоденального сосочка.
Сколько лежат в больницах с панкреатитом, если необходима операция? Такая форма лечения может занять разное количество времени, сроки зависят от масштаба проблемы.
Лечение панкреатита хирургической операцией может быть назначено при диагностировании осложнений. Она показана при желтухе, отсутствии пользы от медикаментов, обнаружении образований в поджелудочной железе на УЗИ.
В таком случае время понадобится не только на подготовку и непосредственное проведение хирургического вмешательства, но и на период реабилитации. Таким образом, пациент проводит после него около недели в стационаре и еще около 1,5-2-х месяцев проводит на домашнем лечении.
Ему назначают специальную диету, медикаментозную терапию, физические упражнения, а также составляют план режима дня. Класть в стационар снова необходимо при первых же признаках осложнения.
Как лечат острый панкреатит в стационаре
Лечение такого панкреатита в больнице — единственный вариант. В этом случае невозможно предпринять какие-либо действия в домашних условиях, обезболивающие препараты помочь не в силах.

Чтобы купировать острую форму, в стационарных условиях необходимо экстренно решить сразу несколько задач:
- снизить активность поджелудочной железы,
- ослабить болевой синдром,
- устранить факторы, которые спровоцировали приступ (язва, желчнокаменная болезнь, алкоголь).
Такой комплекс мер можно обеспечить только в больнице.
Диагностика
В первые дни устанавливается начальный диагноз, который должен подтвердиться, когда состояние больного улучшится — в течение 5 суток. Но первичное обследование происходит еще в приемном покое больницы. Там измеряется температура тела и артериальное давление, врач определяет степень отечности конечностей, производит пальпацию брюшной области и проверяет склеру глаза на желтизну, если есть подозрение на механическую желтуху.
Другие обследования:
- Клинический анализ крови — для подтверждения повышения СОЭ и уменьшения количества белков.
- Анализ мочи — для выявления альфа-амилазы. Ее большое содержание является симптомом острой и хронической формы панкреатита.
- Анализ кала — для оценки работы поджелудочной железы. Жирный блеск и непереваренная пища в нем отчетливо указывают на данную патологию.
- С помощью УЗИ определяется точная локализация воспаления.
Исходя из полученных результатов, ставится диагноз. Оценивается возможность развития осложнений. Если состояние пациента средней тяжести, то его отправляют в отделение интенсивной терапии. Когда есть вероятность развития коматозного состояния, выбирают отделение реанимации больницы.
Затем следует вывод о наиболее эффективном виде терапии. Варианта два — или медикаментозное лечение, или хирургическое, но оно также сочетается с приемом лекарств.
Схема медикаментозного лечения
Голодание — первая мера, необходимая при рвоте и интенсивной боли. В таких условиях запрещаются даже напитки. Жидкость вводится только внутривенно. Сухое голодание продолжается 2-4 дня в зависимости от тяжести состояния больного. Затем на 3-6 дней пациента «сажают» на блюда с жидкой и полужидкой консистенцией.
В желудок пациенту через носовые ходы вводят тонкий катетер, чтобы избавить его от агрессивно-кислой секреции. Болевой синдром пропадает за несколько часов. Такая процедура продолжается от 1 до 3 суток. Для корректировки электролитного и водного баланса вводится раствор хлорида натрия. При симптомах средней тяжести для защиты слизистой желудка назначают антациды (Сорбекс, Альмагель, Маалокс, Фосфалюгель). Но эти лекарства при тошноте или рвоте нежелательны.
Внутривенно или внутримышечно назначаются анальгетики, новокаиновые блокады, иногда допускается применение наркотических препаратов. Из антибиотиков для внутривенного вливания используется Контрикал (3-4 раза в сутки), одноразово — Габексат месилат, 2 раза в сутки — Гордокс. Гипертензию желчных путей устраняют с помощью спазмолитиков — Но-шпы, Папаверина, Нитроглицерина. Обязателен прием комплексных витаминов.
Показания к хирургическому лечению
Не всегда возможно вылечить панкреатит медикаментозно, даже в больнице. К хирургическому лечению острой формы прибегают в следующих случаях:
- Если сильная интоксикация и боль не покидают пациента через двое суток после начала медикаментозного лечения.
- Когда к симптомам прибавился еще один — потеря сознания.
- Возникло серьезное осложнение — обтурационная желтуха. Это отложение билирубина в слизистых и коже из-за закупорки желчных протоков печени.
- Появление новообразования (кисты).
Оперативное вмешательство может быть прямым и непрямым. Прямые выполняют таким образом:
- проводят дренирование кист,
- делают резекцию поджелудочной железы,
- удаляют камни.
К непрямым методам относятся операции на ЖКТ, желчных путях, невротомия (рассечение нерва). После оперативного вмешательства пациент находится в больнице максимум неделю, а стадия восстановления занимает полтора-два месяца.