Почему болит поджелудочная железа: симптомы и лечение
Содержание:
Причины появления панкреатита
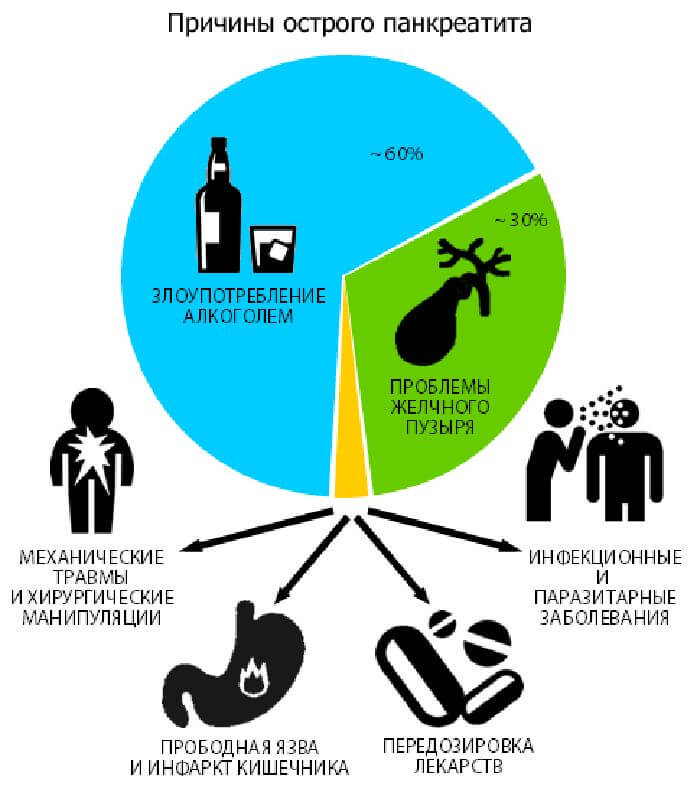
Чаще всего среди мужского населения панкреатит развивается в результате злоупотребления алкогольными напитками и курением. Но кроме этого, возможны и другие провоцирующие факторы:
- гепатит, болезни печени (в том числе и в результате злоупотребления алкоголем), инфекционные патологии;
- патологии желчного пузыря;
- наследственность;
- лишний вес;
- интоксикация организма, отравления;
- неправильное питание, избыток калорийной и жирной пищи;
- травмы живота;
- длительный прием сильных медикаментов;
- хронические болезни внутренних органов.
В сочетании с курением и алкоголем любая предпосылка для появления болезни может оказаться решающей.
Симптомы заболевания
Симптоматика болезни у мужчин и у женщин ничем кардинально не отличается. Заболевание проявляется разными признаками в зависимости от стадии воспалительного процесса, формы панкреатита, его причины, степени поражения поджелудочной железы.

Первые признаки проявления панкреатита у мужчин
Симптомами, по появлению которых можно заподозрить панкреатит, являются следующие:
- Абдоминальные боли. Локализация зависит от места поражения железы: если в результате патологического процесса страдают ткани головки ПЖ, то боль ощущается в правом подреберье, при воспалении тела – в области эпигастрия, при патологии хвоста железы – в левом подреберье. Нередко боль носит опоясывающий характер, иррадиируя в поясницу. Болеть может даже внутри груди или внизу живота. Боли плохо купируются привычными анальгетиками или спазмолитиками.
- Нарушение стула. Обычно пациенты жалуются на диарею или появление кашицеобразного, липкого блестящего (из-за содержащегося в нем непереваренного жира) стула.
- Тошнота, рвота после еды.
- Повышение температуры тела, общеинтоксикационные симптомы при остром панкреатите средней степени тяжести и при тяжелом течении заболевания.
Симптомы панкреатита при алкоголизме
Алкогольный панкреатит протекает обычно в виде хронического заболевания с постепенным нарастанием симптоматики:
- снижение массы тела;
- изменение цвета кожи и слизистых (желтуха), появление сыпи на коже;
- частая панкреатогенная диарея, которая провоцирует выведение большей части поступающих с пищей витаминов, микроэлементов, что приводит к нарушению обмена веществ, функционирования всех органов и систем;
- диспепсические симптомы;
- признаки сахарного диабета.
Общие симптомы
Разные формы панкреатита имеют схожую клиническую картину. Симптомы различаются степенью выраженности, длительностью. В клинической картине любой разновидности заболевания присутствуют следующие признаки:
- болевой синдром;
- симптомы диспепсии;
- интоксикация;
- изменение цвета кожных покровов, появление сыпи;
- изменение показателей лабораторных исследований (основное значение для диагностики имеют изменения биохимического состава крови – повышение амилазы, диастазы, щелочной фосфатазы или других панкреатических ферментов);
- обнаружение изменений ткани ПЖ воспалительного, дегенеративного характера при проведении УЗИ, КТ органов брюшной полости.
Проявления острой формы
Острый панкреатит имеет самую яркую клиническую картину. Симптоматика развивается сразу после воздействия этиологического фактора (употребления алкоголя или «запрещенной» пищи). Самочувствие больного резко ухудшается.
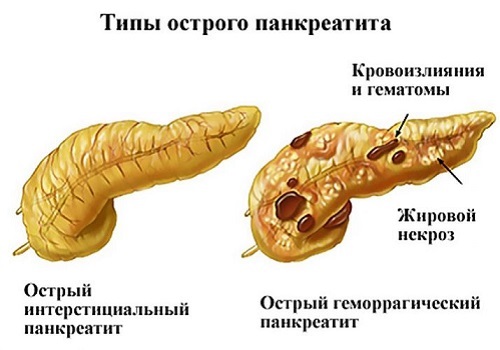
Основные признаки острого воспаления:
- сильная боль в животе локальная или опоясывающая;
- тошнота;
- неукротимая рвота, не улучшающая самочувствие больного (в рвотных массах присутствует непереваренная пища, желчь, при развитии внутреннего кровотечения – кровь);
- вздутие живота;
- расстройство стула (сильная диарея);
- клинические проявления интоксикационного синдрома (лихорадка, общая слабость, тахикардия, артериальная гипотензия, в тяжелых случаях – потеря сознания и другие);
- геморрагические пятна на коже живота, которые располагаются в проекции поджелудочной железы (при тяжелом течении панкреатита или панкреонекрозе).
Признаки хронической формы
Хронический панкреатит имеет волнообразное течение с периодами ремиссии и обострения. Приступы заболевания возникают из-за погрешностей в диете, нарушения режима питания, труда и отдыха, нервного или физического перенапряжения, употребления алкоголя.
Период обострения клинически протекает как острый панкреатит, но симптоматика обычно менее выражена.
Этап ремиссии может протекать бессимптомно, но при длительном течении заболевания с частыми обострениями выявляются симптомы, характерные для хронического панкреатита у мужчин:
- дискомфорт, болезненные ощущения в животе после приема пищи;
- метеоризм;
- проблемы со стулом (диарея или запоры), изменение консистенции и цвета каловых масс;
- желтуха;
- похудение из-за ферментной недостаточности и, как ее следствие, нарушения переваривания пищи до кахексии (крайняя степень истощения);
- признаки авитаминозов, анемии (бледность, сухость кожи, ломкость волос, ногтей, общая слабость, головокружение);
- нарушение аппетита, сна, нервно-психические расстройства;
- симптоматика сахарного диабета из-за разрушения эндокринного отдела ПЖ.
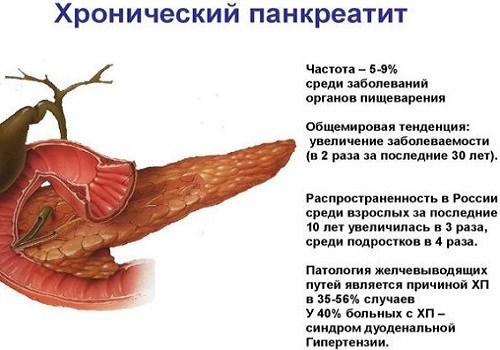
Где у человека находится поджелудочная железа
Наиболее значимым органом человека является поджелудочная железа. Она выполняет две важные функции – экзокринную и эндокринную.
Первая функция считается внешней, она ответственна за секрецию панкреатического сока, вторая – внутренняя: вырабатывает гормоны, регулирует обменные процессы.
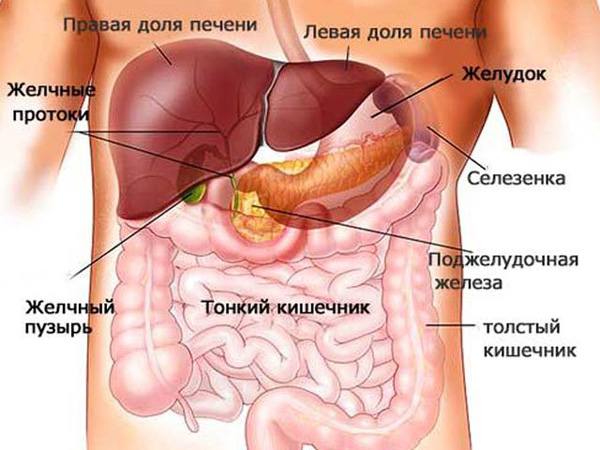
Чтоб понять, как болит железа, рекомендуется узнать, где она находится, и какие функции еще выполняет:
-
Расположение. Железа находится в брюшной полости, поэтому ее можно самостоятельно определить.
Она расположена с задней части желудка, прислонена к нему и двенадцатиперстной кишке.
Ее уровень граничит с расположением верхних поясничных позвонков – первого и второго. Если смотреть в проекции – она расположена на 5-10 сантиметров выше пупка. -
Строение. Железа обладает 3 составляющими – головкой, телом, хвостом. Головка находится в углублении двенадцатиперстной кишки, которая огибает ее.
Тело железы верхней частью прислонено к задней стенке желудка. Хвост органа достает до селезенки и обладает формой конуса. -
Размеры. Многие люди удивляются вопросом, почему болит поджелудочная железа, если она увеличена.
В нормальном состоянии орган имеет размеры: ширина головки до 5 сантиметров, ее толщина от 1,5 до 3 сантиметров.
Ширина тела железы составляет у взрослого человека от 1,75 до 2,5 сантиметров. Длина хвостовой части составляет 3,5 сантиметра.
Если на УЗИ заметно, что железа увеличена – это связывают с различными патологиями ЖКТ.
Панкреатит
Панкреатит – самое распространенное заболевание поджелудочной железы. Он имеет следующие виды:
- хронический;
- острый.
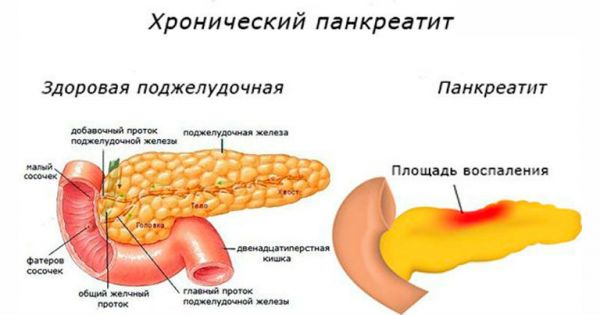
Хронический панкреатит, как правило, является следствием недолеченного острого и имеет менее выраженную симптоматику. Однако для него характерны частые обострения, при которых у больного возникают те же симптомы, что и при остром панкреатите, а именно:
- острые боли опоясывающего характера, которые сначала возникают в области правого или левого подреберья, а после начинают распространяться на желудок, брюшную стенку, поясницу и лопатки;
- тошнота и рвота, не приносящие никакого облегчения;
- повышение температуры, что свидетельствует о протекании острых воспалительных процессов в тканях железы;
- слабость;
- озноб;
- побледнение кожных покровов;
- снижение артериального давления;
- учащение сердцебиения.
Все эти симптомы проблем поджелудочной железы имеют выраженный характер и требуют немедленной госпитализации больного. Совершать попытки купировать приступ в домашних условиях бессмысленно, так как это ни к чему хорошему не приведет. Все, что может сделать человек, который окажется в момент возникновения приступа рядом с больным, это следующее:
- вызвать бригаду скорой помощи;
- сделать больному внутримышечную инъекцию Но-шпы;
- усадить его так, чтобы передняя часть туловища была наклонена немного вперед;
- приложить к области желудка и поджелудочной железы холодный компресс.
 Холодный компресс позволяет уменьшить выраженность болевого синдрома
Холодный компресс позволяет уменьшить выраженность болевого синдрома
Все остальные мероприятия по купированию болевого приступа должны осуществляться в стационарных условиях. Как правило, они включают в себя:
- лечебную диету №0;
- внутривенное введение обезболивающих, спазмолитических и антиферментных препаратов;
- полный покой.
Как только признаки заболевания поджелудочной железы будут купированы, больного выписывают и назначают ему дополнительный медикаментозный курс лечения, включающий в себя спазмолитические и ферментные препараты. Если пациент будет строго следовать всем рекомендациям врача, ему удастся предотвратить переход острого панкреатита в хронический. Но если же сделать этого не получилось и болезнь приняла хроническую форму, то у человека могут периодически возникать следующие симптомы:
- дискомфорт в области желудка;
- тошнота;
- отвращение к жирной и жареной пище;
- диарея или запор;
- периодические тупые боли в правом или левом подреберье.
Что делать, если панкреатит принял хроническую форму, расскажет врач. Но в любом случае при наличии такого заболевания человеку необходимо готовиться к тому, что ему придется постоянно осуществлять прием медикаментов и регулярно проходить курсы лечения в стационаре.
Причины возникновения
Факторов, которые негативно влияют на поджелудочную железу, очень много. Основная причина заболеваний воспалительного характера – неправильное питание, избыток жирной, копченой и жареной пищи.
Такая еда перегружает пищеварительный тракт, для ее переваривания требуется большое количество ферментов. Железа работает на износ. Внешние стрессовые ситуации и нервные переутомления лишь усиливают негативный эффект питания и способствуют развитию воспаления в клетках.
Воспаленные структуры поджелудочной продолжают функционировать, постепенно формируется отек паренхимы, орган увеличивается в размере и сдавливает выводные протоки. Панкреатический сок со всеми ферментами не может выйти в двенадцатиперстную кишку и обеспечить переваривание жирной пищи: ферменты активируются в самой железе. Происходит самопереваривание органа – начинается некроз клеток. Если процесс вовремя не остановить, то железу можно полностью потерять.
Помимо неправильного питания и стрессов, к болезням поджелудочной приводят:
- чрезмерное употребление алкогольных напитков;
- длительный прием некоторых лекарственных средств, особенно без назначения врача;
- курение, употребление наркотических средств;
- физические перегрузки;
- сопутствующие заболевания (аутоиммунные поражения, патологии пищеварительной системы, иммунодефицитные состояния и т.д.).
Чаще всего эти факторы оказывают воздействие в комплексе. Ослабленный организм не может полноценно справляться с воспалением, происходит ухудшение состояния больного. Поэтому для успешного лечения их влияние необходимо исключить.
Первые признаки и симптомы

Проблемы с поджелудочной дают о себе знать практически сразу: нарушается процесс пищеварения, возникает болевой синдром. Женщины могут не обращать на это внимания и затягивать визит к врачу, что будет способствовать прогрессированию патологии с развитием серьезных осложнений. Лечением заболеваний поджелудочной железы занимается врач-гастроэнтеролог.
Одна из главных жалоб, с которой чаще всего пациенты приходят к врачу, – боль. Как болит поджелудочная железа? У женщин и мужчин симптомы практически идентичны. Боль возникает в верхней части живота, может иррадиировать в другие отделы и поясницу. При панкреатите отмечается опоясывающий характер боли – это отличительный симптом патологии.
Первые признаки заболевания поджелудочной железы женщины могут спутать с болью при гинекологических патологиях или с неприятными ощущениями во время менструации.
Отличить болевой синдром при панкреатите от гинекологических болей не составляет труда: нужно попросить женщину принять позу эмбриона. Если боль в этом положении не уменьшается, то, скорее всего, это симптом, связанный с поджелудочной. В этом случае боль можно купировать введением обезболивающих средств, поможет также холодная грелка.
Если патологический процесс перешел в хроническую форму, то симптомы будут стертыми. Болевые ощущения возникают периодически, набирая интенсивность в период обострения.
Хронический панкреатит сопровождается следующими симптомами:
- изменение вкусовых предпочтений (любимая пища может казаться невкусной);
- изжога и отрыжка после еды;
- появление в стуле непереваренной пищи;
- снижение аппетита;
- уменьшение массы тела.
Симптомы больной поджелудочной железы у женщин могут дополняться изменением менструального цикла – это может говорить о том, что в процесс вовлекаются эндокринные островки органа. В ответ на нарушение выработки гормонов в одном органе перебои начинаются в работе всей эндокринной системы.
При панкреатите нередко в анализе крови выявляется повышение уровня сахара, обусловленное недостаточной выработкой инсулина. Именно этот гормон отвечает за транспорт глюкозы в клетки. Если патология распространяется на всю железу, то риск возникновения сахарного диабета возрастает в разы: при некрозе органа восстановить функции эндокринного аппарата практически невозможно.
Как и при любом воспалении, при панкреатите отмечаются признаки интоксикации организма: чувство усталости, быстрая утомляемость, повышение температуры и слабость.
Рак поджелудочной железы – очень опасное заболевание, которое чаще всего обнаруживается на поздних стадиях. На начальных этапах опухоль не дает никаких симптомов, поэтому у больного нет повода для обращения за медицинской помощью.
Панкреатит во время беременности
Панкреатит у женщин считается достаточно распространенным заболеванием, но, по счастью, у беременных острая форма болезни встречается редко — примерно у 1 из 10000 пациенток. Вызывает его чаще всего желчнокаменная болезнь, которая может развиться во время беременности под влиянием гормональных изменений и прибавки в весе, несбалансированного питания.
Камни, двигаясь по желчным протокам, будут нарушать отток панкреатического сока из поджелудочной железы, свою роль играет давление растущей матки на внутренние органы. В такой ситуации женщине стоило бы с особенной тщательностью следить за своим питанием, в нем должны преобладать белки, витамины и минералы. Но очень многие беременные злоупотребляют жирной, жареной, чрезмерно приправленной пищей, просто потакая своим капризам. В результате развивается острый панкреатит.
Конечно же, алкоголь и лекарственные препараты тоже могут стать причиной заболевания: некоторые женщины, несмотря на то, что прекрасно осведомлены о вреде спиртного во время беременности, продолжают систематически его употреблять.
Сложность лечения панкреатита во время беременности заключается в том, что нужно подбирать специальные щадящие средства, которые не навредили бы плоду еще больше.
Лечение острого панкреатита заключается в голодании на несколько дней, а беременным голодать нельзя. Потому схема лечения продумывается и составляется очень тщательно.
Основные его моменты:
- щадящая диета;
- прием спазмолитиков и анальгетиков при сильных болях;
- средства народной медицины.
Никакие хирургические вмешательства во время беременности не проводятся. Если показано удаление желчного пузыря, то операция откладывается до послеродового периода. Если же состояние тяжелое, то врачи могут ввести стент в желчный пузырь — это позволит оттянуть время до благоприятного для операции момента. В последнем триместре беременности при сильном обострении панкреатита, несущем угрозу для жизни пациентки, медики могут стимулировать роды раньше срока.
В целом прогноз этой патологии при беременности положительный, если вовремя были выявлены симптомы и лечение проводилось корректно. Смертность от острого панкреатита составляет менее 1%. Но женщина должна быть готова к тому, что, возможно, ей придется родить раньше срока — преждевременные роды в данном случае составляют около 20%. Однако эти все показатели относятся только к тем женщинам, у кого обнаружен острый панкреатит во время беременности. Этого можно избежать, если своевременно сообщать врачу о малейших недомоганиях и подозрительных симптомах, а затем соблюдать все его рекомендации.
Разновидности
Такая болезнь поджелудочной, как панкреатит, имеет 2 формы проявления: острую и хроническую. Обычно хроническим становится не вылеченный полностью недуг. Однако, так происходит далеко не всегда. Существует ещё несколько типов панкреатита. К примеру, рецидивирующий острый и хронический обостряющийся. Главное отличие между ними – частота активного проявления симптомов. Если интервал между обострениями составляет меньше полгода, такая форма панкреатита называется рецидивирующей. В случае, когда проявление симптомов происходит через больший промежуток времени, оно считается обостренным хроническим.

Классифицируют болезнь и по месту её «эпицентра». Если недуг локализуется в определенных точках железы, то он считается отечным. Если же воспаления гораздо больше по площади, то они считаются мелко- или средне- или крупноочаговыми.
Симптомы заболевания
Начинается проявление патологии с острых опоясывающих болей вверху живота. У мужчин эти боли появляются после обильной жирной еды с неумеренным употреблением алкогольных напитков. Поэтому патологии поджелудочной у представителей мужского пола врачи обычно выводят в отдельную категорию.

Со слабым проявлением симптомов панкреатита взрослые мужчины реже обращаются к врачам, чем женщины, это осложняет последующее лечение патологии, грозит мужчинам исходом болезни вплоть до летального.
Даже при острых приступах заболевания мужчины часто отказываются вызывать скорую помощь, стараются снять боли лекарствами, имеющимися в домашней аптечке. Но это только смазывает клиническую картину заболевания, мешает врачам рассмотреть истинные причины патологии, назначить действенное лечение.

Симптоматика панкреатита:
- сначала боли могут быть терпимыми, и мужчины просто не обращают на них внимания;
- последующие приступы вызывают сильные боли, отдающие под лопатку, в область грудины;
- учащение приступов усиливает боли до развития шокового состояния, коллапса;
- пациенты жалуются на тошноту до рвоты, рвотные массы содержат частички непереваренной пищи, желчь;
- многих пациентов беспокоит расстройство стула;
- затруднение оттока желчи придает коже и склерам глаз желтый оттенок;
- у полных мужчин появляется кожный цианоз на брюшной стенке;
- язык сохнет, его обкладывает желтоватый налет;
- состояние осложняется симптомами общей интоксикации.

Начало болезни сопровождается вздутием живота, мышечным напряжением, раздражением брюшины. Требуется начинать активное лечение, даже после полного курса, которого панкреатит обычно остается в хронической форме.
Пациент выздоравливает, чувствует себя хорошо, но малейшее нарушение диеты или физическое перенапряжение приводят к очередному обострению. Часто острый панкреатит у мужчин заканчивается летальным исходом.
Симптомы хронического панкреатита у взрослых мужчин обусловлены несоблюдением назначенного лечения и диетического питания.

Хронический панкреатит проявляется следующими симптомами:
- болевыми ощущениями разной интенсивности;
- приступообразным характером болей;
- постоянными болями вверху живота, отдающими в спину, левую часть груди;
- тошнотой на голодный желудок и сразу же после еды, иногда до рвоты;
- потерей аппетита;
- изменением вкусовых восприятий;
- вздутием живота;
- частыми нарушениями стула;
- желтушностью кожных покровов.
Провокатором обострения хронического течения болезни обычно бывает нарушение диеты, когда мужчина не может отказаться от тяжелых жирных блюд, алкоголя. Течение хронического панкреатита имеет стадии ремиссии, если мужчина выдерживает назначенный курс лечения, соблюдает диету.
В противном случае обострения становятся все более частыми, что выражается такими симптомами:
- частыми кишечными расстройствами;
- нарушением пищеварения;
- резким похудением;
- развитием диабета.
Осложнения хронического панкреатита – внутренние кровотечения, рост кисты, развитие злокачественных новообразований, поражение печени, хронический энтероколит.
Диагностика заболевания
Диагностика всех видов панкреатита проводится с применением нескольких методов в комплексе. Помимо, анамнеза и изучения истории болезни необходимы:
- биохимический анализ крови, общий анализ на выявление воспалительных процессов и отклонения уровня амилазы от нормы;
- анализ мочи на амилазу и кала на наличие непереваренных компонентов;
- компьютерная томография, рентген;
- УЗИ-обследование брюшной полости;
- холангиопанкреатография;
- эндоскопия.
Тщательная и подробная диагностика важна для исключения других возможных заболеваний, а также становления характера воспаления. По результатам обследования будет назначено и адекватное лечение.