Первичный и вторичный гиперпаратиреоз: в чем отличия?
Содержание:
- Почему развивается недуг
- Диагностика
- Профилактика
- Причины вторичного гиперпаратиреоза
- Гормоны, влияющие на кальциевый баланс
- Что происходит в организме при дефиците кальция?
- Лечение
- Заболевания на «Г»:
- Профилактика
- Как проявляет себя заболевание
- Последствия гиперпаратиреоза
- Симптомы
- Как предупредить развитие болезни
- Диагностика
- Симптомы гиперпаратиреоза
- Рацион кота при гиперпаратиреозе
- Принципы лечения
- Все специальности врачей в Самаре:
- Лечение
Почему развивается недуг
Гиперпаратиреоз — заболевание, которым страдают чаще дети и подростки в силу генетической предрасположенности:
- наследственные нарушения обмена витамина Д (генетическая ферментопатия) характеризуются неполным всасыванием в кишечнике витамина Д, поступающего с пищей;
- хронические патологические процессы в мочевыделительной системе (гиперфосфатемический почечный рахит и тубулярный ацидоз);
- врожденные нарушения процессов всасывания в тонком кишечнике (синдром мальабсорбции);
- болезнь Педжета (остеодистрофия).
Причиной недуга может стать стремление организма самостоятельно устранить острую нехватку микроэлемента путем использования собственных ресурсов. Нередко такая проблема может развиваться параллельно с патологией мочевыделительных структур, желудочно-кишечного тракта.
Провоцирующими болезнь факторами могут стать также:
- аутоиммунные заболевания;
- озлокачествление клеток костного мозга (миелома).
Заболевание осложняется дефицитом в организме кальция при переизбытке фосфора
Диагностика
Целью диагностического обследования является обнаружение причин, которые привели к развитию заболевания.
Для вторичного гиперпаратиреоза характерна клиническая картина следующего типа: гиперкальциемия, гиперфосфатемия (оба этих явления чаще имеют не почечную этиологию), и снижение скорости фильтрации в почках.
При обследовании гормонального статуса организма удается выяснить, что уровень паратиреоидного гормона увеличен.
На этом фоне происходит снижение реабсорбции бикарбонатов в почечных канальцах и гиперхлоремический ацидоз, который характеризуется увеличением количества щелочной фосфатазы в крови.
Рентгенологическое обследование демонстрирует картину патологических изменений, затронувших костную ткань.
удается выяснить истинное состояние паращитовидных желез, и оценить их функциональное значение для организма.
Если у больного диагностируется хроническая почечная недостаточность, то при проведении планового гемодиализа происходит развитие серьезной гипокальциемии, так как соли кальция систематически искусственно вымываются из организма, вследствие чего формируется стойкий остеопороз и остеодистрофический синдром.
Данная хроническая гипокальциемия приводит к повышенной выработке паратиреоидного гормона, в свою очередь, усиливающего патологические нарушения в костной ткани.
Профилактика
Чтобы уберечь питомца от гормональной патологии, которая может привести к необратимым последствиям, необходимо:
-
позаботиться о его правильном питании, лучшим вариантом которого станет использование сбалансированных готовых кормов;
- периодически показывать кошку ветеринарному врачу, чтобы иметь объективную информацию о состоянии её здоровья, а при необходимости ещё и получить профессиональную консультацию по диете и содержанию.
Профилактика – самый простой и незатратный способ уберечь животное от болезней и продлить ему жизнь. Хозяевам питомцев с гиперпаратиреозом следует взять на заметку сбалансированный рацион питания, который поможет уберечь питомца от переизбытка того или иного вещества в организме.

Рацион кошки на натуральном питании
Причины вторичного гиперпаратиреоза
Вторичный гиперпаратиреоз в большинстве случаев развивается среди детей и подростков ввиду наследственных факторов, таких как:
- генетическая ферментопатия, которая характеризуется неполноценным поступлением и всасыванием в организме витамина D;
- хронические патологии почечной системы, среди которых чаще всего провоцируют вторичный гиперпаратиреоз генетические тубулопатии и рахит почек;
- синдром мальабсорбции (недостаточное усвоение кальция стенками тонкого кишечника);
- болезнь Педжета.
В результате полного отсутствия или недостатка физической нагрузки на костную ткань и мышцы скелета резко падает активность остеобластов, которые отвечают за выработку костных трабекул, одновременно с этим возрастает резорбция костей.
Другими причинами вторичного гиперпаратиреоза является стремление самого организма минимизировать гипокальциемию и восстановить баланс кальция.
Зачастую это патологическое состояние развивается на фоне болезней почек и органов пищеварения, к примеру при почечной недостаточности.
Кроме того, могут стать патология костной ткани, аутоиммунные проблемы и злокачественный процесс в костном мозге — миеломное заболевание.
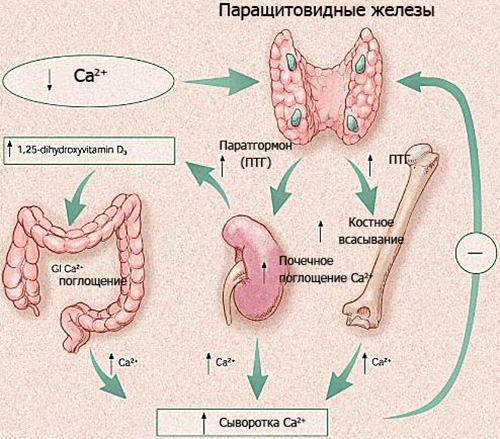
Гормоны, влияющие на кальциевый баланс
Оптимальный объём минералов в составе крови, в том числе кальция, обеспечивается действием гормонов. Один из таких — паратиреоидный (паратгормон), который синтезируется околощитовидным (паращитовидным) органом. Под его влиянием необходимый организму кальций заимствуется из костей, при этом почки начинают работать на максимальное удержание этих ионов.
За нарушением минерального равновесия следует ухудшение самочувствия
Щитовидная железа вырабатывает кальцитонин – специфический гормон противоположного действия, благодаря чему здоровое минеральное равновесие сохраняется. Неправильный баланс опасен губительными последствиями для здоровья домашнего питомца.
Что происходит в организме при дефиците кальция?
Дефицит кальция приводит к уменьшению его объёма в крови, что, в свою очередь, стимулирует активную выработку паратгормона. Он способствует активному выведению минерала из естественных хранилищ (т.е. скелетных костей) и перебросу его в кровь для поддержания нормального её состава.
Перенасыщение фосфором случается с котами, часто питающимися рыбой
При этом кости разрушаются, не успевая восстанавливаться. Они становятся слабыми и хрупкими. Когда рацион животного перенасыщен фосфором, проблема усугубляется, так как этот микроэлемент (если его слишком много) мешает нормальному всасыванию кальция из кишечника.
Лечение
Лечение заболевания начинается с устранения его причины.
Консервативное лечение сводится к назначению активных метаболитов витамина Д (Кальцитриол, Альфакальцидол). Если у пациента отмечается тенденция к гипокальциемии, одновременно с витамином Д назначают препараты кальция (лактат кальция, глюконат или фосфат).
Консервативное лечение заболевания заключается в восстановлении баланса в организме витамина D
Оперативное лечение осуществляется при выраженном увеличении концентрации паратгормона (в 3 раза и более относительно нормы).
Хирургическое вмешательство применяется и в том случае, если консервативное лечение оказывается неэффективным, — удаляются патологически измененные паращитовидные железы.
После операции проводится восстановительное лечение в виде назначения пациенту витамина Д и кальцийсодержащих препаратов. Кроме того, назначается правильный, сбалансированный пищевой рацион.
Заболевания на «Г»:
- Гипертиреоз
- Гипотиреоз
- Гиперактивный мочевой пузырь
- Гиперкальциемия
- Гипокальциемия
- Гипертоническая болезнь (гипертония)
- Гепатит алкогольный
- Грибок кожи
- Гемобластоз
- Гепатит С
- Гемофилия
- Гепатит E
- Гонорея
- Гирсутизм
- Гидроцефалия
- Герпес
- Глисты (гельминтоз)
- Гестоз
- Гемианопсия
- Гидраденит
- Глоссит
- Гипертрихоз
- Гингивит
- Гемангиома
- Гиперпролактинемия
- Гепатит D
- Гиперсомния
- Гепатит B
- Гемохроматоз
- Гипертонический криз
- Гонартроз
- Гинекомастия
- Глоссалгия
- Гастрит атрофический
- Гиперплазия эндометрия
- Гепатит А
- Геморрой
- Гипертермия
- Гипогонадизм
- Гипотрофия
- Глаукома
- Гастрит эрозивный
- Гиперпаратиреоз
- Грыжа пищеводного отверстия диафрагмы
- Грипп
- Гематома
- Гигрома
- Гипертрофия малых половых губ
- Гастрит
- Гайморит
- Все заболевания на «Г»
Профилактика
Своевременная диагностика и обязательное лечение патологий мочевыделительной и пищеварительной системы дает возможность предотвратить формирование вторичного гиперпаратиреоза.
Если возникла такая ситуация, что ребенок длительное время должен будет находиться в обездвиженном состоянии в постели, желательно не бездействовать и при любой возможности давать его костно-мышечной системе хотя бы минимальную амплитуду двигательной активности, и наравне с этим обеспечить полноценное поступление жидкости в его организм, чтобы не допустить обезвоживания и застоя мочи в почках.
В этом случае нередко специалистом назначается кальцитонин, как лечебно-профилактический препарат, который позволяет затормозить развитие резорбции костной ткани.
Прогноз при вторичном гиперпаратиреозе будет благоприятным при своевременном лечении основного заболевания и профилактике возможных изменений внутренних органов.
https://youtube.com/watch?v=hB_pt7R1bSo
Как проявляет себя заболевание
Симптомы болезни гиперпаратиреоза на первых стадиях своего развития практически ничем себя не проявляют. В этом состоит коварность недуга, поскольку распознать его визуально не представляется возможным. Гиперпаратиреоз, диагностика которого на данном этапе зачастую проводится случайно, обусловлен повышением концентрации паратгормона.
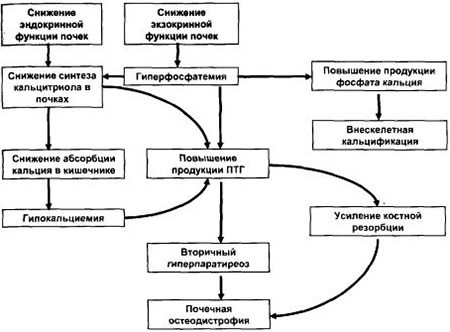
Механизм развития заболевания. Из схемы видно, вследствие каких отклонений в организме развивается вторичный гиперпаратиреоз.
Динамика развития заболевания характеризуется постепенным усилением продуцирования паратиреоидного гормона. Это ответная реакция на пониженное содержание кальция в крови. Дальнейшие неблаготворные реакции влекут за собой серьезные поражения костных структур и почечного аппарата.
Клинические проявления и у женщин, и у мужчин могут быть различны в зависимости от преобладающей формы болезни:
- почечная;
- желудочно-кишечная;
- костная;
- психически-неврологическая.
Несмотря на разные формы, существуют общие симптомы, которые будут выглядеть одинаково. Первичный гиперпаратиреоз и вторичный проявляются схожими симптомами.
Клинические и лабораторные симптомы со стороны опорно-двигательного аппарата:
- слабость в мышцах, боли в костях и суставах. При этом рентгенологическое обследование выявляет минимальные изменения, не соответствующие выраженности клиники.
- Характерная локализация болей — поясница, бедра, голени, ребра.
- Надрывы сухожилий, нарушения их структуры.
- Переломы ребер и костей конечностей.
- Формирование кальцинатов в необычных местах, к примеру, в роговице.
- Остеопороз суставов.
- Торможение роста у детей.
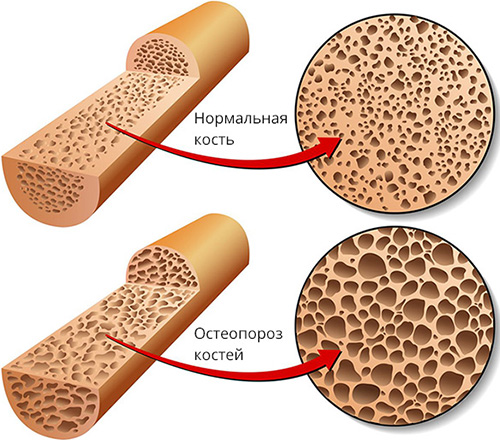
Остеопороз может свидетельствовать о развитии вторичного гиперпаратиреоза
Симптоматика со стороны органов мочевыделения:
- постоянная повышенная жажда (полидипсия);
- увеличение объема выделяемой мочи (полиурия);
- формирование камней в почках;
- развитие воспалительных заболеваний почек (пиелонефрит).
- почечная недостаточность.
Органы пищеварительной системы реагируют на поражение так:
- ухудшение аппетита либо полное его отсутствие (вследствие этого страдают волосы — они выпадают, ногти приобретаю ломкость);
- рвота, приступы тошноты, повышенное газообразование;
- язвенная болезнь желудка либо двенадцатиперстной кишки;
- панкреатит и формирование конкрементов в поджелудочной железе (в результате этих заболеваний волосы начинают сильно выпадать, быстро приобретают ломкость, жирность, тусклость).
Сердечно-сосудистая система реагирует на поражения так:
- резкие перепады в артериальном давлении;
- аритмия, стенокардия.
- депрессия;
- чрезмерная нервная возбудимость либо полная противоположность — апатия, постоянное желание спать;
- нарушения ясности сознания.

При заболевании вторичным гиперпаратиреозом отмечается сонное состояние, утомляемость, слабость и ряд других признаков
Наиболее опасным и серьезным осложнением болезни является гиперкальциемический криз. При резком повышении кальция в крови (4 ммоль/ли выше) развиваются следующие симптомы:
- желание постоянно спать;
- чрезмерная утомляемость;
- слабость;
- гипертермия;
- обезвоживание.
При отсутствии лечения криз заканчивается комой. Одновременно ухудшается свертываемость крови, возможно развитие ДВС-синдрома, сердечной недостаточности.
Последствия гиперпаратиреоза
Данная патология редко проходит бесследно для животного. Среди часто встречающихся последствий выделяют:
-
нарушения в работе ЦНС, если деформировался позвоночник. Они выражаются параличами и парезами, трудностями с опорожнением кишечника, недержанием мочи;
- искривления конечностей, делающие передвижение животного неудобным и болезненным;
- деформации тазовых костей и грудной клетки, что негативно отражается на работе органов сердечно-сосудистой, дыхательной, пищеварительной и мочеполовой систем;
-
проблемы с зубами;
- медленный рост животного.
Чем раньше обнаружен гиперпаратиреоз и чем скорее начато лечение, тем больше у кота шансов на полное восстановление.
Симптомы
На первичном этапе заболевания могут полностью отсутствовать какие-либо симптомы, то есть болезнь протекает скрыто, поэтому его диагностика в этот момент чаще основывается на обнаруженной гиперкальциемии и увеличении уровня паратгормона.
Постепенно увеличенная продукция паратиреоидного гормона в ответ на высокий уровень кальция, приводит к развитию серьезных изменений в костной ткани и в почках.
Женщины подвержены этому заболеванию в три раза чаще мужчин. Заболевание диагностируется в разных возрастных группах, — как у молодых лиц, так и в пожилом возрасте.
Симптоматическая картина вторичного гиперпаратиреоза напрямую зависит от того, какие именно системы и органы оказались в зоне патологического поражения.
различают почечную, желудочно-кишечную, костную и психически-неврологическую формы, но симптомы вторичного гиперпаратиреоза практически всегда имеют общие черты.
Итак, для вторичного гиперпаратиреоза характерны следующие специфические клинические признаки.
- мышечная слабость, боль в костной ткани, артралгия, что не всегда соответствует картине рентгенологического обследования по выраженности изменений, происходящих в костях;
- болевые ощущения чаще локализуются в поясничном отделе, бедренных костях, суставах голеней и в области ребер;
- структурные нарушения в сухожилиях, их разрывы;
- переломы ребер, трубчатых костей;
- развитие кальцинатов, расположенных вне костной ткани, например в тканях роговицы, что становится причиной развития синдрома «красного глаза»;
- остеопороз, хондрокальциноз — разрушительные явления в тканях суставов;
- в детском возрасте часто фиксируется отставание ребенка в росте, что связано с патологией белкового обмена при развитии заболеваний почек, снижением выработки соматотропина и хронической недостаточностью витамина D.
- полидипсия — повышенная жажда;
- полиурия — повышенное выделение мочи;
- образование конкрементов (камней) в почках;
- нередко развитие пиелонефрита — воспалительного процесса в почках;
- почечная недостаточность.
- снижение аппетита или полная анорексия;
- диспепсические явления — рвота, тошнота, метеоризм;
- язвенное поражение желудка и двенадцатиперстной кишки;
- панкреатит и панкреакалькулез — воспаление и отложение камней в тканях поджелудочной железы.
Со стороны сердца и сосудов:
- повышение кровяного давления;
- нарушение ритма сердца;
- депрессивное состояние;
- повышенная возбудимость или, напротив, усталость, сонливость;
- спутанность сознания.
Самым тяжелым и довольно редким осложнением вторичного гиперпаратиреоза является гиперкальциемический криз, при котором уровень кальция в организме бесконтрольно резко повышается.
Если у больного содержание кальция в крови повышается до 4 ммоль на литр, быстро нарастает общая слабость, утомление, резкая потребность во сне, повышается температура тела, развивается обезвоживание организма, то без оказания соответствующей помощи человек впадает в коматозное состояние.
Столь яркие патологические изменения высшей нервной деятельности могут угрожать повышением свертываемости крови, что может оказаться губительно для человека из-за развития тромбов, ДВС-синдрома и острой сердечной недостаточности.
При наступившем гиперкальциемическом кризе при вторичном гиперпаратиреозе летальные исходы среди пациентов приближены к 60%.
Как предупредить развитие болезни
При своевременном грамотном лечении патологий органов пищеварения и мочевыделения существует высокая вероятность предотвращения развития вторичного гиперпаратиреоза.
Если же возникает такая ситуация, в которой ребенку нужно будет продолжительный период времени пребывать в горизонтальном положении, соблюдая постельный режим, рекомендуется для предотвращения развития гиперкальциемии постепенно нагружать мышечный и суставной аппарат.
При своевременной диагностике и лечении болезни, при грамотном проведении профилактических мероприятий можно предотвратить развитие тяжелых осложнений.
Диагностика
Своевременная диагностика гиперпаратиреоза затруднена тем, что эта патология не имеет характерных симптомов. Поэтому при жалобах пациента на боли в костях, сердце, животе, на повышение давления и нарушение пищеварения редко кто из врачей сразу обнаруживает эту болезнь. Для ее выявления необходимо комплексное обследование.
Обязательно проводится биохимический анализ крови на содержание кальция и паратгормона. Повышение их количества одновременно может свидетельствовать о развитии гиперпаратиреоза. Но все равно нужны дополнительные обследования, например, анализ мочи. Он показывает степень выведения кальция и фосфора, оценивается также ее удельный вес.
Дополнительно всегда проводится инструментальное обследование. Рентгенография позволяет оценить степень поражения костной ткани, наличие остеопороза или переломов. КТ назначается для обнаружения камней в почках. А для оценки состояния паращитовидных желез назначается УЗИ или МРТ.
Симптомы гиперпаратиреоза
В некоторых случаях данная эндокринопатия протекает без каких-либо клинических проявлений, и выявляется совершенно случайно в ходе лабораторной диагностики.
Ранние симптомы гиперпаратиреоза:
- слабость мышц;
- высокая утомляемость даже при незначительной физической нагрузке;
- проблемы при ходьбе («переваливающаяся» походка);
- эмоциональная нестабильность;
- немотивированное чувство тревоги;
- депрессия;
- ухудшение способности к запоминанию.
Обратите внимание: на фоне продолжительного течения патологии кожные покровы пациента приобретают землисто-серый оттенок. У больных пожилого и старческого возраста не исключено развитие тяжелых расстройств психики
Достаточно часто у пациентов параллельно развиваются мочекаменная и язвенная болезнь, а также остеопороз, сопровождающийся, в частности, искривлением трубчатых костей нижних конечностей. При запущенном гиперпаратиреозе патологические переломы могут возникать при обычных движениях. Поражение костной ткани челюстей приводит к патологической подвижности и потере здоровых зубов. Больные нередко предъявляют жалобы на боли в разных костях и позвоночном столбе. Переломы не сопровождаются интенсивным болевым синдромом, но очень долго срастаются; довольно часто при этом формируются т. н. ложные суставы. В области суставов конечностей образуются отложения-кальцинаты. В ходе обследования в области шеи обычно пальпируется образование значительных размеров – аденома паращитовидной железы.
Обратите внимание: патология нередко сопровождается различными деформациями скелета. Могут диагностироваться плоскостопие, искривление позвоночника и уменьшение роста
Клинические проявления висцеропатической формы неспецифичны, и нарастают постепенно.
Частые симптомы:
- тошнота;
- гастралгия (боли в области желудка);
- снижение аппетита;
- рвота;
- повышенное газообразование в кишечнике;
- быстрое и значительное снижение веса.
В ходе обследования у больных выявляются холецистит, панкреатит и пептические язвы.
Пациенты предъявляют жалобы на постоянную мучительную жажду. Суточный диурез заметно возрастает, а в ходе лабораторных исследований выявляется снижение плотности мочи. Для поздних стадий гиперпаратиреоза характерны нефрокальциноз и почечная недостаточность, сопровождающаяся отравлением организма токсинами (уремией).
Отложения кальция в стенках кровеносных сосудов приводят к снижению их эластичности и склерозированию. Как следствие, снижается трофика тканей. Поражение сосудов сердца нередко становится причиной приступов стенокардии.
Соли кальция могут откладываться в роговице и конъюнктиве. Признаком данного процесса является т. н. «синдром красного глаза» (покраснение склеры с появлением кровоизлияний).
Гиперкальциемический криз рассматривается как одно из наиболее тяжелых осложнений патологии паращитовидных желез. Он представляет серьезную угрозу для жизни больного.
Факторы риска развития криза:
- длительное пребывание на постельном режиме;
- бесконтрольный прием препаратов кальция;
- гипервитаминоз по витамину D.
Осложнение также может быть обусловлено длительным приемом тиазидных диуретиков, которые уменьшают выведение кальция с мочой.
Для гиперкальциемического криза характерно резкое начало с обострением всех ранее проявлявшихся симптомов.
Важно: летальность при кризе составляет более 30%!
Признаки острого состояния:
- гипертермия (39 -40°С);
- рвота;
- интенсивный болевой синдром с локализацией в эпигастральной области;
- сонливость;
- выраженная слабость;
- дегидратация (обезвоживание);
- спутанное сознание;
- кома.
Наиболее серьезными проблемами в данной ситуации становятся миопатия диафрагмы и межреберных мышц, кровотечения, тромбозы и возможный отек легких. Нередко развивается перфорация имеющихся язв желудка и двенадцатиперстной кишки.
Обратите внимание: криз возникает при повышении уровня кальция в крови до 3,5-5 ммоль/л (верхняя граница нормы – 2,5 ммоль/л)
Рацион кота при гиперпаратиреозе
В ассортименте известных кормовых брендов всегда есть продукты, предназначенные для животных с особенностями здоровья.
Таблица. Готовые корма для животных с патологией почек
| Название | Характеристика |
|---|---|
|
ADVANCE Cat Renal (Испания) |
Лечебный рацион для кошек с болезнями почек. Полноценный и сбалансированный состав для животных со слабо работающими почками и дефицитом кальция. Предупреждает формирование камней. Отличается низким содержанием фосфора и наличием протеинов высокого качества |
|
Hill’s Feline j/d (США) |
Состав для кошачьих с проблемами костей и суставов. Нормализует их функциональность за 1 месяц. Содержит оптимальный объём нутриентов, а также полезных жирных кислот омега-3 |
|
Royal Canin Mobility для котов и кошек (Франция) |
Полнорационный продукт с хондропротекторами, улучшающий мобильность суставов животных после увечий и операций, а также при болезнях опорно-двигательной системы |
|
Pro Plan Veterinary Diets Feline NF Renal Function dry (Италия) |
Лечебный состав для взрослых и старых котов и кошек, независимо от породы всех пород, имеющих хроническую почечную недостаточность и её осложнения |
|
Pro Plan NF ST/OX RENAL FUNCTION (Италия) |
Готовый корм для кошек, имеющий в составе малый объём пищевого фосфата. Тормозит развитие почечной недостаточности и существенно снижает рис вторичного гиперпаратиреоза |
Важно понимать, что:
-
в борьбе с гиперпаратиреозом и его проявлениями диета имеет лечебное значение, а значит должна подбираться индивидуально;
- одни составы предназначены для постоянного кормления, другие следует давать ограниченное время и в строго определённых количествах;
- существуют терапевтические корма, которые продаются по рецепту. Но, даже если продукт можно купить свободно, его применение следует предварительно согласовать с ветеринарным врачом.
Принципы лечения
 Целями лечения является:
Целями лечения является:
- привести в норму уровень кальция, а в идеале – и паратгормона в крови;
- устранить симптомы гиперпаратиреоза;
- предотвратить дальнейшее усугубление нарушений со стороны костей и других внутренних органов.
При вторичном гиперпаратиреозе одной из задач лечения также является устранение гиперфосфатемии, иными словами – нормализация ранее повышенного уровня фосфора в крови. С этой целью больным рекомендуют соблюдать диету: ограничить употребление продуктов, содержащих фосфор (это молоко и продукты из него, соевые, бобовые, яйца, печень, сардина, лосось, тунец, продукты, содержащие много белка, шоколад, кофе, пиво, орехи и прочие).
Медикаментозное лечение первичного гиперпаратиреоза
Бессимптомная и мягкая формы патологии у больных старшего возраста подлежат консервативной тактике ведения. В течение 1-2 лет пациент находится под наблюдением, периодически проходит обследование. На основании его результатов врач определяет, прогрессирует ли процесс, необходимо ли пациенту лечение.
Если же без приема медикаментов не обойтись, больному назначают:
- препараты группы бисфосфонатов (алендроновую, ибандроновую или памидроновую кислоту);
- кальцитонин;
- эстроген-гестагенные препараты (у женщин в постменопаузе);
- кальцимиметики (цинакальцет).
Если причина гиперпаратиреоза – рак, а оперативное лечение его невозможно, пациентам назначают бисфосфонаты в комбинации с кальцимиметиками, организуют форсированный диурез, также проводят химиотерапию.
Медикаментозное лечение вторичного гиперпаратиреоза
 В зависимости от того, какая патология привела к гиперпаратиреозу, больному могут быть назначены такие препараты:
В зависимости от того, какая патология привела к гиперпаратиреозу, больному могут быть назначены такие препараты:
- кальция карбонат (связывает фосфор, уменьшая его уровень в крови);
- севеламер (связывает фосфор в пищеварительном канале, нормализует процессы обмена липидов);
- метаболиты витамина Д – кальцитриол, парикальцитол или альфакальцидиол (способствуют росту концентрации кальция в крови, а следовательно, и снижению уровня в ней паратгормона);
- кальцимиметики (цинакалцет); нормализуют уровень в крови паратгормона и кальция.
Хирургическое лечение
Показано при третичном гиперпаратиреозе, развившемся на фоне терминальной хронической почечной недостаточности, при прогрессировании его симптомов. Также его применяют при первичном гиперпаратиреозе, если имеются признаки поражения органов-мишеней. Еще одно показание: отсутствие эффекта от консервативного лечения вторичной формы патологии.
Выделяют 2 варианта вмешательства: хирургическую и нехирургическую паратиреоидэктомию.
Суть нехирургической заключается во введении в область околощитовидных желез путем инъекции кальцитриола или этилового спирта. Проводят манипуляцию под контролем УЗИ. В результате клетки железы склерозируются и функция ее, соответственно, нарушается. Применяют эту методику при рецидивирующем вторичном гиперпаратиреозе как альтернативу хирургическому вмешательству, при первичной же форме патологии она малоэффективна.
Оперативное лечение вторичного гиперпаратиреоза может проводиться в различном объеме:
- удалении трех желез и практически полном удалении железы четвертой, самой маленькой по размеру (оставляют лишь порядка 50 мг ее ткани);
- полное удаление околощитовидных желез с трансплантацией одной из них (той, которая наиболее здорова) в область предплечья;
- полное удаление всех околощитовидных желез.
В результате такого лечения основные клинические проявления патологии, как правило, регрессируют. В дальнейшем пациент находится на диспансерном учете (периодически проходит обследование) и получает консервативное лечение (при гипокальциемии – препараты кальция и витамина Д, а также кальция глюконат).
Все специальности врачей в Самаре:
- Акушеры
- Аллергологи
- Андрологи
- Анестезиологи
- Венерологи
- Вертебрологи
- Врачи ЛФК
- Врачи функциональной диагностики
- Гастроэнтерологи
- Гематологи
- Генетики
- Гепатологи
- Гинекологи
- Гирудотерапевты
- Гомеопаты
- Дерматологи
- Диетологи
- Иммунологи
- Инфекционисты
- Кардиологи
- Кинезиологи
- Косметологи
- Логопеды
- Лоры (отоларингологи)
- Маммологи
- Мануальные терапевты
- Массажисты
- Микологи
- Наркологи
- Неврологи
- Нейрохирурги
- Неонатологи
- Нефрологи
- Окулисты (офтальмологи)
- Онкологи
- Ортопеды
- Остеопаты
- Педиатры
- Пластические хирурги
- Подологи
- Проктологи
- Психиатры
- Психологи
- Психотерапевты
- Пульмонологи
- Реабилитологи
- Ревматологи
- Рентгенологи
- Репродуктологи (ЭКО)
- Рефлексотерапевты
- Сексологи
- Сомнологи
- Спортивные врачи
- Стоматологи
- Сурдологи
- Терапевты
- Трихологи
- УЗИ-специалисты
- Урологи
- Физиотерапевты
- Флебологи
- Фтизиатры
- Хирурги
- Цитологи
- Эндокринологи
- Эндоскописты
- Эпилептологи
- Гинекологи-эндокринологи
- Стоматологи-хирурги
- Стоматологи-терапевты
- Стоматологи-ортопеды
- Стоматологи-ортодонты
- Стоматологи-пародонтологи
- Стоматологи-гигиенисты
- Стоматологи-имплантологи
- Онкогинекологи
- Челюстно-лицевые хирурги
- Семейные врачи
- Колопроктологи
- Травматологи
- Вегетологи
- Реаниматологи
- Отоневрологи
- Трансфузиологи
- Торакальные хирурги
Лечение
Лечение основной причины заболевания является главным условием корректирующего лечения вторичного гиперпаратиреоза. Основным показанием к хирургической терапии является увеличение уровня паратиреоидного гормона более, чем в три раза, на фоне стойкой гиперкальциемии.
Консервативная терапия вторичного гиперпаратиреоза заключается в обязательном назначении пациенту препаратов жирорастворимого витамина D, а если у больного имеется склонность к формированию гипокальциемии — ему назначается одновременный прием кальцийсодержащих препаратов.
Если консервативная терапия оказывается малоэффективной, то врач поднимает вопрос о субтотальной паратиреоидэктомии — хирургическом удалении пораженных паращитовидных желез.
После проведения паратиреоидэктомии последующее лечение должно быть направлено на скорое восстановление обменных процессов в костной ткани.
С этой целью пациенту назначаются следующие препараты: витамин D, кальция фосфат, кальция лактат и кальция глюконат.
Также врач может порекомендовать соответствующую диету, обогащенную кальцием.