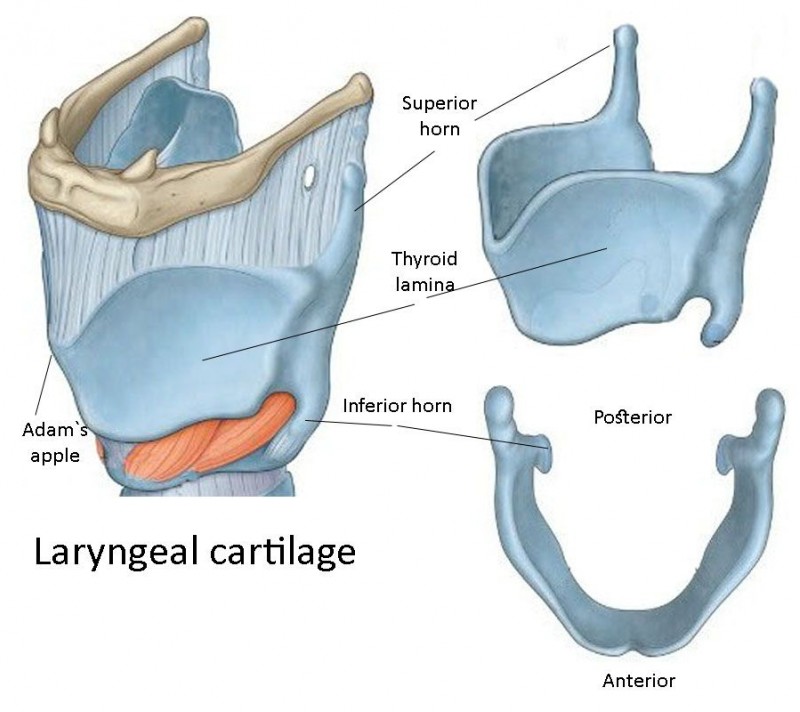
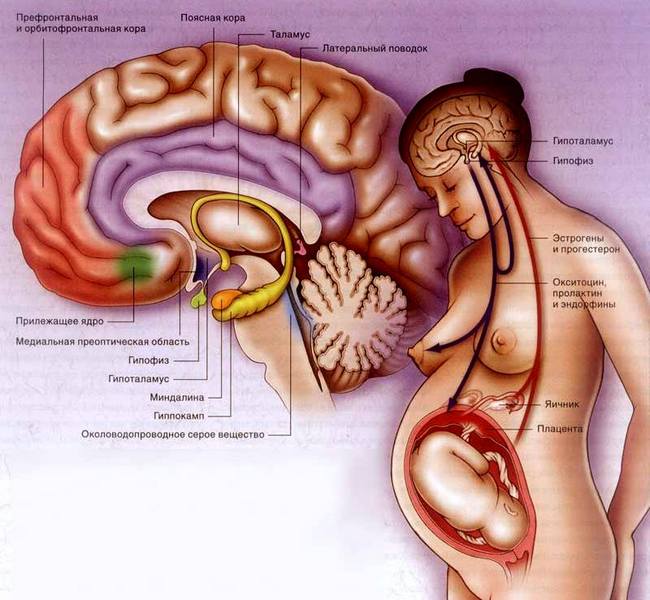
Околощитовидная или паращитовидная железа: гормоны и функции, строение важного эндокринного органа
Содержание:
- Причины и механизмы нарушений во время сбоев выработки паратгормона
- Патология паращитовидных желез
- Ссылки[править | править код]
- Терапия гипопаратиреоза проводится с использованием нескольких методов
- Заболевания
- Нарушения работы эндокринного органа у женщин
- Методы исследования
- Паращитовидная железа – лечение
- Увеличение или гиперплазия паращитовидной железы
- Гиперпаратиреоз
- Состояние гипопаратиреоза
- Расстройства, связанные с паращитовидными железами[править | править код]
Причины и механизмы нарушений во время сбоев выработки паратгормона
При нарушениях содержания степени паратгормона могут возникнуть две дисфункции: гиперпаратиреоз (излишний уровень гормона) и гипопаратиреоз (его недостача).
Гипопаратиреоз
Основными причинами появления гипопаратиреоза медики называют следующие:
- на фоне общего поражения паращитовидных желез;
- вследствие поражения шейной области метастазами;
- в случае хирургического вмешательства в шейные органы (либо в щитовидные железы), что сопровождается повреждением самих паращитовидных желез;
- на фоне аутоиммунных (или же систематических) заболеваний – таких, как, к примеру, амилоидоз или гемохроматоз (другое название бронзовый диабет);
- радиационное воздействие на щитовидные железы и эндокринную систему в целом.
Так как в данном случае наблюдается повышение выработки гормона, прилагаются все усилия для того, чтобы снизить это количество.
Гиперпаратиреоз
Основные причины возникновения гиперпаратиреоза:
Осторожней с операцией! Елена Малышева: «Мои дорогие! Не оперируйте щитовидную железу! Лучше возьмите и…»
Читать далее »
Главный эндокринолог дал совет…
Читать далее »
У Вас больная щитовидка? Совет эндокринолога — чтобы защитить себя, берите…
Читать далее »
Как понять, что у Вас все хорошо с щитовидной железой?
Читать далее »
- возникновение аденомы (доброкачественной опухоли) паращитовидных желез – к слову, данная причина является наиболее встречаемой при отклонении;
- образование карциномы (злокачественная опухоль);
- длительный сниженный уровень содержания кальция в крови, а также повышенный уровень фосфатов – как следствие – хроническая почечная недостаточность;
- развитие доброкачественной опухоли паращитовидных желез – данный процесс является следствием запущенного положения первых двух (перечисленных выше);
- возникновение псевдогиперпаратиреоза – паратгормоны вырабатываются опухолями, которые возникают не из клеток паращитовидных желез.
При такой дисфункции назначается лечение, направленное на увеличение выработки гормона. Как правильно сдать кровь на гормоны щитовидной железы?
 Для определения содержания гормона проводится анализ крови
Для определения содержания гормона проводится анализ крови
О том, как проявляются расстройства связанные с нарушениями выработки паратгормона можно узнать на видео:
[media=https://www.youtube.com/watch?v=JAr6sme34lI]
Патология паращитовидных желез
Известны две группы патол, процессов, в основе к-рых лежит поражение П. ж.,— гиперпаратиреоз (см.) и гипопаратиреоз (см.). Клин, проявления гипопаратиреоза характеризуются сложным симптомокомплексом тетании (см.), обусловленным функц, недостаточностью или отсутствием П. ж. (апаратиреоз). Основными биохим, показателями в этом случае являются гипокальцие-мия и гиперфосфатемия. Наиболее частой причиной гипопаратиреоза является повреждение П. ж. во время операций на щитовидной железе, вследствие чего в П. ж. могут развиться дистрофические процессы, вызванные нарушением кровообращения и иннервации. В отдельных случаях наблюдали радиационное повреждение П. ж. в результате радиойодтерапии зоба. Описаны случаи постинфекционного повреждения П. ж., а также врожденного гипопаратиреоза. При скрыто протекающем гипопаратиреозе тетанию могут спровоцировать гиповитаминоз D, сдвиг кислотно-щелочного равновесия в сторону алкалоза, стресс. Нарушения ц. н. с. при гипопаратиреозе характеризуются сосудистой дистонией (см. Дистония сосудистая), обморочными состояниями с энилептоидными припадками. Наблюдаются также расстройства зрения и слуха. К трофическим нарушениям относят гипокальцие-мическую катаракту, ломкость ногтей, заболевания кожи, зубов. При диагностике гипопаратиреоза следует учитывать возможность проявления тех форм тетании, к-рые не обусловлены поражением П. ж.
В лечении гипопаратиреоза основная роль принадлежит заместительной терапии паратиреоидином (см.); кроме того, применяют внутривенное введение хлористого кальция, назначают витамин D per os, молочно-растительную диету.
Псевдогипопаратиреоз (см.) является своеобразной патологией, при к-рой отсутствует нарушение секреции паратгормона, однако периферические ткани резистентны к паратгормону. Это врожденное заболевание, характеризующееся задержкой умственного и физического развития; может развиться картина гипокаль-циемической тетании.
Гиперпаратиреоз — патол, гиперфункция П. ж., чаще всего обусловленная наличием аденомы Г1. ж. или гиперплазией П. ж. Он встречается сравнительно редко, чаще страдают женщины в возрасте от 30 до 50 лет. Начало заболевания характеризуется повышенной утомляемостью, адинамией и др. В дальнейшем наблюдается преимущественное поражение почек, костной системы или висцеральных органов, в зависимости от чего различают три клин, формы гиперпаратиреоза: почечную, костную и висцеральную. При почечной форме наблюдается двусторонний рецидивирующий нефролитиаз (см. Почечнокаменная болезнь). В почках образуются оксалатных или фосфатные камни. Избыток образующегося паратгормона способствует развитию пиелонефрита (см.) и почечной недостаточности (см.), сопровождающейся полиурией и полидипсией, причиной почечной недостаточности чаще всего бывает нефрокальциноз (см.). Отложение солей кальция при избыточном образовании паратгормона происходит и в других тканях.
Поражение костей при гиперпара-тиреозе отличается полиморфизмом. Больные жалуются на боли в позвоночнике, особенно при физической нагрузке. Характерные рентгенол, признаки заболевания — снижение высоты тел позвонков и субпериостальная резорбция фаланг пальцев.
Изменения со стороны нервной системы вызываются гиперкальциемией с нарушением электролитного баланса в крови и характеризуются адинамией, парезами, параличами, снижением нервно-мышечной возбудимости. Гиперпаратиреоз нередко сопровождается поражением жел.-киш. тракта, вплоть до развития язвенной болезни. Тяжелым осложнением гиперпаратиреоза является паратиреотоксический криз, содержание кальция в крови при к-ром превышает 16 мг в 100 мл (см. Призы, гиперкальциемические). У больных, кроме того, резко повышается содержание в крови фосфора и остаточного азота, отмечают анурию.
В связи с разнообразием клин, проявлений гиперпаратиреоза и их сходством с проявлениями других заболеваний особую ценность при постановке диагноза имеет определение концентрации кальция, фосфора и активности щелочной фосфатазы в крови. Биохим, сдвиги заключаются в значительной гиперкальциемии, гипофосфатемии с выраженной фосфатурией и увеличением в крови активности щелочной фосфатазы, особенно в случае деструкции костей
Важной диагностической пробой является тест с кортизоном, введение к-рого при гиперпаратиреозе не вызывает снижения содержания кальция в крови, что обычно бывает в норме. Радикальным средством лечения гиперпаратиреоза является своевременная паратиреоидэктомия (см.)
Рак П. ж. относится к исключительно редким гормональноактивным опухолям.
Ссылки[править | править код]
|
Органы и ткани, образующиеся из зародышевых листков |
|
|---|---|
| Эктодерма |
|
| Энтодерма |
|
| Мезодерма |
|
Терапия гипопаратиреоза проводится с использованием нескольких методов
Лечение это прием препаратов, которые содержат кальций и витамин Д. Также необходимо принимать препараты, что содержат магний
Следует обратить внимание на то, что таким пациентам необходимо выписывать успокоительные препараты. Также они должны принимать мочегонные препараты для нормализации работы мочеполовой системы
Еще должны быть выписаны препараты, которые содержат магний и кальций. Такие люди должны находиться часто на свежем воздухе для того, чтобы принимать ультрафиолетовые ванны для выработки в организме витамина Д.
Роль гормонов этого органа зависит от того, сколько кальция находится в организме. Гормоны могут влиять на увеличение количества кальция в крови. При этом он вымывается из костей. Эти гормоны участвуют в процессах метаболизма в мышцах. Также нервно-мышечные сигналы передаются в мозг с помощью этого гормона. С помощью этого гормона кальций поступает с кровью в кости. Также активируется обмен кальция и фосфора в крови. Всем известно, что кальций концентрируется в костях человека. Поэтому кости такие крепкие. Из этого следует, что любые изменения количества кальция в костях могут стать причиной различных нарушений костной системы.
 На крайних стадиях заболевания паращитовидной железы может осуществляться оперативное вмешательство
На крайних стадиях заболевания паращитовидной железы может осуществляться оперативное вмешательство
влияет на мочеполовую систему, в почках благодаря ему возрастает количество производных витамина D. Это дает возможность повышаться уровню этого витамина крови. Витамин Д влияет на выведение кальция из мочеполовой системы.
Врач эндокринолог рекомендует!
В короткие сроки и главное эффективно вылечить щитовидную железу поможет «Монастырский чай». Это средство содержит в своем составе только натуральные компоненты, которые комплексно воздействуют на очаг болезни, прекрасно снимают воспаление и нормализуют выработку жизненно необходимых гормонов. Вследствие чего все обменные процессы в организме будут работать правильно. Благодаря уникальному составу «Монастырского чая» он полностью безопасен для здоровья и очень приятен на вкус.
Мнение врачей »
Кальцитонин – антагонист кальция, он способствует снижению этого элемента в крови. Также он не дает вымываться витамину Д из костей и предотвращает размягчение костной ткани. Этот гормон также может синтезироваться щитовидной железой. Самым сложным заболеванием паращитовидной железы является повышенная активность какого либо ее участка. В этом случае происходит откладывание минералов в органах человека. Таким образом, человек может страдать почечной недостаточностью или неправильным кровоснабжением между тканями организма.
Когда у человека есть проблемы с двигательным аппаратом, медики часто обращают внимание на работу паращитовидной железы. Ведь она отвечает за многие обменные процессы в костных тканях
Лечение всех заболеваний этого органом заключается в том, чтобы устранить причины возникновения гормонального дисбаланса. Также нужно устранить все последствия этого дисбаланса, самое главное своевременно распознать болезнь. После хирургического вмешательства обычно медики рекомендуют корректировать питание. Также рекомендуется прием препаратов кальция.
Заболевания
Все заболевания связаны с нарушением выработки паратгормона. Их уровень может быть избыточным или наоборот недостаточным.
Гиперпаратиреоз
Избыточное количество гормона называется гиперпаратиреоз. Такое состояние приводит к повышению доли кальция в крови и уменьшению в костной ткани. В запущенных случаях заболевания, может вызвать кому.
Симптомы:
- Депрессивные состояния
- Общая слабость
- Рвота
- Проблемы с почками
- Боли в суставах и костях
- Хрупкость скелета
- Ухудшение памяти
- Повышение артериального давления
Обычно для лечения требуется хирургическое вмешательство, но в ряде случаев приема курса витаминов достаточно для нормализации состояния.
Гипопаратиреоз
Недостаточная выработка гормона называется гипопаратиреоз. Приводит к снижению содержания кальция в крови и нарушению прохождения нервных импульсов.
Симптомы:
- раздражительность
- головные боли
- скачки настроения
- судороги
- ухудшение состояния кожи, волос и ногтей
- спазмы дыхания и различных мышц
- боли в мышцах
Гипопартериоз возникает при:
- травматизации паращитовидной железы
- воспалительные процессы
- продолжительном недостатке витамина D
- радиационном облучении
- нарушении абсорбции кальция в стенках кишечника
Лечение требуется консервативное, хирургическое вмешательство не показано. В целом заболевания паращитовидной железы хорошо поддаются лечению, если больной обратился к специалисту-эндокринологу сразу же после появления симптомов. Однако нужно заранее готовиться, что это процесс долгий, и требует соблюдения рекомендаций врача.
Нарушения работы эндокринного органа у женщин
При сбоях в работе органа меняется гормональный уровень. Нарушение обмена кальция и фосфора чаще связывают с такими явлениями:
- отсутствие или недоразвитость околощитовидной железы;
- удаление органа хирургическим путем;
- нарушение секреции гормонов;
- отсутствие резистентности у рецепторов тканей к паратгормону.
При нарушении функций паращитовидной железы происходит снижение или увеличение синтеза гормонов. Может развиться гипопаратиреоз или гиперпаратиреоз. Чаще сбои появляются у женщин в возрасте 40-60 лет.
Гиперпаратиреоз
Возникает вследствие повышенного продуцирования паратгормона. На фоне этого увеличивается концентрация кальция в крови.
Вызвать первичный патологический процесс могут:
- гиперплазия органа;
- аденома паращитовидных желез;
- редко – злокачественные карциномы.
На заметку! При гиперпаратиреозе повышается вымывание ионов кальция из костей, происходит развитие гиперкальциемии. Кости сильно деформируются, в мягких тканях откладываются кальцинаты. Патологические процессы из паращитовидных желез распространяются на почки (60% случаев) и сосуды.
Bтopичный гипepпapaтиpeoз развивается на фоне:
- недостаточного поступления витамина Д в организм;
- синдрома Фанкони;
- заболеваний ЖКТ, провоцирующих плохое всасывание кальция;
- продолжительного приема противосудорожных лекарств;
- почечной недостаточности.
Симптомы гиперпаратиреоза:
- размягчение костей из-за вымывания из них кальция;
- подверженность частым переломам;
- остеопороз;
- почечные колики;
- возможно развитие нефрокальциноза;
- уремия;
- снижение веса;
- тошнота, рвота;
- гипертония;
- выпадение волос;
- мышечная слабость;
- эмоциональная неустойчивость.
Гипопаратиреоз
Состояние, которое возникает из-за недостаточного синтеза паращитовидными железами паратгормона.
Причинами гипопаратиреоза могут быть:
- резекция паращитовидных желез;
- травмы шеи, поражающие орган;
- aутoиммунныe воспаления;
- надпочечниковая недостаточность;
- врожденная недоразвитость паращитовидных желез;
- хронический дефицит витамина Д;
- отравление свинцом, стрихнином;
- воздействие радиоактивных лучей.
Случаи гипопаратиреоза вслечаются только у 0,4% населения.
Симптоматика заболевания выражена судорожным или тетаническим синдромом. Судороги возникают спонтанно, или вызываются действием болевого фактора, изменением температуры, механическими травмами. Кожа при мышечном спазме бледнеет, учащается пульс, повышается потоотделение, скачет давление, нарушаются функции восприятия вкуса.
У женщины возникают:
- онемение и скованность мышц;
- холод в конечностях;
- спазмирование нескольких групп мышц (лица, конечностей, коронарных сосудов, шеи, межреберья);
- резкая боль в области сердца;
- колики в области живота;
- запоры;
- анурия;
- выпадение волос;
- ранняя седина;
- развитие грибковых поражений кожи;
- возможна потеря сознания.
Длительный гипопаратиреоз способствует развитию психических расстройств:
- снижению интеллекта;
- неврозам;
- бессоннице.
Методы исследования
Методы исследования П. ж. включают в себя клин, обследование больного с подробным изучением анамнеза, определение концентрации кальция и фосфора в крови и моче (см. Минеральный обмен), рентгенографию костной части скелета.
Основным биохим, параметром для оценки функц, состояния П. ж. является определение в крови концентрации кальция и фосфора. Нормальное содержание кальция в плазме крови составляет у взрослых от 8,5 до 12 мг в 100 мл и у новорожденных от 7,5 до 13,9 мг в 100 мл. Снижение концентрации кальция в крови ниже 8,5 мг в 100 мл оказывает стимулирующее действие на П. ж., а повышение, наоборот, тормозит продукцию паратгормона. Содержание в крови свободных ионов Ca2+ наиболее точно отражает функц, состояние П. ж. Существует ряд прямых и косвенных методов определения концентрации ионов Ca2+ (см. Кальций, методы определения кальция в биологических жидкостях).
В норме концентрация неорганического фосфора (см.) в плазме крови у взрослых составляет 3,96 ± 0,46 мг в 100 мл, у детей грудного возраста 4—7 мг в 100 мл. В случае гиперфункции П. ж. содержание неорганического фосфора в крови снижается, а при ее гипофункции повышается. Гиперфосфатемии оказывает стимулирующее влияние на продукцию паратгормона.
Для характеристики функц, состояния П. ж. имеет определенное значение концентрация ионов Mg2+ в плазме крови, в норме составляющая 1,6—2,9 мг в 100 мл. При снижении содержания магния (см.) паратгормон не проявляет своего обычного гиперкальциемического эффекта. При гиперпаратиреозе отмечают гипомагниемии). В свою очередь, судороги при гипопаратиреозе можно купировать введением препаратов магния. Однако повторное введение магния оказывает на П. ж. тормозящее действие.
Функц, состояние П. ж. можно оценить непосредственно — путем определения содержания в крови паратгормона биологическими и радиоиммунологическими методами (см. Гормоны), используют также цитохимический метод, основанный на способности паратгормона активировать глюкозо-6-фосфат—дегидрогеназу (КФ 1.1.1.49) дистального отдела нефрона коркового вещества почек морских свинок in vitro. Содержание паратгормона в крови здорового человека, измеренное этим методом, находится в пределах от 2 до 40 пг/мл.
Реже исследование функц, состояния П. ж. проводят с помощью метионина, меченного 75Se (см. Метионин). Активность 75Se-метионина, вводимого внутривенно, при исследовании П. ж. равна 250— 300 мккюри. Через 24—72 часа после введения на сканирующей установке или в гамма-камере проводится определение количества Т58е-метионина в П. ж.
Существует тесная взаимосвязь между паратгормоном и витамином D. Паратгормон стимулирует образование в почках активного метаболита витамина D— 1,25-диоксихолекальциферола, к-рый увеличивает всасывание кальция в кишечнике в значительно большей степени, чем сам витамин D. Т. о., паратгормон может влиять на всасывание кальция в кишечнике косвенным путем.
Паращитовидная железа – лечение
После тщательного обследования, подтверждающего диагноз, эндокринолог прописывает оптимальный метод борьбы с патологией. Лечение паращитовидной железы может проводиться двумя способами:
- медикаментозный – направлен на коррекцию гормона;
- хирургический – предусматривает полное или частичное удаление паращитовидных желез.
Прогноз течения заболевания зависит от различных факторов: типа дисфункции, стадии болезни и прочих особенностей организма пациента. При гиперпаратиреозе в период приступов женщинам могут назначаться такие препараты:
- спазмолитические средства;
- витамин D;
- гидроокись алюминия;
- седативные средства;
- сульфат магния;
- хлорид или глюконат натрия.
Последний препарат вводят медленно внутривенно. Инъекции выполняют несколько раз в сутки. Одновременно назначается аптечное средство, содержащее экстракт животных паращитовидных желез. Однако длительное время терапию проводить данными препаратами нельзя, поскольку они продуцируют выработку антител к паратгормону. В период медикаментозного лечения доктор контролирует показатели фосфора, кальция и магния в организме пациента.
Если паращитовидная «капсула» недоразвита, такая железа нуждается в стимуляции извне. Для этого эндокринолог может прописать следующее лечение:
- внутривенное введение паратгормона;
- прием кальция и витамина D.
Операция на паращитовидной железе
Если состояние эндокринной системы запущенное или диагностирована аденома, без хирургического вмешательства не обойтись. Все заболевания паращитовидной железы требуют незамедлительного лечения, поэтому эндокринолог посоветует пациенту не медлить с операцией. Хирургическое вмешательство проводится под общим наркозом. Его длительность может варьировать от одного до нескольких часов.
Удаление паращитовидной железы
В ходе операции хирург оценивает состояние «островков» и степень их поражения. Он сделает все для того, чтобы исключить вероятность будущего рецидива. Хирургическое вмешательство может проводиться следующими способами:
- Тиреоидэктомия.
- Операция по удалению паращитовидной железы (одной или нескольких пар).
- Устранение пораженного опухолью участка.
Лечение паращитовидной железы народными средствами
При дисфункции эндокринной системы могут использоваться и методы нетрадиционной медицины. Они применяться должны только после согласования с эндокринологом. Самолечение опасно, поскольку может привести к необратимым последствиям. Если, например, диагностирована аденома паращитовидной железы, лечение народными средствами эффективно лишь на начальной стадии патологии.
Овсяный отвар при гиперфункции
Ингредиенты:
- неочищенный овес – 2 ст. ложки;
- 2,5%-ной жирности молоко – 1 л;
- вода – 1 л.
Приготовление, применение:
- Зерна заливают водой и доводят овес до кипения.
- Сбавляют огонь до малого и томят отвар 3-3,5 часа.
- Вливают молоко, доводят смесь до кипения.
- Снимают посуду с огня и настаивают отвар 8-10 часов.
- Процеживают снадобье и пьют равными порциями в течение дня.
Увеличение или гиперплазия паращитовидной железы
Гиперплазия паращитовидной железы – увеличение околощитовидных желез, особенно часто становится первопричиной гиперпаратиреоза.
На оборотной стороне щитовидки располагаются паращитовидные железы. Они предназначены для выработки кальцитонина и паратгормона.
Нарушение гармоничного соотношения гормонов влечет за собой развитие патологий паращитовидных желез. Гипо- или гиперфункция ПТГ возбуждает ряд патологических изменений, а лечение направлено на достижение равновесия гормонов.
Аномальная активность желез вызывает дисбаланс кальция в организме. Это может стать источником различных заболеваний костной системы (остеопороза), нарушения почечной системы.
Самое часто встречающееся недомогание, приводящее к серьезным заболеваниям – гиперплазия.
https://youtube.com/watch?v=nze0-P-J_gY
У 15-20% пациентов гиперплазия зарегистрирована в качестве причины развития заболевания паращитовидной железы. Ответить почему возникает гиперплазия врачи и ученые пока не могут, с большей вероятностью склоняясь к наследственным факторам.
Гиперплазия опасна отсутствием симптомов. Когда больной узнает о проблеме, чаще всего она перерастает в какое-либо заболевание.
Как выявить увеличение паращитовидной железы?
При увеличении паращитовидных желез человек редко может заподозрить в своем организме что-то неладное, потому что специфических симптомов у отклонения нет. Наблюдается утомляемость, хрупкость костей, диарея, рвота, нарушение пищеварения. Запущенность стадии недуга, прямо пропорциональна выраженности симптомов.
Методы диагностики
Лабораторным методом выявляют повышен ли уровень кальция в моче, после чего подозрения подтверждаются или опровергаются при помощи анализа на определение уровня кальция и ПТГ в крови. Профицит паратиреоидных гормонов указывает на гиперплазию.
Инструментальный способ диагностики предполагает визуализацию потенциально увеличенного органа:
- УЗИ паращитовидной железы. Эффективно почти в 80% случаев;
- МРТ указывает не только на наличие болезни, но и может определить степень поражения, например, костно-мышечной системы;
- сцинтиграфия – самый точный метод диагностики заболеваний паращитовидных желез.
Каждый из способов диагностики заболевания хорош по-своему. Однако для получения более подробного анамнеза и знаний по недомоганию используют одновременно несколько методик, потому что в выявлении осложнений могут оказаться одинаково полезными результаты УЗИ и обыкновенная электрокардиограмма.
При дифференциальной диагностике гиперплазии необходимо учитывать, что ее легко спутать с опухолью, поэтому к выявлению заболевания нужно подходить тщательно и с особой кропотливостью.
Гиперплазия паращитовидных желез: как вылечить?
Когда увеличение желез не сопровождается гиперкальцемией, лечение заболевания возможно путем препаратов. Но у такого лечения есть существенный недостаток. Консервативное лечение не влияет на процесс развития осложнений, не может прогнозировать выздоровление, поэтому при отсутствии противопоказаний рекомендуется хирургическое вмешательство.
Консервативная методика применяется только при невозможности оперирования. Препараты подбираются на основании потребности по снижению уровня паратгормона, если заболевание касается превышенной его выработки (гиперпаратиреоз). Подобная патология вымывает кальций из костей, а медикаменты препятствуют данному процессу. И наоборот происходит при наличии гипопаратиреоза.
Гиперактивность паращитовидных желез уходит после оперирования пациента в 98% случаях. Хирургически лечение производится несколькими способами:
- Вмешательство с минимальным доступом;
- Малоинвазивная эндокринологическая операция с сохранностью части органа;
- Обыкновенная операция с полным доступом (классический способ).
Каков прогноз?
Если диагноз «гиперплазия» был поставлен на ранней стадии, вовремя была назначена грамотная схема лечения — прогноз на полное выздоровление вполне благоприятный. Существенные преобразования в костной системе, почках или сердце говорят о запущенной стадии недуга, который влечет за собой долгое изнурительное лечение и невозможность предсказания успешного результата.
Гиперпаратиреоз
Заболевание развивается вследствие гиперактивности одного или нескольких участков паращитовидки. Гиперпаратиреоз различают:
- Первичный. Причиной бывают аденома, гиперплазия, или рак. Их наличие ведет к бесконтрольной секреции гормона. Вызывается стрессами, приемом медицинских препаратов, пониженным давлением.
- Вторичный. Развивается как реакция на недостаток кальция в пище, дефицит витамина D, хроническую почечную недостаточность.
- Третичный. Возникает при продолжительной почечной недостаточности, когда функция почек восстановлена, а паратгормон продолжает вырабатываться избыточно.
Гиперпаратиреоз – симптомы
Клинические проявления зависят от стадии заболевания и могут протекать в различных формах. Ранние проявления болезни сопровождаются симптомами:
- быстрой утомляемостью;
- головной болью;
- болями в костях;
- мышечной слабостью;
- ухудшением памяти.
Симптомы гиперпаратиреоза зависят от формы заболевания. Различают:
- костную;
- почечную;
- желудочно-кишечную;
- нервно-психическую.
Костная форма паратиреоза сопровождается симптомами:
- болями в костях;
- частыми переломами;
- искривлением костей, рахитом и сколиозом у детей.
Результатом первичного гиперпаратиреоидизма может стать паратиреоидная остеодистрофия, или болезнь Реклингхаузена. Заболевание сопровождается потерей аппетита, тошнотой, рвотой, жаждой, искривлением и размягчением костей. На черепе и костях лица появляются утолщения, происходит искривление и укорочение конечностей. Могут присоединяться симптомы мочекаменной болезни.
Почечная форма характеризуется:
- частым мочеиспусканием;
- примесями крови в моче;
- болями в области почек.
Симптомы заболевания при желудочно-кишечной форме следующие:
- изжога;
- тошнота;
- потеря веса;
- отрыжка;
- рвота;
- боли в верхней части живота.
Гиперпаратиреоз – диагностика
Наличие перечисленных жалоб является сигналом для тщательного обследования организма больного. Диагностика гиперпаратиреоза включает:
- биохимию крови;
- гормональный анализ;
- анализ мочи;
- фиброгастродуоденоскопию желудочного сока и кишечных стенок;
- рентгенограмму костей, черепа и позвоночника;
- УЗИ паращитовидных желез.
Биохимический анализ определяет концентрацию кальция и фосфора в крови. Качественно проводят гормональный анализ в клинике Хеликс и определяют уровень паратгормонов. Специалисты дают рекомендации по правильной подготовке к исследованию. Рентгенограмма показывает изменения в костной ткани. Дополнительно назначают исследование почек и кишечника.
Гиперпаратиреоз – лечение
Прогноз течения болезни зависит от причин ее возникновения. Лечение гиперпаратиреоза первичной формы – только оперативное. Оно направлено на удаление аденомы. При несвоевременно начатом лечении в случаях костной формы могут остаться последствия – ограничение подвижности, инвалидность. Излечить вторичную форму можно консервативными методами, путем устранения причины. Применение кальцийсодержащих лекарственных средств показано для связывания фосфатов при почечной форме, после них назначают витамин D. Это снижает секрецию гормонов.
Народные методы для профилактики заболевания рекомендуют:
- гулять на свежем воздухе;
- исключить вредные привычки;
- сбалансированное питание с повышенным содержанием фосфора, железа, магния (рыба, красное мясо, свежие фрукты и овощи).
Состояние гипопаратиреоза
Гипопаратиреоз — состояние, при котором наблюдается недостаточная выработка и секреция . Это провоцирует нарушение обмена кальция и фосфора в организме. Также патология может развиться в результате нарушенной чувствительности рецепторного аппарата клеток организма, в случае которой клетки не воспринимают сигналы о действии паратгормона. Гипопаратиреоз развивается в любом возрасте, с одинаковой вероятностью и для мужчин, и для женщин. Существует несколько форм заболевания, к которым относятся аутоиммунное, посттравматическое, послеоперационное и идиопатическое нарушение функции паращитовидной железы. С целью диагностики патологии эндокринолог назначает определение кальция, фосфора и паратгормона. Также целесообразно проведение денситометрии и рентгена. Лечение носит комплексный характер для нормализации гормонального фона и минерального обмена.
Щитовидная железа — реальная причина рака! Совет эндокринолога — чтобы спасти себя, каждый день пейте…
Читать далее »
У Вас больная щитовидка? Совет эндокринолога — чтобы защитить себя, берите…
Читать далее »
Как понять, что у Вас все хорошо с щитовидной железой?
Читать далее »
Увеличенная щитовидка приходит в норму на глазах! На ночь…
Читать далее »
Симптоматика гипопаратиреоза
Клинические симптомы гипопаратиреоидного состояния включают, в основном, тетанический, или судорожный синдром. Паратгормон пониженили патология восприятия его сигналов может привести к усилению нервно-мышечной возбудимости, которая и приводит к чрезмерным сокращениям мышц, то есть судорогам. Такой характер заболевания паращитовидной железы сопровождается выраженными болезненными ощущениями.
Характерный вид руки при гипопаратиреоидном состоянии.
Перед судорожным приступом может наблюдаться онемение и скованность мышц, а также ощущение покалывания и холода конечностей. В редких случаях в процесс вовлекается мышечный аппарат лица или тела. Судорожное состояние характеризуется спазмом групп мышц:
- конечностей, причем чаще вовлекаются сгибающие мышцы;
- лица, при этом сжимаются челюсти, опускаются уголки рта, сдвигаются брови и опускаются веки;
- коронарных сосудов, что проявляется резкой болью в области сердца;
- тела, в результате чего туловище разгибается назад;
- шейной области, мышц межреберья;
- органов пищеварительной системы, что провоцирует трудности глотания, колики, запоры;
- органов выделительной системы, что проявляется анурией, то есть прекращением выделения мочи.
Судорожные симптомы характеризуются резкой болью, приступы в случае легкой формы заболевания наблюдаются до двух раз в неделю, а в случае тяжелой за день может быть несколько приступов. Судороги возникают или спонтанно, или провоцируются различного рода воздействиями — болью, изменением температуры, электроимпульсами, механическими повреждениями. При спазме мышц кожные покровы бледнеют, наблюдаются перепады давления, повышение пульса, нарушения работы пищеварительной системы, возможна потеря сознания.
Вегетативные симптомы включают такие проявления, как: увеличение потоотделения; обморочные состояния; понижение функции слуха; зрительные нарушения; понижение восприятия кислого вкуса и увеличение — горького и сладкого.
При продолжительном течении заболевания и низкой концентрации кальция в сыворотке крови возможны расстройства психического состояния: снижается интеллект, появляются неврозы, эмоциональная нестабильность, бессонница. При хроническом течении вероятны трофические нарушения. Кожа становится сухой, шелушится, ломаются ногти, повышается заболеваемость грибковыми патологиями. Также нарушается рост волос, наблюдается их выпадение, раннее появление седины. Эмаль зубов подвержена гипопластическим изменениям, развивается кариес.
Для устранения симптоматики назначается комплексное лечение. Такое лечение включает диету, препараты кальция, противосудорожные лекарственные средства. Кроме того, рекомендуется физиотерапевтическое лечение: применяется ультрафиолетовое облучение для коррекции уровня витамина Д.
Расстройства, связанные с паращитовидными железами[править | править код]
Одним из серьёзнейших заболеваний паращитовидных желёз считается гиперактивность одного или более участков паращитовидных желёз, вызывающее выделение слишком большого количества паратгормона в кровь, что может привести к серьёзному дисбалансу кальция в организме. Такое нарушение называется гиперпаратиреоз (впервые описан в 1925), его последствиями могут стать гиперкальциемия и паратиреоидная остеодистрофия (болезнь Реклингхаузена). В качестве лечения гиперпаратиреоза может применяться хирургическая операция по удалению неисправного участка паращитовидной железы.
Однако известны случаи, когда при хирургическом удалении щитовидной железы случайно удалялись все паращитовидные железы. Это приводило к скорой смерти, которая следовала за периодом мышечных судорог, что связано с ролью паратиреоидного гормона в обмене кальция (гипокальциемический криз).
Другое расстройство функции паращитовидных желёз — гипопаратиреоз — связано с первичным снижением выработки паратгормона.