Шунтирование сосудов сердца: что это, показания и противопоказания, виды и ход операции, реабилитация и возможные осложнения
Содержание:
Шунтирование сосудов — что это за операция?
При ряде заболеваний, поражающих сосудистое русло, на повреждённом участке нарушается кровообращение. Это состояние развивается в результате выраженного стеноза просвета кровеносных сосудов и со временем приводит к ишемии органов и тканей. Современная медицина предлагает способы борьбы с этим опасным недугом. Один из них – это операция, которая называется шунтирование сосудов.
Шунтирование – что это такое
Один из самых эффективных методов восстановления кровотока имеет чёткое определение.
Шунтирование – это способ оперативного лечения заболеваний, приводящих к стенозу сосудистого просвета и нарушению кровообращения в органных структурах, которые кровоснабжаются за счёт поражённых сосудов.
Его суть заключается в создании дополнительного пути кровотока, который «обходит» повреждённый участок сосудистой сети. Это значит, что хирург использует специальный трансплантат, который называется шунтом. Выделяют постоянное и временное шунтирование сосуда.
https://youtube.com/watch?v=umUI0_g9W-M
Техника проведения операции довольно сложная. Вмешательство проводят две бригады хирургов. Сосуды для шунтирования берут сосудистые хирурги, они же занимаются их подготовкой.
Нейрохирургическая бригада выполняет шунтирование артерий головного мозга, кардиохирурги делают аорто-коронарное шунтирование.
Операции на желудке выполняют бариартрические хирурги. Через руку этих врачей проходят люди, которые не могут самостоятельно распрощаться с избыточным весом. После операции масса тела пациентов быстро нормализуется.
Показания для проведения шунтирования
Для проведения шунтирующих оперативных вмешательств имеются чёткие показания. К ним относятся:
- атеросклероз (отложение липидов на эндотелии приводит к сужению просвета сосудистого русла);
- ишемическая болезнь сердца (нарушение кровотока в венечных артериях, кровоснабжающих сердце, становится причиной инфаркта миокарда);
- нарушение кровотока в сосудах головного мозга (изменение проходимости участков мозговой сосудистой сети вызвано, как правило, их обтурацией кровяным тромбом, оторвавшейся жировой бляшкой или наличием на их стенках липидных наростов);
- ожирение (люди с избыточной массой тела, как правило, имеют растянутый желудок, а его шунтирование помогает решить эту проблему).
Показания к операции определяет врач-хирург. Для этого он тщательно опрашивает пациента, детализирует все его жалобы, направляет на прохождение полного обследования. В сомнительных случаях решение принимается консилиумом хирургических специалистов.
Виды шунтирования
Шунтирующие операции бывают нескольких видов. Выбор разновидности вмешательства зависит от зоны поражения. Бывают случаи, когда патологический процесс охватывает несколько анатомических областей.
Аорто-коронарное шунтирование (АКШ)
Это метод лечения атеросклеротического поражения венечных артерий. Операция выполняется в запущенных случаях, когда другие способы излечения не приносят желаемого результата.
Цель этого оперативного вмешательства – наложение обходного сосудистого анастомоза между аортой и ишемизированным участком сердечной мышцы.
АКШ имеет чёткие показания, а именно: стеноз венечных сосудов на 70% и более, неизлечимая стенокардия, невозможность выполнения стентирующих операций, постинфарктная ишемия участка сердечной мышцы. Для точного определения показаний к АКШ пациент должен пройти весь комплекс обследований.
➜ Подробнее о шунтировании сердца
Современная медицина владеет двумя способами проведения АКШ. Из открытого доступа – выполняется стернотомия (разрез грудины). После такого вмешательства на груди у больного останется рубец.
Из закрытого доступа (эндоскопический метод) – вмешательство проводится через маленькие проколы грудной клетки. По мере надобности сердце пациента останавливают. Вместо него кровь перекачивает аппарат искусственного кровообращения (АИК). Открытое вмешательство длится от 4 до 7 часов, закрытое не более 2 часов.
Если послеоперационный период протекает без осложнений, пациента выписывают из стационара уже через неделю.
Желудочное шунтирование
Желудочное шунтирование — операция направленная на борьбу с лишним весом. В Северной Америке (США + Канада) по информации на 2009 год, выполнялось около 200 000 желудочных шунтирований в год.
История этой операции насчитывает около 50 лет.
Суть операции заключается в том, что желудок прошивается скрепками на два отдела — маленький, объемом около 50 мл, и большой желудок (вся остальная часть.) К маленькому желудку подшивается тонкая кишка (место соединения желудка и кишки называется гастроэнтероанастомоз). Поскольку объем малого желудка составляет всего 50 мл, человек после этой операции не может съесть много пищи, он наедается совсем небольшим количеством.
Кроме этого, пища, съедаемая человеком, теперь идет по новому пути, не попадая в большой желудок и большую часть тонкой кишки. Это означает, что не только объем съеденной пищи уменьшается, но также существенно уменьшается всасывание питательных веществ.
Таким образом, сочетание этих двух факторов — снижение количества съедаемой пищи и уменьшение всасывания питательных веществ приводит к тому, что пациент теряет до 80 % лишнего веса.
Данная операция на сегодняшний день рассматривается как двухэтапная, первым этапом которой является гастропластика или бандажирование желудка , а в том случае, если первичные операции не привели к ожидаемому результату — то вторым этапом рассматривается конверсия более простых операций в шунтирование.
Что такое шунтирование сердца?
Еще чуть больше чем полвека назад лица, которые имели ишемическую болезнь сердца, могли лишь надеяться, что в определенный момент их жизнь не прервется, поскольку медикаментозное лечение давало лишь временный эффект и не могло гарантировать серьезного улучшения с реальной положительной динамикой. Оно скорее затормаживало разрушительный процесс, и когда лекарства переставали работать, больной становился инвалидом или вовсе умирал. Но в 1964 году российским врачом Василием Ивановичем Колесовым впервые была успешно проведена операция аортокоронарного шунтирования, хотя он не являлся основателем этого метода – несколькими годами ранее то же испробовал немец, проживающий в США – Роберт Ханс Гёц.
Однако, на тот момент прорыв оказался в некотором роде бесполезен, поскольку несовершенство технического оборудования, нехватка нужных препаратов и общим низкий уровень медицины не могли обеспечить должной гарантии на удачный исход, и конгресс кардиологов постановил запретить проведение аортокоронарного шунтирования.
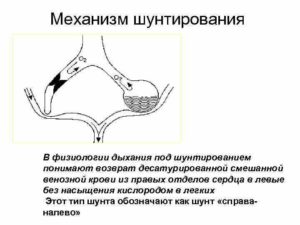
В чем суть шунтирования? У человека, страдающего ишемией, блокируется артерия, вследствие чего нарушается кровообращение и возрастает риск инфаркта миокарда, а также учащаются приступы стенокардии. Для восстановления нормального тока крови по артерии (или нескольким) специалист может расширить её, но это не всегда реально, поэтому приходится прибегнуть к альтернативному методу. Врач внедряет трансплантант, полученный из предплечья, а в некоторых случаях – из грудной клетки. Это маленький участок вены, который создает своеобразное ответвление (или обходной путь) от не работающей должным образом аорты к коронарной артерии.
На сегодняшний день основная направленность данной операции – улучшение качества жизни лиц, страдающих ишемической болезнью сердца, и снижение вероятности возникновения у них инфаркта миокарда. При этом реальными показаниями к получению направления на шунтирование могут быть только следующие данные анализов:
- почти полное сужение коронарных артерий (от 70% и выше);
- значительное сужение левой венечной артерии (более чем наполовину).
У такой операции немало преимуществ перед иными видами хирургических вмешательств в отношении сердца: сниженная длительность самого процесса, минимальное число осложнений, короткий восстановительный период. Кроме того, клетки крови не повреждаются. Однако все это возможно только в случае проведения операции опытным хирургом. Еще один недостаток шунтирования сердца – стоимость операции, которая начинается от 20000 руб. и зависит от квалификации специалиста, а также услуг, предлагаемых клиникой.
Как выполняется АКШ?
Коронарное шунтирование заключается в том, чтобы с помощью шунта создать дополнительный обходной путь от аорты к артерии, который позволяет миновать участок, где произошла закупорка, и восстановить кровоток к сердцу. Шунтом чаще всего становится грудная артерия. Благодаря своим уникальным особенностям, она имеет высокую сопротивляемость атеросклерозу и долговечность в качестве шунта. Однако может быть использована большая подкожная вена бедра, а также лучевая артерии.
Результат шунтирования
АКШ бывает одиночным, а также двойным, тройным и т.д. То есть если сужение произошло в нескольких коронарных сосудах, то вставляют столько шунтов, сколько необходимо. Но их количество не всегда зависит от состояния пациента. Например, при ишемической болезни выраженной степени может понадобиться только один шунт, а ИБС меньшей степени выраженности, наоборот, потребует двойное, или даже тройное, шунтирование.
Операция выполняется под общим наркозом на открытом сердце, ее длительность зависит от сложности и может продолжаться от трех до шести часов. Хирургическая бригада выполняет обычно лишь одну такую операцию в день.
Существует 3 вида аортокоронарного шунтирования:
- С подключением аппарата ИК (искусственного кровообращения). В этом случае сердце пациента останавливают.
- Без ИК на работающем сердце – данный метод уменьшает риск возникновения осложнений, сокращает длительность операции и позволяет пациенту быстрее восстановиться, но требует от хирурга большого опыта.
- Относительно новая техника – миниинвазивный доступ с применением ИК или без него. Преимущества: меньшая кровопотеря; уменьшение числа инфекционных осложнений; сокращение времени пребывания в стационаре до 5–10 дней; более скорое выздоровление.
Осложнения после шунтирования сердца случаются достаточно редко, и обычно они связаны с воспалением или отечностью. Еще реже открывается кровотечение из раны. Воспалительные процессы могут сопровождаться высокой температурой, слабостью, болью в груди, суставах, нарушением ритма сердца. В редких случаях возможны кровотечения и инфекционные осложнения. Воспаления могут быть связаны с проявлением аутоиммунной реакции – иммунная система может так отреагировать на собственные ткани.
Редко встречающиеся осложнения АКШ:
- Несращение (неполное сращение) грудины;
- Инсульт;
- Инфаркт миокарда ;
- Тромбоз;
- Келоидные рубцы;
- Потеря памяти;
- Почечная недостаточность;
- Хронические боли в области, где была проведена операция;
- Постперфузионный синдром.
Кроме того, если пациент не соблюдает рекомендации лечащего врача или прекращает выполнять в период восстановления прописанные ему медикаментозные мероприятия, рекомендации по питанию, нагрузкам и т.п., возможен рецидив в виде появления новых бляшек и повторная закупорка нового сосуда (рестеноз). Обычно в таких случаях отказывают в проведении еще одной операции, но могут провести стентирование новых сужений.
Операция на головном мозге
Шунтирование сосудов головного мозга проводится при недостаточном церебральном кровообращении, которое возникает при закупорке левой или правой позвоночной и сонной артерии. В результате окклюзии или стеноза указанных сосудов в мозговую ткань поступает недостаточное количество кислорода и питательных веществ. Это вызывает гипоксию нейронов и приводит к их гибели. Патологический процесс обуславливает появление следующих состояний:
- транзиторная ишемическая атака – временное нарушение мозгового кровообращения, сопровождающееся преходящей неврологической симптоматикой (нарушение зрения, речи, движения конечностей);
- ишемический инсульт головного мозга – полная стойкая окклюзия кровоснабжающей участок мозга артерии, которая обуславливает появление инфаркта (гибели) мозговой ткани и нарастающие неврологические симптомы (параличи, парезы, нарушение речевой и ментальной функции).
Последствия инсульта головного мозга приводят к инвалидности, снижению социальной адаптации больных и качества жизни. Для предупреждения развития тяжелых осложнений проводят шунтирование артерий, участвующих в кровоснабжении мозга. Показаниями для хирургического вмешательства являются:
- частые транзиторные атаки, не поддающиеся медикаментозной терапии;
- стойкие признаки церебральной ишемии с тенденцией к прогрессированию;
- нестабильный атеросклероз внутренней сонной и позвоночных артерий;
- мозговые аневризмы и опухоли основания черепа, не поддающиеся другим методам лечения;
- гидроцефалия.
Перед хирургическим вмешательством пациент должен пройти обследование для решения вопроса об объеме и методике операции, а также предотвращения возможных рисков во время и после процедуры. К обязательной диагностике относится:
- ультразвуковое дуплексное исследование – позволяет определить характер и скорость магистрального кровотока головного мозга и его нарушение, проверить функциональную способность сосудов, которые будут задействованы в операции;
- магнитно-резонансная, томографическая, внутриартериальная ангиография церебральных сосудов – помогает выбрать подходящий вид хирургического вмешательства;
- балонный тест – временная окклюзия артерии, которая будет участвовать в операции, для проверки реакции головного мозга на прекращение кровотока во время процедуры.
Операция шунтирования направлена на восстановление нормального кровотока в участке ишемии мозговых тканей и проводится несколькими способами. Первый вариант применяется в случае поражения сосуда крупного диаметра с высокой скоростью движения крови. При этом используют шунт из локтевой артерии или большой подкожной вены ноги. Один край аутотрансплантата пришивают ниже места закупорки, а другой выше его через трепанационное отверстие в височной кости, тем самым создавая обходной путь кровоснабжения участка мозга. Второй вариант назначают при малом диаметре и скорости кровотока пораженной артерии по аналогичной методике, используя мелкий сосуд из кожи волосистой части головы.
Показания для проведения шунтирования
Для проведения шунтирующих оперативных вмешательств имеются чёткие показания. К ним относятся:
- атеросклероз (отложение липидов на эндотелии приводит к сужению просвета сосудистого русла);
- ишемическая болезнь сердца (нарушение кровотока в венечных артериях, кровоснабжающих сердце, становится причиной инфаркта миокарда);
- нарушение кровотока в сосудах головного мозга (изменение проходимости участков мозговой сосудистой сети вызвано, как правило, их обтурацией кровяным тромбом, оторвавшейся жировой бляшкой или наличием на их стенках липидных наростов);
- ожирение (люди с избыточной массой тела, как правило, имеют растянутый желудок, а его шунтирование помогает решить эту проблему).
Показания к операции определяет врач-хирург. Для этого он тщательно опрашивает пациента, детализирует все его жалобы, направляет на прохождение полного обследования. В сомнительных случаях решение принимается консилиумом хирургических специалистов.
Возможные осложнения
Риск осложнений после операции возрастает при повторном АКШ. В этих случаях предпочтительно выполнять маммарно-коронарное шунтирование (МКШ). Тем не менее, у некоторых пациентов не исключаются последствия:
- кровотечение может возникнуть через несколько часов или дней после шунтирования;
- повышение температуры;
- присоединение бактериальной инфекции;
- накопление жидкости на месте воспаления;
- боли в грудной клетке;
- учащённое сердцебиение;
- тромбоз вен конечностей после взятия трансплантата;
- нарушение ритма сердца.
Инфаркт передней стенки сердца или задней его стенки вместе с последующим АКШ сильно ослабляет организм.
Осложнения возникают нечасто, это, в большинстве, отечности или воспаления. Реже – кровотечения из раны, инфекционные осложнения.
Симптомы воспаления: повышенная температура, суставная ломота, боль в грудном сегменте, слабость, ненормальный сердечный ритм. Провоцирующим фактором воспалительных явлений выступают аутоиммунные реакции организма на приживление собственных тканей.
В единичных случаях наблюдаются следующие осложнения: инсульт, тромбоз, неправильное сращение костных тканей грудины, инфаркт, амнезия, келлоидная рубцовая ткань, болезни почек, постперфузионный синдром, болевые эффекты в месте проведения хирургии.
Риск возникновения осложнений увеличивается следующими факторами:
- курение;
- лишний вес;
- гиподинамия;
- высокое артериальное давление;
- заболевания почек;
- диабет;
- склонность организма к накоплению холестерина.
Отдельно следует сказать о рецидивах. В организме, склонном к накоплению холестерина, продолжается возникновение новых бляшек, создаются закупорки уже новых обходных сосудов (рестеноз), тогда делается стентирование этих сосудов – новой операции не требуется
Для исключения рецидивов важно соблюдать диету, ограничить в питании соль, жиры, сахар
Операция на брюшной части аорты
Аорто-бедренное шунтирование применяется при закупорке нижних отделов аорты в области бифуркации (раздвоения) или атеросклеротическом поражении подвздошных артерий. Наиболее часто хирургическое вмешательство проводят при синдроме Лериша, который характеризуется стойкой окклюзией указанных артерий с развитием нарушения кровотока по сосудам ног и возникновением гангрены. Каждый пятый больной с патологическим процессом подвергается ампутации конечности и теряет трудоспособность.
Аорто-бедренное шунтирование назначается в следующих случаях:
- закупорка подвздошных артерий при невозможности применения других методов лечения;
- нарушение проходимости брюшной части аорты, ведущее к хронической артериальной недостаточности ног;
- аневризма аорты в нижней части брюшного отдела.
Хирургическое вмешательство заключается в выделении участка аорты и подшивание шунта выше места поражения через боковой разрез в брюшной стенке (доступ по Робу). Такой подход выгодно отличается от лапаротомии (продольный срединный разрез брюшной стенки), так как не вызывает пересечение поясничных нервов и травмирование кишечника, что значительно облегчает период реабилитации. Второй конец трансплантата вшивают в бедренную артерию в области верхней части бедра.
Если поражена одна конечность, то проводят одностороннее оперативное вмешательство. Однако чаще в патологический процесс вовлекаются обе ноги, что вызывает необходимость применения методики бифуркационного шунтирования, которая заключается в проведении анастомозов к правой и левой бедренным артериям. В результате шунтирования аорты улучшаются трофические процессы в тканях нижних конечностей, нормализуется кровоток, восстанавливается двигательная активность и работоспособность. Больным удается избежать ампутации и вернуться к обычной жизни без значительных социальных и физических ограничений.
Перед операцией назначаются такие же виды обследования, как и при коронарном шунтировании. Кроме этого, проверяют проходимость и характер патологического процесса аорты, подвздошных и бедренных сосудов методом ангиографии и трехмерного ультразвукового сканирования. При обнаружении атеросклеротического поражения коронарных и церебральных артерий решают вопрос об улучшении кровотока в этих сосудистых бассейнах до хирургического вмешательства.