Пиелонефрит у детей: симптомы и лечение
Содержание:
Причины возникновения
Пиелонефрит – это инфекционное поражение почек, преимущественно бактериального генеза.
В детском возрасте среди всех заболеваний занимает лидирующие позиции – под номером два после болезней дыхательных путей. Специалисты даже выделили критические годы жизни, когда недуг встречается чаще всего:
- С младенчества до трех лет;
- 6-8 лет;
- С 14 до 18 лет.
Преимущественно заболевание развивается в первые пять лет жизни ребенка, причем девочки подвержены пиелонефриту больше из-за особенностей строения половых органов.
Почему пиелонефрит – «бич» современности именно у малышей? Все дело в физиологии: до пяти лет дети не могут полностью опорожняться. Как следствие возникает воспаление в мочеполовой  системе.
системе.
К причинам заболевания относят активизацию какого-либо микроба в организме: бактерии или вирусы, причем лидирующие позиции занимает кишечная палочка, в также аденовирус.
Факторы, способствующие развитию пиелонефрита у детей:
- Воспаление половых органов. При этом инфекция идет вверх, к почкам. Особенно актуально у девочек;
- Перенесенное ОРВИ с осложнениями в виде пневмонии, отита и прочего. Встречается у новорожденных;
- Нарушение опорожнения мочевого пузыря в результате частых инфекций, аномалий развития мочевыделительной системы или психологических причин у ребенка;
- Неправильная гигиена, особенно у девочек;
- Снижение иммунитета;
- Нарушение метаболизма.
Некоторые специалисты считают, что риск развития заболевания существует еще во время внутриутробного развития плода.
Если при беременности у будущей матери возникли проблемы и ребенок родился, например, раньше срока, то малыш рискует заработать хроническое воспаление почек, потому как последние еще не достаточно завершили свое развитие. В этом случае играет роль кислородное голодание при родах.
В Международной классификации болезней (МКБ-10) пиелонефриту присвоен код номер 11, но идет также деление на несколько видов в зависимости от диагноза. Например, первичный необструктивный будет стоять под номером 0, а вторичный обструктивный под цифрой 1.
Какой врач лечит воспаление почек?
При подозрении на пиелонефрит не стоит откладывать этот вопрос на завтра. Если тревожные симптомы появились вечером или ночью, то лучше вызвать скорую помощь, а не ждать до утра. Врач СМП проведет осмотр, даст рекомендации. В тяжелом случае предложит госпитализацию в стационар. Если все случилось днем, то идите на прием к участковому педиатру. Доктор проведет первичное обследование, назначит лечение, а при необходимости направит вас к узкому специалисту: нефрологу, детскому урологу, гинекологу (для девочек), андрологу (для мальчиков), неврологу.
Тактика лечения
В любом возрасте лечебные манипуляции при подозрении на инфекцию почек начинают до получения результатов лабораторных анализов. Выбор антибиотикотерапии базируется на степени тяжести состояния, возрасте.
Стандартом первой линии антибактериальных препаратов является Амоксициллин. Однако исследования последних лет показатели, что более высокую эффективность дают такие препараты, как Цефалоспорин, Сульфаметоксазол, Амоксиклав. Внутривенное лечение является более надежным при тяжелой форме заболевания, поскольку пероральные препараты могут не достигнуть нужной степени усвоения из-за рвоты.
Лечение новорожденных
Младенцам в возрасте менее одного месяца с инфекцией мочевыводящих путей назначается антибиотикотерапия только методом внутривенного введения. Это необходимо, поскольку груднички еще не способны принимать препараты через рот.
Лечение должно назначаться совместно с аминогликозидами, антибиотиками из группы β-лактамов.
При подозрении на пиелонефрит госпитализация младенцев, детей до двух лет обязательна.
Медикаментозный подход
Комплексный подход включает:
- терапия, направленная на дезинтоксикацию;
- препараты антибактериального ряда;
- спазмолитические средства;
- антигистаминные препараты;
- иммуностимулирующие лекарства;
- витаминные комплексы;
- сборы лекарственных трав.
Особенностью данной патологии является принадлежность к группе бактериально индуцированных заболеваний, поэтому лечение начинают антибиотиков (ампициллин, ампиокс, цефалоспорины, карбенициллин). Особенно важна такая тактика при возникновении интоксикации, дизурических проявлений Предварительно проводят посев урины для выявления антибактериальной чувствительности.

При неэффективности ранее применяемых антибиотиков используют аминогликозиды. Обладают нефротоксичностью, поэтому вводят их дважды в день в половине дозировки не более недели.
Антибиотики принимают до момента нивелирования признаков интоксикации, нормализации температуры. Сочетаться должны с пробиотиками (лактобактерин или бификол) для исключения риска развития дисбактериоза.
Физиопроцедуры
Направлений в рамках физиотерапии много, различаются по типу воздействия, фазе заболевания, когда их можно назначать. Процедуры в острую фазу предназначены для уменьшения болевого синдрома, восстановления мочеиспускания. Вне обострения – для восстановления паренхимы почки, активизации иммунитета.
Физиотерапия острого периода
УВЧ:
обладает противовоспалительным действием.
Электрофорез (можно в период ремиссии):
подготовки тканей током или ультразвуковыми волнами облегчает проникновение лекарственных препаратов и ускоряет доставку к центру боли.
Питьевые минеральные воды:
предназначено для усиления диуреза.

Миостимулирующие методы:
обладают противовоспалительным, анальгезирующим, диуретическим эффектами. Применяют при пузырно-мочеточниковом рефлюксе, слабости стенок мочеточников. На фоне проведения отмечается форсирование диуреза, который достигает максимальных значений к 5 процедуре. Далее – мочеиспускание нормализуется.
Физиопроцедуры, проводимые в подострый период заболевания, а также во время ремиссии.
СВЧ, ДМВ:
в основе метода — электромагнитное поле сверхвысокой частоты. В результате – купируется боль, улучшается питание тканей.
Ультразвуковая терапия:
обладает противовоспалительным, обезболивающим эффектами, повышает способность мышечных слоев верхних мочевых путей сокращаться, что приводит к усилению диуреза.
Парафинотерапия, озокеритотерапия:
сочетанное тепловое и лекарственное местное воздействие на поясничную зону.
Хлоридно-натриевые ванны:
минеральные ванны обладают тонизирующим эффектом на центральную нервную систему, усиливают почечное кровообращение.
https://youtube.com/watch?v=Umocifp9T1M
Физиотерапевтические методы применяют для купирования воспалительных процессов, улучшения диуреза, повышения защитных иммунных свойств организма.
Комаровский о болезни у грудных детей
При серьёзном подходе к лечению неосложнённый пиелонефрит очень хорошо поддаётся лечению даже в домашних условиях. Более того, домашнее лечение пиелонефрита намного приоритетнее стационарного. Диагноз ставится на основании результатов анализов крови и мочи: в крови обнаружится ускорение СОЭ, лейкоцитоз или даже анемия, а в моче будет белок, бактерии и аналогично повышенный уровень лейкоцитов, как и в крови.
Но крайне важно собрать мочу не наспех, а правильно. Во-первых, моча должна быть только утренняя
Во-вторых, ребёнка необходимо очень тщательно подмыть проточной водой, собрать мочу в идеально стерильную тару и доставить в лабораторию не позже, чем через 1,5 часа.
Заболевание лечится антибиотиками, и лечение должно быть продолжительным даже, если в течение первых же дней ушли все симптомы (это очень распространённая ситуация). Часть бактерий в мочевыводящих путях способна уцелеть, но, размножаясь дальше, появляются бактерии, уже устойчивые к антибиотику. И это основная проблема в лечении — пиелонефрит лечится легко, но долго.
После перенесенного пиелонефрита ребёнку необходим местный сильный иммунитет, чтобы первая простуда не спровоцировала рецидив. Для этого малышу необходимо дышать увлажнённым прохладным воздухом, много ходить босиком, много гулять и купаться в прохладной воде, вопреки популярному народному мнению.
Формы протекания болезни
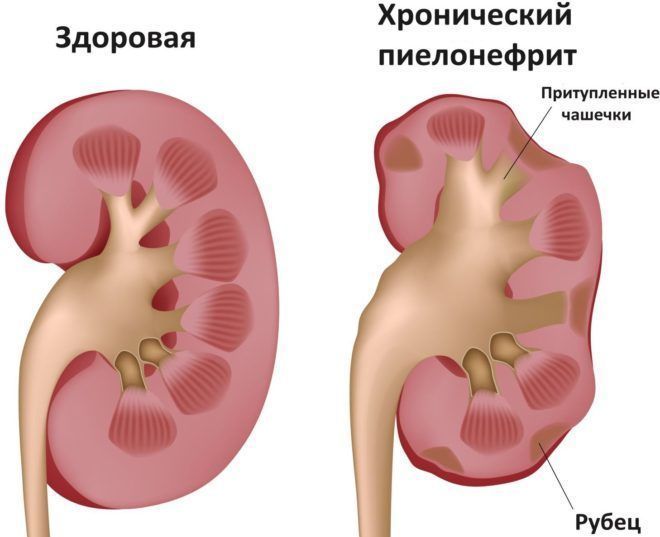
В медицинской практике различают две разновидности воспалительного процесса в почках, а именно – острую и хроническую форму протекания заболевания.

Хронический пиелонефрит, симптомы которого проявляются в течение 6 и более месяцев, носят рецидивирующий или латентный характер протекания болезни.
При рецидивирующей форме повышается температура
, нарушается мочеиспускание, появляется слабость. При латентной форме признаки вовсе отсутствуют.
Острый пиелонефрит, симптомы которого проявляются в острых болях и повышении температуры тела, определить легче, нежели хронический.
Острый пиелонефрит у детей, лечение которого характеризуется быстрым выздоровлением, проходит по истечении нескольких месяцев.
Помимо хронической и острой форм болезней, врачи-педиатры выделяют еще первичную степень заболевания и вторичную.
Первичная форма обусловлена началом воспалительного процесса именно в почках, а вторичная развивается в следствие иного рода заболеваний,
на первый взгляд, никак не связанных с работой почек.
Острый пиелонефрит: симптомы и признаки
Как уже говорилось ранее, причинами болезни зачастую являются инфекционно-воспалительные процессы, вирусы и бактерии, проникающие в почки.
Чтобы заболевание из острой формы не перешло в хроническую, родителям важно вовремя распознать симптомы острого пиелонефрита и как можно скорее обратиться за консультацией к специалисту в этой области. Отметим основные признаки острого пиелонефрита у детей, а именно, симптомы пиелонефрита у детей 2 года жизни и старше:
Отметим основные признаки острого пиелонефрита у детей, а именно, симптомы пиелонефрита у детей 2 года жизни и старше:
- Повышение температуры тела или озноб, когда градусник показывает выше 38 градусов.
- Интоксикация – тошнота, реже , потемнение в глазах, головокружения или обмороки, сонливость и отсутствие аппетита.
- Болевые ощущения. Дети в возрасте до 3 лет, которые еще не разбираются в симптоматике болей, могут жаловаться на боль по всему животу, реже – в области вокруг пупка. Подросток школьного возраста, способный различить боль, может ее чувствовать в поясничной области, а именно с одной стороны – внизу.
- Одним из симптомов пиелонефрита у детей, который встречается реже, является .
- Возможна небольшая отечность лица или конечностей, но только по утрам. Ярко выраженная отечность говорит об ином виде заболевания, так как данная болезнь не характерна сильными отеками.
- Цвет мочи (темнеет или мутнеет), в редких случаях усиливается ее запах.
Хроническая форма
Симптомы хронического пиелонефрита не так ярко выражены, как при остром протекании заболевания. В большинстве случаев они характеризуются утомляемостью, тошнотой и бледностью кожных покровов, поэтому в данном случае очень трудно поставить диагноз.
Рецидивирующий хронический вид заболевания проявляется в такой симптоматике:
- болевые ощущения в области спины или живота;
- нарушение в мочеиспускании;
- слабость;
- повышение температуры тела.
Для латентного вида это не характерно и, в основном, болезнь всегда проходит бессимптомно
Поэтому родителям важно следить за здоровьем своего чада и периодически проводить ему комплексное обследование
Выявить заболевание поможет только общий анализ мочи, который покажет характерные изменения содержания лейкоцитов и .
 Сафронов Д.Б., уролог, врач высшей категории, клиника «Мать и дитя», г. Пермь
Сафронов Д.Б., уролог, врач высшей категории, клиника «Мать и дитя», г. Пермь
Пиелонефрит является коварным и часто не имеет симптомов, поэтому так важно проводить профилактические осмотры. Несвоевременное лечение заболевания дает меньший эффект
Профилактика заболевания
Чтобы предотвратить развитие пиелонефрита у детей, родителям нужно соблюдать определенные меры профилактики, а именно: использовать одноразовые подгузники только во время прогулки и перед сном; следить за тем, чтобы ребенок регулярно опорожнял мочевой пузырь; ежедневно менять его нижнее белье.
Так же важно следить за его питанием: давать только очищенную воду, исключить газированные напитки, жирную, жареную, острую и соленую пищу. Лучше отказаться от крепких бульонов (рыбных и мясных)
Употреблять больше овощей и фруктов.
Таким образом, уделяя повышенное внимание своим детям, родители смогут избежать многих проблем с их здоровьем, а в случае возникновения каких-либо заболеваний — максимально быстро от них избавиться!
Причины детского пиелонефрита
В педиатрии развитие острого пиелонефрита обусловлено следующими факторами риска:
- Пузырно-мочеточниковый рефлюкс (ПМР). Может провоцировать заболевание, он зарегистрирован у 33% детей с острым пиелонефритом. Бывает разной степени сложности — от 1 до 5.
- Врождённые или приобретённые аномалии мочевыводящих путей, включая неправильное их развитие (дисплазию), недоразвитость (гипоплазию) и обструкцию (препятствие, закупорку). Увеличивают риск развития ИМП, ПМР и, как результат, пиелонефрита. Однако, даже при отсутствии нарушений мочеиспускательного тракта, цистит может привести к рефлюксу или ухудшить существующий, спровоцировав пиелонефрит.
- Неправильный гигиенический уход за девочками, при котором ребёнка подмывают не спереди назад (правильный вариант), а наоборот. В этом случае инфекция попадает из области заднего прохода в преддверие влагалища, вызывая вульвовагинит, а также в область наружного отверстия мочеиспускательного канала. В дальнейшем, используя разные механизмы, она оказывается в почке.
-
Задержка мочеиспускания или неполное опорожнение мочевого пузыря, например, при нейрогенном синдроме, обструкции или дисфункции мочевыделения. При этом увеличивается риск возникновения застоя в мочевыводящей системе и роста колоний бактерий.
- Запор иногда препятствует нормальному опорожнению мочевого пузыря, что приводит к застою и восходящей инфекции.
- Катетеризация увеличивает риск введения периуретральных бактерий в мочевой пузырь. Эта процедура, выполняемая часто, может привести к заселению органа микроорганизмами. Как следствие, возникает пиелонефрит, поскольку застой мочи позволяет любой инфекции беспрепятственно подниматься в находящиеся выше отделы мочевыделительного тракта.
- Наследственная предрасположенность в виде восприимчивости к пиелонефриту также существует. Она бывает выражена в генетическом факторе склонности к воспалению и почечному рубцеванию.
- Патологическое течение беременности у матери.
- Нарушение обменных процессов.
Лечение пиелонефрита у детей
При лечении пиелонефрита, ребенку с повышенной температурой назначают постельный режим. Если лихорадки нет, небольшое передвижение по палате вполне возможно. Дети соблюдают общий режим: прогулки на свежем воздухе на территории стационара. Ребенку назначают диету по Певзнеру и лечение с помощью антибиотиков. Каждые 3-4 недели препараты антибактериальной терапии сменяются на другие даже после выписки из больницы.
После проведения основного лечения и ликвидации воспаления, ребенку следует продолжать курс и принимать уроантисептики, диуретики, антиоксиданты, спазмолитики при болевых синдромах, иммунокорректоры, НВПС (нестероидные противовоспалительные препараты), антигистаминные препараты. Длительность лечения зависит от множества факторов, но в среднем терапия продолжается от одного до трех месяцев.
Антибиотики
При пиелонефрите основным лечением является прием антибиотиков. Цефалоспорины состоят из 7-амилоцефалоспориновой кислоты. К современным препаратам относят Цефанорм, Ладеф, Цефепим, Цефомакс, Цепим, которые выпускаются в виде раствора для уколов. Высокая эффективность у препаратов антибиотиков-карбапенем: Дженем, Меропенем, Дорипрекс, Инвазин. Антибактериальное действие помогает уничтожить большинство микроорганизмов. Лечение данного заболевания антибиотиками также включает аминогликозиды: гентамицин, амикацин.
Диета для почек
Большое значение при лечении пиелонефрита у ребенка придается диете. Ее суть заключается в большом потреблении молочно-растительной пищи. Молочные продукты нормализуют мочеотделение, содержат кальций, белок, фосфор. Кефир и ряженка способствуют улучшению микрофлоры кишечника, состав которой ухудшается после приема агрессивных медикаментов. Яйца и творог содержат важные для организма аминокислоты. Через неделю вводятся мясо и рыба, но только в вареном или тушеном виде.
Консервированные продукты, лук, чеснок, сельдерей, цветная капуста, шпинат, мясные бульоны, копчености, соленья, хрен, пряности, какао, горчица, острая, жаренная, жирная пища исключены. В этих продуктах находится большое количество экскретируемых солей, за употреблением которых необходим контроль. Рекомендуется обильное питье воды (в 1,5 раза больше суточной потребности), компотов, слабощелочной минеральной воды, соков, морсов.
Что делать с пиелонефритом

Источник фото:
Конечно же, лечить, и, к сожалению, антибиотиками. Других вариантов нет. Зачастую малышей госпитализируют для лечения пиелонефрита у детей в условиях стационара. Врач может назначить следующие препараты:
- Амоксициллин/клавупанат;
- Ампициллин/сульбактам;
- Цефалоспорины II-IVпоколения;
- Ампициллин;
- Ко-тримоксазол.
Минимальный курс лечения антибиотиком составит 7 дней, далее врачи изучают результаты анализов ребенка. Уколы могут продлить до 14 дней. Стратегию лечения должен выбирать только квалифицированный специалист. Самолечение здесь недопустимо.
Также на протяжении всего лечения и в течение нескольких недель после выздоровления по назначению врача маленький пациент принимает канефрон, фурагин или фурамаг. Эти лекарства помогут избежать рецидива заболевания. Родителям также порекомендуют обеспечить малыша обильным питьем, тщательно следить за его гигиеной и не давать переохлаждаться.
Состояние ребенка становится заметно лучше уже в течение суток после первого приема антибиотиков. Температура спадает, уходят болезненные ощущения и дискомфорт. На анализах лечение отражается примерно на третьи сутки, так что об успехах мер врачи могут судить на четвертый-пятый день после начала лечения.
В течение полугода после болезни ребенку необходимо наблюдаться у специалиста-нефролога, сдавать мочу каждые две недели и соблюдать прописанный врачом питьевой режим. Через год после обострения врачи направляют ребенка на анализ мочи один раз в три месяца. Диета во время ремиссии требует исключить из рациона малыша все пряности, консервированные и маринованные продукты, а также колбасы и сосиски. Перенесший болезнь почек ребенок освобождается от занятий физкультурой в основной группе на целый год, переводится в группу ЛФК. Спустя полгода после обострения, если есть такая возможность, лучше организовать лечение крохи в санатории.
Также родителям ребенка, переболевшего этим заболеванием, рекомендуют сдавать анализ мочи ребенка при каждом подозрении на недомогание чада. Пиелонефритом чаще всего болеют только один, максимум два раза в жизни, но не исключено, что почки могут стать слабым местом малыша.