Пиелонефрит у грудничка и его лечение
Содержание:
- Диагностика острого пиелонефрита у детей
- Причины возникновения
- Пути распространения инфекции
- К какому врачу обратиться
- Особенности возникновения пиелонефрита у детей
- Осложнения
- Особенности проведения диагностики болезни
- Симптомы пиелонефрита у детей
- Причины пиелонефрита
- Проявление симптомов
- Формы и симптомы пиелонефрита
- Как лечат острый пиелонефрит
- Лечение и профилактика
- Пиелонефрит у грудничков: симптомы, причины, диагностика и лечение заболевания у детей до года
Диагностика острого пиелонефрита у детей
Для подтверждения диагноза врач должен оценить результаты анализов крови и мочи, инструментальных исследований и тщательно осмотреть больного. Только после этого может быть назначено адекватное лечение.
Необходимые анализы
К обязательным лабораторным исследованиям относятся:
- общий анализ крови и мочи;
- количественный анализ мочи с исследованием осадка (по Нечипоренко, Аддис-Каковскому);
- биохимическое исследование крови на наличие белка, мочевины, фибриногена и мочи на количество белка, оксалатов, уратов и т. д.;
- бактериальный посев мочи с выявлением степени бактериурии (числа бактерий на 1 мл мочи);
- антибиотикограмма — выявление чувствительности флоры мочи к антибактериальным препаратам.
Диагностика включает обязательный анализ мочи
Дополнительно могут потребоваться анализы на иммунный статус (кровь на иммуноглобулин А) и сдача мочи на вирусы и грибы.
Инструментальные исследования
Инструментальные урологические исследования показывают внешние и внутренние изменения в почках, оценивают их функциональные способности. Их проводят не в острый период, а уже после осуществлённого антибактериального лечения. Таким образом, когда процесс воспаления стихает, диагноз уточняют при помощи таких методов:
- Радиоизотопное исследование. Выявляет очаги склероза в почках после перенесённого заболевания. Больному внутривенно вводят радиоизотопные препараты и при помощи специального устройства контролируют их содержание в органе. Длится процедура около получаса. Несмотря на ничтожно малую дозу облучения (меньшую, чем при обычном рентгене), такое обследование не рекомендовано детям до года.
- Ультразвуковое исследование (УЗИ) органов мочевой системы. Заключается в осмотре очертаний, формы, общих изменений структур мочевыводящих путей.
- Рентген с контрастным веществом. Метод определяет, нет ли врождённых аномалий развития. В зависимости от того, доходит контрастное вещество до почки или нет, делают оценку наличия пузырно-мочеточникового рефлюкса (обратного заброса мочи).
- Компьютерная томография. Позволяет получить трёхмерное изображение почки в различных срезах.
- Функциональные исследования. С их помощью определяется скорость мочеиспускания, чувствительность стенок пузыря к его наполнению и т. д.
Внешний осмотр больного
Физикальный осмотр включает оценку цвета и состояния кожных покровов (бледность, мраморность), наличия или отсутствия отёчности. Нефролог проводит тест на симптом Пастернацкого: кладёт одну ладонь на область почки, а ребром второй кисти постукивает по тыльной поверхности первой. Если ребёнок ощутит боль и дискомфорт, то это означает присутствие воспаления. Кратковременное увеличение эритроцитов в моче после проведения теста дополнительно подтвердит наличие заболевания.
Положительный симптом Пастернацкого указывает на воспаление в почке
Таким образом, диагностика острого пиелонефрита у детей базируется на сочетании нескольких признаков:
- Проявления интоксикации.
- Боль в пояснице и при мочеиспускании.
- Изменения состава мочи: лейкоцитурия с преобладанием нейтрофилов, бактериурия (в концентрации более 100 тыс. на 1 мл мочи), белок в моче.
- Функциональные почечные аномалии.
- Асимметрия и деформация чашечно-лоханочной системы, врождённое расширение лоханки (пиелоэктазия).
Пиелонефрит необходимо разграничить (дифференцировать) с такими заболеваниями мочеполовой системы, как:
- цистит;
- гломерулонефрит;
- интерстициальный нефрит;
- туберкулёз почки.
Нередко в детской практике пиелонефрит маскируется под «острый живот», кишечные и респираторные инфекции. Отличительной чертой пиелонефрита от сходных патологий часто называют ассиметричность поражения, то есть воспалительный процесс охватывает только одну почку либо неравномерно распространён в обеих.
Причины возникновения
К развитию повреждения почек могут приводить самые различные причинные факторы. Они могут действовать изолированно или одновременно. Постоянное воздействие причинных факторов способствует формированию стойких и хронических форм заболевания. К появлению у ребенка пиелонефрита приводят следующие причины:
Бактериальные инфекции. Являются лидерами в структуре заболеваемости пиелонефритом. Обычно виновниками заболевания становятся: различные формы стрептококков, стафилококки, токсоплазмы, хламидии, уреаплазмы и представители анаэробной флоры. Они быстро проникают в почки через системный кровоток и вызывают в них сильнейшее воспаление. Клинические формы заболевания, вызванные бактериальной флорой, обычно протекают достаточно тяжело с выраженными симптомами интоксикации.


- Вирусные инфекции. Приводят к развитию пиелонефрита заметно реже, чем бактериальные. Вызвать повреждение почек могут аденовирусы, ECHO – вирусы, а также вирусы Коксаки. Пик заболеваемости вирусными пиелонефритами обычно приходится на возраст 2-3 года. Протекают данные заболевания с повышением температуры тела и нарушением мочевыведения.
- Различные анатомические дефекты. Наличие врожденных патологий почек приводит к скоплению мочи в чашечно-лоханочной системе и ее выраженному растяжению. В конечном итоге это способствует развитию . Обычно такие врожденные формы заболевания выявляются у малышей до года. В некоторых случаях для устранения причины требуется проведение хирургической операции.
- Частые простудные заболевания. Если малыш болеет респираторными болезнями до четырех раз в течение года, то он входит в зону риска по развитию хронического пиелонефрита. Во время любого респираторного заболевания детский организм сильно ослабляется, и заметно снижается иммунитет. Это приводит к распространению инфекции по всему организму и вовлечению в воспалительный процесс почек с развитием хронического пиелонефрита.

- Травматические повреждения. Удары в область поясницы могут приводить к повреждению почечной ткани, что в конечном итоге способствует развитию хронического неспецифического пиелонефрита. Падения на спину с высоты и различные автомобильные катастрофы также могут быть причинами развития хронических заболеваний почек.
- Сильное переохлаждение. Воздействие холодной температуры отрицательно действует на весь детский организм, включая почки. Холод вызывает выраженный спазм сосудов, питающих почечную ткань. Через некоторое время это приводит к развитию воспаления в лоханках, что является первым признаком развития в будущем пиелонефрита.
- Дисбактериоз. Дисбактериоз – функциональное нарушение работы кишечника. Часто он развивается после перенесенных ребенком инфекционных заболеваний. Нарушенная работа кишечника способствует накоплению токсичных продуктов обмена, что приводит к дисбалансу в работе почек.
- Гинекологические заболевания (у девочек). Особенность строения женской мочевыводящей и репродуктивной системы обуславливает более легкий способ инфицирования. Малышки, имеющие заболевания половых органов, по статистике, заболевают хроническим пиелонефритом в три раза чаще.


Пути распространения инфекции
Острое инфекционное поражение почечных тканей вызывают бактерии, вирусы, грибы и простейшие микроорганизмы. При хроническом течении пиелонефрита часто одновременно обнаруживаются несколько возбудителей патологического процесса.
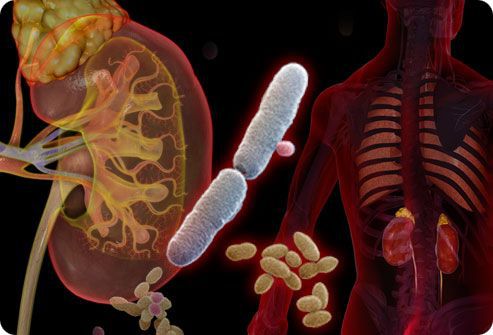
Основными возбудителями пиелонефрита у детей считаются такие микроорганизмы: Staphylococcus aureus (золотистый стафилококк), Escherichia coli (кишечная палочка), Proteus (протеи), Adenovirus (аденовирусы), Coxsackievirus (энтеровирусы)
Болезнетворные микробы попадают в почки несколькими способами:
- Гематогенным – из очагов инфекции, находящихся в других органах. Этот способ распространения наибольшее значение имеет у младенцев – у них воспалительный процесс в почках развивается после перенесенных инфекционных заболеваний органов, далеко расположенных от почек (к примеру, после отита, пневмонии). По циркулирующей крови патогенные микроорганизмы распространяются по детскому организму и при таких тяжелых инфекционных поражениях, как сепсис, бактериальный эндокардит.
- Лимфогенным – связанным с проникновением патогенных микроорганизмов через общую лимфатическую систему кишечника и мочевыводящих органов. При нормальном оттоке лимфы к кишечнику от почек инфицирование невозможно. Однако нарушение свойств слизистых покровов кишечника и застой лимфы, которые наблюдаются при частых запорах или поносах, дисбактериозе, кишечных инфекциях, провоцирует попадание кишечной микрофлоры в почки.
- Восходящим – наиболее частый путь распространения инфекционного процесса у детей старше 6 месяцев. От анального отверстия, половых органов, мочеиспускательного канала и мочевого пузыря болезнетворные бактерии поднимаются к почкам.
К какому врачу обратиться
При остром пиелонефрите обычно начинает обследование и лечение педиатр, а затем назначается консультация нефролога. Детей с хроническим пиелонефритом наблюдает нефролог, дополнительно может быть назначена консультация инфекциониста (в неясных диагностических случаях, подозрении на туберкулез и так далее). Учитывая предрасполагающие факторы и пути попадания инфекции в почки, полезно будет проконсультироваться с профильным специалистом — кардиологом, гастроэнтерологом, пульмонологом, неврологом, урологом, эндокринологом, ЛОР-врачом, иммунологом. Лечение очагов инфекции в организме поможет избавиться и от хронического пиелонефрита.
Особенности возникновения пиелонефрита у детей
Почки начинают развиваться в организме плода ещё в начале беременности. На всем протяжении сорока недель нахождения в утробе эти структуры из совокупности одинаковых клеток приобретают характерные анатомические черты. Формируются сосудистые клубочки, трубчатые канальцы, чашки и лоханки. Первые отфильтровывают из крови жидкую её часть, вторые отбирают из неё все необходимое, третьи выводят шлаки и токсины из организма.
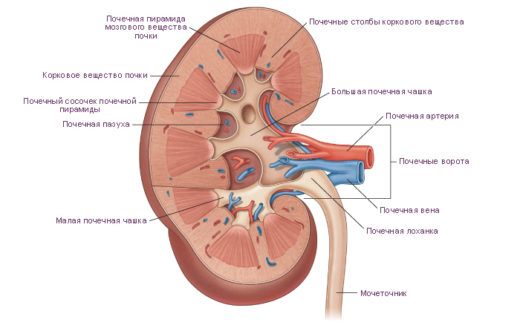
Пиелонефрит — воспаление чашек и лоханок почки
Пиелонефрит — воспалительные процесс, происходящий в самом начале мочевыводящей системы — чашках и лоханках. Как правило, непосредственная причина кроется в проникновении в эти структуры болезнетворных микробов. Последние не берутся из ниоткуда и не передаются от другого человека. Микробы в большинстве случаев являются частью собственной микрофлоры ребёнка, живущей на поверхности кожи и в просвете кишечника. Эти бактерии находятся под контролем иммунной системы. Кроме того, они постоянно учат главного защитника организма от инфекций распознавать своих и чужих.
Хронические очаги воспаления тоже могут стать источниками бактерий. Чаще всего они располагаются в полости рта, носа и глотки. Инфекция может долго существовать в нёбных и глоточных миндалинах, придаточных пазухах, кариозных зубах.
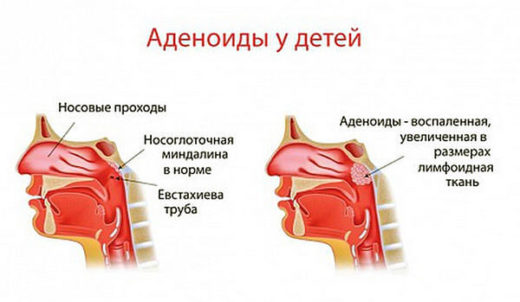
Увеличение глоточных миндалин — частая проблема у детей
Пиелонефрит чаще всего не возникает на ровном месте. Развитию процесса благоприятствует ряд факторов:
- внутриутробные инфекции;
- отклонения анатомии почек от нормы;
-
движение мочи в обратную сторону — из мочеточников в почку (рефлюкс);
- недержание мочи.
Первый эпизод внедрения инфекции в лоханку и чашки приводит к развитию выраженного ответа со стороны организма ребёнка. Однако детский иммунитет ещё не способен полностью справиться с инфекцией. В этом случае пиелонефрит становится хронической болезнью.
Осложнения
В первый месяц у грудничка размер почки составляет около 5 см, к году она достигает 6 см. Бактерии очень быстро полностью поражают маленький орган. Поэтому пиелонефрит активно прогрессирует, повышая риск возникновения осложнений.
Последствия воспаления почек:
- Переход острой формы заболевания в хроническую, избавится от которой трудно.
- Гидронефроз. Вследствие затрудненного оттока мочи растет нагрузка на чашечно-лоханочную систему, что приводит к атрофии почечной паренхимы.
- Артериальная гипертензия. Увеличивается работа на сердце, повышается черепно-мозговое давление.
- Некроз канальцевой системы.
- Сепсис.
- Формирование апостематозного нефрита (множественных абсцессов почки).
Для профилактики осложнений необходимо при любом повышении температуры тела обращаться к педиатру.
Особенности проведения диагностики болезни
При обнаружении первых симптомов опасной болезни следует немедленно обратиться за помощью к педиатру. В зависимости от возраста дальнейшее лечение может производить уролог или другой узкопрофильный специалист. Он сможет провести первичный осмотр и назначить сдачу других необходимых анализов. На первом этапе в обязательном порядке сдается моча. На основании полученных результатов назначается УЗИ или биохимический анализ крови. При необходимости также потребуется выполнить посев мочи на флору.
При сдаче всех анализов важно придерживаться ряда основных правил. Только в таком случае удастся получить полностью достоверный результат:
- Ребенок не должен пить минеральную воду.
- Анализы собираются в специальную баночку, которую можно приобрести в аптеке.
- Максимальной информативностью обладает утренняя порция мочи. Перед ее сбором ребенка следует подмыть в обязательном порядке.
- Лучше всего на анализ сдать среднюю порцию.
Детально изучить мочу позволяет специальный анализ по методу Нечипоренко и Зимницкого. Для этого потребуется собирать образцы в течение 24 часов. При этом заполнить следует 8 специальных баночек.
Результаты вносятся в специальный бланк, который расшифровывается врачом-педиатром.
- При нормальном состоянии у мочи прозрачный цвет.
- Ее плотность находится в диапазоне 1020.
- В образце не должно быть белка.
- Если в моче присутствуют бактерии и грибы, то на бланке их наличие отмечается знаком +.
- В образце могут содержаться лейкоциты в небольшом количестве: у девочек – 0-7, у мальчиков – 0-5.
- Недопустимо наличие эритроцитов.
- Если у маленького пациента заболевание почек находится в тяжелой стадии течения, то в моче будут присутствовать цилиндры.
Любое из перечисленных отклонений говорит о наличии воспаления в почках.
Симптомы пиелонефрита у детей
Проявления пиелонефрита у детей, симптомы которого они зачастую сами не могут описать, достаточно сильно разнятся. Все зависит от характера и скорости течения патологии, ее тяжести, возраста пациента, параллельно развивающихся заболеваний и пр.
И все-таки врачам удалось выделить самые основные признаки пиелонефрита у детей:
- Увеличение температуры тела. Это один из самых явных симптомов, поскольку он возникает быстро и без какой-либо видимой причины. Этот признак крайне опасен, поскольку подъем температуры нередко происходит до 38 °C, а иногда даже и выше. Часто он сопровождается выраженной лихорадкой.
- По причине интоксикации ребенок становится вялым, сонливым, у него наблюдается пропажа аппетита, возникает тошнота и рвотные позывы. Кожа бледнеет, приобретает серый оттенок, под глазами проступают синие круги. Чаще всего проявления интоксикации сильнее у младенцев, нежели у детей постарше.
- У ребенка возникают боли в пояснице или животе. Дети в возрасте 4–5 лет жалуются на болевые ощущения по всей области живота, а более взрослые пациенты обычно отмечают у себя дискомфорт в районе поясницы или сбоку внизу туловища. Боль является неострой, тянущей, она усиливается при движении и ослабевает, если область тела около нее согреть.
- Иногда могут возникать трудности с процессом мочеиспускания, но это непостоянный симптом и проявляется он не у всех больных. У ребенка может наблюдаться недержание, чрезмерно частое или, наоборот, редкое мочеиспускание, порой этот процесс сопровождается болевым синдромом.
- На лице ребенка может наблюдаться небольшая отечность.
- Моча больного пиелонефритом обычно меняет свой оттенок, неестественно мутнеет, приобретает странный запах.
Симптомы у младенцев
Новорожденные и совсем маленькие дети не могут описать характер своего недомогания. Но при пиелонефрите у них может наблюдаться ряд симптомов, заметных и без их явных жалоб:
- Подъем температуры тела до 40 °C. Иногда на этом фоне могут возникать фебрильные судороги.
- Частое срыгивание и рвота.
- Отказ от груди или смеси, вялое сосание.
- Кожа младенца становится бледной, синеет кожа на губах, вокруг рта и над верхней губой.
- При пиелонефрите наблюдается неестественное для детей такого возраста похудение.
- Организм обезвоживается. Кожа пересыхает, становится дряблой.
Дети такого возраста не могут внятно жаловаться на болевые ощущения, но они, скорее всего, будут. Чрезмерное беспокойство грудничка и его постоянный плач — это своего рода предупреждение о возникновении сильной боли. Около половины детей данного возраста испытывают проблемы при мочеиспускании. О них может свидетельствовать беспокойство, покраснение лица или долгое кряхтение ребенка перед тем, как он начнет писать. Часто из-за пиелонефрита у малыша может возникнуть диарея. Этот симптом затрудняет обследование и нередко сбивает врачей с толку, поскольку возникает симптоматика, присущая обычной кишечной инфекции.
Причины пиелонефрита
 Кишечная палочка — основной возбудитель пиелонефрита у детей.
Кишечная палочка — основной возбудитель пиелонефрита у детей.
Инфекционное воспаление в почках вызывают микроорганизмы: бактерии, вирусы, простейшие или грибы. Основной возбудитель пиелонефрита у детей – кишечная палочка, далее идут протей и золотистый стафилококк, вирусы (аденовирус, вирусы гриппа, Коксаки). При хроническом пиелонефрите нередко обнаруживаются микробные ассоциации (несколько возбудителей одновременно).
В почки микроорганизмы могут попадать несколькими путями:
- Гематогенный путь: по крови из очагов инфекции в других органах (легких, костях и т.д.). Этот путь распространения возбудителя имеет наибольшее значение у новорожденных и грудничков: у них пиелонефрит может развиваться после перенесенной пневмонии, отита и других инфекций, в том числе в органах, расположенных анатомически далеко от почек. У детей старшего возраста гематогенное распространение возбудителя возможно при тяжелых инфекциях (бактериальный эндокардит, сепсис).
- Лимфогенный путь связан с попаданием возбудителя в почки через общую систему лимфообращения между органами мочевыделительной системы и кишечником. В норме лимфа оттекает от почек к кишечнику, и инфицирования не наблюдается. Но при нарушении свойств слизистой кишечника, застое лимфы (например, в случае хронических запоров, при диарее, кишечных инфекциях, дисбактериозе) возможно инфицирование почек кишечной микрофлорой.
- Восходящий путь – от половых органов, ануса, уретры или мочевого пузыря микроорганизмы «поднимаются» к почкам. Это наиболее распространенный путь инфицирования у детей старше года, особенно у девочек.
Проявление симптомов
Симптоматика пиелонефрита у детей характерна для многих почечных патологий, поэтому для диагностирования используются лабораторные методы.
При остром пиелонефрите наблюдаются:
- подъем температуры выше 38°;
- боли в области поясницы;
- признаки интоксикации – тошнота, головная боль, головокружения, апатия и сонливость;
- изменение цвета мочи – помутнение, потемнение, резкий запах;
- недержание мочи и другие проблемы с мочеиспусканием бывают только у немногих детей;
- несильные отеки только по утрам.
Выраженность симптомов зависит от объема воспалительного процесса и тяжести заболевания.
Признаки у грудничка до года
Трудность постановки такого диагноза как пиелонефрит у детей до года определяется тем, что малыши не может сказать о боли и неудобстве.
Поэтому проблемы с почками родители часто принимают за пищевые расстройства.
Признаки пиелонефрита у малышей первого года жизни:
- высокая температура 38-40°;
- расстройства стула, диарея;
- частые срыгивания, отказ от еды, как следствие, потеря веса;
- кожа бледно-серая, сухая.
Подобные симптомы характерны и для проблем с желудочно-кишечным трактом. Внимательных родителей обеспокоит кряхтение и напряжение малыша перед мочеиспусканием и вовремя его.
Он как будто подготавливается к неприятной процедуре, которая раньше проходила для него незаметно.
Поставить правильный диагноз возможно только по результатам лабораторных анализов.
Дети старшего возраста и подростки
Дети, вышедшие из младенческого возраста, уже могут пожаловаться на боль. У них не наблюдается очень высокой температуры, как у грудничков.
Дети 2-4-х лет местом болезненных ощущений показывают область около пупка или весь живот, они еще не могут точно определить место локализации.
Чем старше ребенок, тем конкретнее он определяет свои ощущения. Боль локализуется в пояснице, чаще с одной стороны, в боку, внизу живота. Характерной чертой является стихание болезненных ощущений при согревании.
Хроническое течение
При рецидивирующем ПН в период обострений наблюдаются те же признаки, что и при остром пиелонефрите. В целом хроническое течение заболевания приводит к быстрой утомляемости, плохому росту и развитию.
В период ремиссии отсутствуют не только симптомы, но и изменения в анализах, поэтому родителям нужно соблюдать осторожность, и поддерживать диету у малыша и режим жизни. Повышение температуры тела при отсутствии признаков простудных заболеваний (боль в горле, насморк и заложенность носа) могут свидетельствовать о развитии пиелонефрита и требуют обращения к врачу
Повышение температуры тела при отсутствии признаков простудных заболеваний (боль в горле, насморк и заложенность носа) могут свидетельствовать о развитии пиелонефрита и требуют обращения к врачу.
Стадии болезни
В течении заболевания выделяют следующие этапы – стадии:
- Острый пиелонефрит – активная фаза, стихание, ремиссия.
- Хроническая форма – обострение, частичная ремиссия (симптомов нет, процесс воспаления завершился, анализ мочи с изменениями), полная ремиссия (анализы в норме).
В острой стадии или в период обострения функции почек могут сохраняться полностью, иногда наблюдаются нарушения фильтрации мочи.
В более тяжелых случаях развивается острая или хроническая почечная недостаточность (ОПН, ХПН).
Формы и симптомы пиелонефрита
По течению заболевания пиелонефрит подразделяется на:
Острый пиелонефрит имеет две формы: первичный и вторичный.
Как самостоятельное заболевание протекает первичный, а вторичный пиелонефрит у ребенка появляется на фоне различных болезней мочевых путей (аномалии мочеточников, камни в почках).
Острый пиелонефрит у детей протекает с высокой температурой 39-40°С. Характерны боли в пояснице, животе, суставах. Выражен потрясающий озноб. При острой форме болезнь протекает с выраженной интоксикацией. Беспокоит слабость, характерная поза ребенка – вынужденное сгибание и приведение конечности к животу на стороне больной почки.
Очень тяжело протекает обструктивный пиелонефрит, который сопровождается гибелью клеток органа. Возникает состояние шока с падением давления, отсутствием мочи, вплоть до развития острой почечной недостаточности. Для детей старшего возраста характерно протекание острого пиелонефрита под «маской» аппендицита или гриппа.
Для картины хронического пиелонефрита для детей характерны те же симптомы, но они менее выражены. Ребенок жалуется на утомляемость, частое мочеиспускание, которое может сочетаться с анемией или артериальной гипертензией. В отличие от острого, детский хронический пиелонефрит опасен структурной перестройкой чашечно-лоханочной системы почек.
Как лечат острый пиелонефрит
Лечение острого пиелонефрита у детей проводят в стационаре, причем, желательно сразу размещать поступивших пациентов в урологию или нефрологию. В условиях стационара врачи точно подберут, чем лечить патологию, будут контролировать динамику анализов, проводить исследование. Родители не могут самостоятельно решать, как лечить пиелонефрит у детей, поскольку это серьезная патология, требующая медицинского наблюдения. К примеру, любимая многими фитотерапия может быть только дополнительной помощью к основному лечению, надеяться исключительно на компрессы и травяные чаи нельзя.
При первом подозрении на пиелонефрит у детей симптомы лечение нужно доверить опытному урологу, нефрологу. Ребенку показан постельный режим, если нет температуры и резких болей – можно ходить в палате, далее по мере улучшения состояния прогулки продлеваются, расстояние увеличивается вплоть до территории у больницы.
Когда выявлен пиелонефрит у детей лечение обязательно основывается на лечебной диете. В рационе преобладают растительно-белковые продукты, корректирующие нарушение обмена веществ и не перегружающие почки. Исключаются пряности, копчености, острые и жирные блюда. Ребенку показана диета №5 по Певзнеру, количество соли можно не ограничивать, а вот жидкости пить малыш должен на 50% больше, чем рекомендовано по возрасту. Если же острый пиелонефрит сопровождается обструктивным явлением и функции почек нарушены, то потребление воды и соли ограничивают.
Антибиотики назначают в 2 этапа. Изначально, пока будет готов результат мочи на стерильность, врач выписывает антибактериальные препараты наугад, подбирая те из них, которые проявляют активность в отношении возбудителей, чаще провоцирующих инфекционные болезни мочевыделительной системы. Это могут быть цефалоспорины последних поколений, защищенные пенициллины. Как только будет получен анализ мочи на выявление возбудителя и его чувствительности, можно скорректировать терапию по необходимости. Курс лечения длится 4 недели, причем, каждую неделю антибиотик заменяется другим, чтобы микроорганизмы не привыкли. Для обеззараживания мочеточников назначают уроантисептики на 2 недели. Помимо перечисленных лекарств, могут назначаться обезболивающие и жаропонижающие средства, антиоксиданты, НПВС. В стационаре лечение пиелонефрита у детей длится 4 недели, затем следует выписка и профилактика пиелонефрита у детей.
Дальнейшие 5 лет ребёнок остается на учете, после чего может быть снят, если за это время не было рецидивов пиелонефрита и не принимались антибиотики, уросептики от воспаления мочеполовых путей.
Лечение и профилактика
Лечение пиелонефрита у детей до года осложнятся тем, что в этом возрасте большинство препаратов противопоказано для использования. Поэтому врачи стараются выбирать самые безопасные лекарственные средства.
В первую очередь начинают проводить антибактериальную терапию. Чаще всего грудничкам назначают антибиотики пенициллиновой и цефалоспориновой группы. Длительность лечения антибактериальными препаратами – от 10 до 14 дней в зависимости от тяжести заболевания. Самые часто применяемые для грудничков препараты: Амоксиклав, Ампициллин, Цефиксим, Цефотаксим, Цефипим, Меропенем.
Одновременно с антибиотиками необходим прием лекарств с бифидобактериями: Линекс, Нормобакт, Буфидумбактерин, Бифиформ. А для поддержания иммунитета могут назначаться иммуномодуляторы — Виферон или Генферон.
Кроме антибиотиков, врач может принять решение о назначении уросептиков, но только если симптомы ярко выражены или ребенок находиться в тяжелом состоянии. К уросептикам относятся: Фурагин, Фурамаг, Неграм. Эти же препараты могут использоваться для профилактики рецидивов. После лечения грудничку могут назначить капли Канефрон, чтобы избежать повторного заболевания.
После пиелонефрита ребенку необходимо проходить осмотры нефрологом с определенной частотой:
- В течение полугода после выписки осмотр проводится 1 раз в месяц.
- Первый три года после выздоровления – раз в 3 месяца.
- Если возникло обострение 1 раз каждые 10 дней.
- Раз в 6 месяцев назначают УЗИ, для контроля состояния почек.
Ребенка снимают с диспансерного учета после 5-летнего периода без обострений пиелонефрита, для этого необходимо пройти полное обследование организма и убедиться, что болезнь полностью отступила.
Снизить риск развития пиелонефрита у ребенка грудного возраста, помогут простые советы, которых должны придерживаться родители:
- Своевременно заниматься лечением очагов инфекций у грудничка.
- Соблюдать гигиену, правильно подмывать ребенка.
- Не держать малыша в грязном подгузнике, а летом стараться меньше им пользоваться.
- При планировании или во время беременности пролечить инфекционные заболевания.
Пиелонефрит у грудничков: симптомы, причины, диагностика и лечение заболевания у детей до года
Это заболевание, которое носит воспалительный характер, его возбудителем являются инфекционные микроорганизмы. Дети грудного возраста очень подвержены развитию этой патологии.
Стоит отметить, что у девочек пиелонефрит встречается гораздо чаще, чем у мальчиков. Он проявляется в возрасте 5-6 месяцев, когда ребенок помимо грудного молока употребляет различные прикормы.
При пиелонефрите происходит поражение лоханки, чашечек почки и мочеиспускательного канала.
При наличии постоянных инфекционных процессов в организме грудничка (тонзиллит, вирусные заболевания и др.) риск развития нарушений в работе почек значительно повышается.
Врачи отмечают следующую тенденцию: чем чаще ребенок болеет инфекционными заболеваниями, тем чаще у него происходят проблемы с мочевыделительной системой.
Пути распространения инфекции
К возбудителям пиелонефрита относятся бактерии, вирусы, грибы и простейшие.
Микроорганизмы поступают в почки разными способами:
- Гематогенным. Инфекция из отдаленного очага воспаления через кровь попадает в нефроны.
- Лимфогенным. Распространенный вид переноса возбудителей при энтеритах. Дисбактериоз и поражения слизистых кишечника провоцируют выход бактерий в лимфу.
- Восходящим. Встречается у детей старше полугода. Инфекция из внешней среды заносится в мочеиспускательный канал и распространяется по вышележащим органам выделительной системы.
Причины возникновения у новорожденного
Как говорилось выше, пиелонефрит появляется из-за наличия в организме малыша патогенных микроорганизмов. Это могут быть различные бактерии, вирусные или грибковые организмы.
Самым частым возбудителем считается бактерия рода E.coli, на втором месте S.aurelis и различные вирусные формы. Различают острую и хроническую форму заболевания.
Во втором случае в организме грудничка может присутствовать сразу несколько патогенных микроорганизмов.
Важно отметить, что инфекция начинает свой путь с мочевыводящих путей, по которым и попадает в почки. Среди основных факторов, которые провоцируют развитие пиелонефрита у новорожденных детей до года, считаются:
- воспаление легких;
- нарушение микрофлоры кишечника;
- ангина;
- гнойные образования на коже;
- несоблюдение правил личной гигиены, нерегулярное мытье ребенка;
- врожденные патологии органов мочевыделительной системы;
- наличие пузырно-мочеточного рефлюкса;
- рождение раньше положенного срока;
- переизбыток витамина Д в организме ребенка;
- инфекции половых органов;
- наличие глистов;
- частые переохлаждения;
- проблемы с поджелудочной железой, сахарный диабет;
- ослабление иммунитета при частых инфекционных заболеваниях.
Диагностика
Пиелонефрит у ребенка 9 месяцев легче диагностировать, нежели у новорожденного, которому еще не исполнилось 1 месяца. Диагностика предполагает такие методики, как:
- общий анализ мочи и крови;
- бакпосев урины, определение чувствительности патогенных микроорганизмов к антибактериальному лечению;
- биохимия крови и мочи;
- пробы урины по Земницкому;
- УЗИ органов мочеполовой системы;
- допплерография почечного кровотока;
- сцинтиграфия;
- урофлоуметрия;
- КТ или МРТ.
Стоит отметить, что во время лечения пиелонефрита новорожденных анализ мочи проводится чуть ли не каждый день.
Хронический воспалительный процесс выявляется после довольно продолжительного обследования. Основу для постановки верного диагноза составляет такая клиническая картина, как затяжное течение болезни, частые обострения, структурные изменения.
Виды и формы
Различают первичный и вторичный пиелонефрит:
- При первичной форме заболевания в организме ребенка преобладает условно-патогенная и кишечная микрофлора. Из-за частых простуд развивается нарушение работы кишечника (частые диареи или запоры). Такая форма проявляется при наличии в организме кокков, заболеваний кожных покровов, гнойных ангин.
- Вторичная возникает из-за врожденных патологических процессов органов мочевыделительной системы. Это могут быть аномалии в развитии почек, мочеиспускательного канала или мочевика. Развитие болезни начинается с нарушения правильного оттока урины, в результате которого она не выводится из организма, а накапливается в почках. Очень часто такая форма пиелонефрита встречается у деток с недоразвитыми почками.
Важно вовремя выявить начало развития заболевания, только в таком случае можно провести эффективное лечение. Также существует разделение на острую и хроническую форму
Хронический пиелонефрит может протекать в форме рецидива (с постоянными симптомами) или латентной (отсутствие каких-либо симптомов). Стоит отметить, что латентная форма встречается очень редко.