Симптомы диабетической нефропатии: диагностика и лечение
Содержание:
- Профилактика
- Симптомы
- Причины
- Лечение
- Клиники для лечения с лучшими ценами
- Ссылки[править | править код]
- Профилактика[править | править код]
- Прогноз
- Диагностика
- Морфология[править | править код]
- Классификация
- Обменная нефропатия код по мкб 10
- Диета при дисметаболической нефропатии
- Симптомы проявления
- Дисметаболическая нефропатия у детей
Профилактика
Диспансерное наблюдение детей с дисметаболической нефропатией проводится педиатром и детским нефрологом. Профилактика дисметаболической нефропатии у детей требует соблюдения детьми питьевого режима, исключение действия предрасполагающих факторов, лечение сопутствующей патологии, обследование детей из групп риска.
Источник
Симптомы
Формирование нефропатии в большинстве случаев происходит достаточно медленно и на начальных этапах развития может никак не беспокоить человека. В дальнейшем проявляется неспецифическая симптоматика — слабость, быстрая утомляемость, головные боли, боли в поясничной области тупого ноющего характера, жажда. Следующими возможными симптомами нефропатии является повышение артериального давления и отеки. Изменяется удельный вес мочи (плотность), а так же обнаруживается белок. В результате того, что при нефропатии страдает фильтрационная способность почки, может развиться хроническая почечная недостаточность. Наличие нефропатии может увеличить вероятность развития инфекционных поражений почки (пиелонефрит). При этом появляются сиптомы, характерные для этого заболевания.
Причины
Причинами приведшими к нефропатии могут послужить самые разные заболевания, начиная от отравлений нефротоксическими ядами и заканчивая эндокринной патологией. Одной из наиболее частых причин развития нефропатии является сахарный диабет. По различным данным в 30-35 % случаев нефропатия является следствием сахарного диабета.
Лечение
Лечение должно включать в себя лечение основного заболевания приведшему к развитию данного патологического состояния. Данная патология является потенциально опасной для жизни поэтому при первичном обращении лечение должно проводиться в стационаре. Медикаментозная терапия направлена на устранения причины развития заболевания, при невозможности на восстановление адекватного диуреза нормализацию артериального давления и устранения отеков.
Клиники для лечения с лучшими ценами
|
Источник
Ссылки[править | править код]
Перевод на русский язык обновления рекомендаций KDOQI 2012 года по лечению пациентов с сахарным диабетом и диабетической нефропатией
|
Диабетология |
||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
|
||||||||||
|
||||||||||
|
||||||||||
|
||||||||||
|
Профилактика[править | править код]
Единственным надёжным фактором профилактики диабетической нефропатии и основой лечения всех её стадий является оптимальная компенсация сахарного диабета (уровень гликозилированного гемоглобина HbA1C < 7,0%).
Первичная профилактика
Профилактика микроальбуминурии. К факторам риска развития микроальбуминурии относят:
- уровень гликозилированного гемоглобина HbA1C > 7,0%,
- мужской пол,
- длительность течения сахарного диабета 1-го типа более 5 лет (при СД-2 типа появление микроальбуминурии связано с первичным поражением эндотелия клубочков и может появляться задолго до манифестации диабета),
- манифестация сахарного диабета 1-го типа в возрасте до 20 лет (при СД-2 типа возраст значения не имеет),
- отягощённую наследственность по гипертонической болезни,
- полиморфизм гена АПФ (ангиотензин превращающего фермента), кодирующего киназу II типа),
- высокий Na/Li противотранспорт в эритроцитах (более 400 мкмоль/Li/л клеток/ч),
- скорость клубочковой фильтрации более 140 мл/мин для СД-1 типа (для СД-2 типа не установлено),
- отсутствие функционального почечного резерва (СД-1 типа),
- гиперлипидемию,
- наличие ретинопатии,
- курение.
Вторичная профилактика
Замедление прогрессирования нефропатии у пациентов с уже повышенным уровнем альбумина в моче и/или сниженной скоростью клубочковой фильтрации. Включает:
- контроль гликемии,
- контроль уровня артериального давления,
- нормализацию липидного профиля крови,
- нормализацию внутрипочечной гемодинамики с помощью блокаторов ренин-ангиотензин-альдостероновой системы (в настоящее время убедительные доказательства эффективности имеются для блокаторов ангиотензин-превращающего фермента и блокаторов рецепторов ангиотензина II,
- низкобелковую диету (требует обязательного врачебного контроля).
Третичная профилактика
Лечение диабетической нефропатии на стадии протеинурии. На этой стадии необходимо минимизировать риск быстрого развития ХПН, к факторам которого относятся:
- плохая компенсация углеводного обмена (HbA1C > 8,0%),
- артериальная гипертония (АД > 130/85 мм Hg),
- гиперлипидемия (уровни общего холестерина > 6,5 ммоль/л, триглицеридов > 2,3 ммоль/л),
- высокая протеинурия (> 2 грамм в сутки),
- высокобелковая диета (более 1 г белка на кг массы тела в день),
- отсутствие систематического антигипертензивного лечения блокаторами РААС.
Прогноз
Если человек с обменной нефропатией придерживается назначенного врачом курса лечения, можно говорить о благоприятном прогнозе. Мочегонные средства помогают очистить почки от накапливающихся в них кристаллов, а правильно подобранная диета предупреждает повторное появление осадка и связанных с ним негативных последствий.
Для контроля выздоровления нужно:
- делать общий анализ мочи (раз в несколько месяцев);
- сдавать мочу на биохимический анализ (через каждые три месяца);
- делать УЗИ почек (один или два раза в год);
- консультироваться с урологом или нефрологом (раз в полгода).
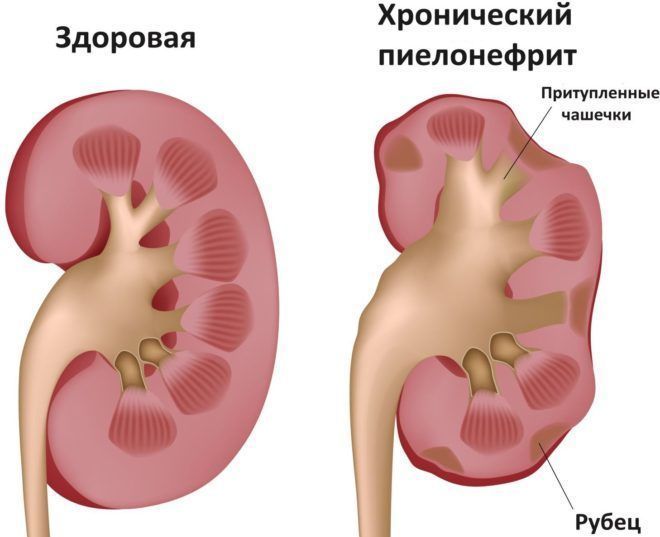
Без должного лечения дисметаболическая нефропатия будет только прогрессировать, со временем переходя в тубулоинтерстициальный нефрит (воспаление почечных канальцев, ведущее к уменьшению работоспособности почки), пиелонефрит и мочекаменную болезнь, характеризующуюся появлением в почках конкрементов (камней) разной природы и размера. Эти камни нарушают нормальное функционирование органа, могут закупоривать мочеточники, повреждать стенки органа, вызывать интенсивные боли.
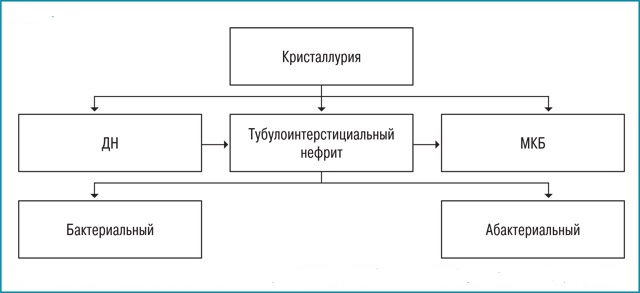
Образование кристаллов при обменной нефропатии может послужить толчком к развитию более серьёзных заболеваний
Помните, терапия нефропатии должна происходить исключительно под контролем врача. Назначение лечения без консультации со специалистом может привести к ухудшению вашего здоровья и к необратимому нарушению работы организма.
Диагностика
 Далеко не всегда врач педиатр в состоянии самостоятельно выявить у ребенка дисметаболическую нефропатию, и потому принять участие в выявлении такого заболевания обязан и детский уролог.
Далеко не всегда врач педиатр в состоянии самостоятельно выявить у ребенка дисметаболическую нефропатию, и потому принять участие в выявлении такого заболевания обязан и детский уролог.
При помощи общего анализа мочи можно легко обнаружить протеинурию, кристаллурию, гематурию, цилиндрурию. При биохимическом изучении мочи выявляется концентрация любых типов солей.
УЗИ мочевого пузыря, а также УЗИ почек у детей может оказать помощь в выявлении кристаллических включений, уведомляющих о наличии конкременов или же песка.
Хотелось бы отметить, что выявить нефропатию у ребенка, болеющего ОРВИ, гораздо сложнее, нежели у здорового, так как анализы ребенка, болеющего только ОРВИ, зачастую дают тот же результат, что и при нефропатии. Это объясняется потреблением ребенка при ОРВИ каких-либо лекарственных средств, вызывающих такой результат.
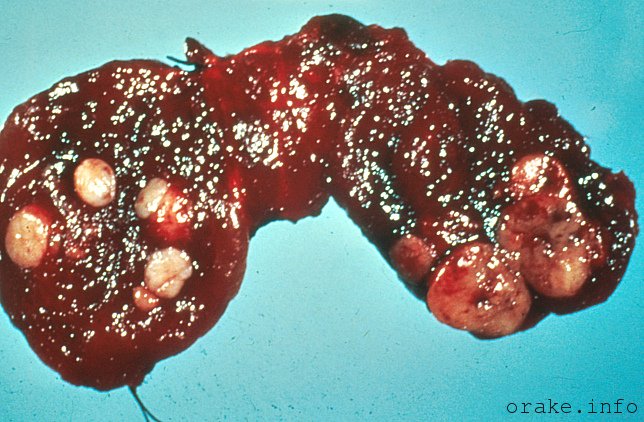
Морфология[править | править код]
-
Гистопатологическая картина диабетического гломерулосклероза с нефротическим синдромом.
-
Гистопатологическая картина диабетического гломерулосклероза с нефротическим синдромом. Другой почечный клубочек.
-
Гистопатологическая картина диабетического гломерулосклероза с нефротическим синдромом. Другой почечный клубочек.
-
Гистопатологическая картина диабетического гломерулосклероза с нефротическим синдромом.
-
Гистопатологическая картина диабетического гломерулосклероза с нефротическим синдромом.
-
Гистопатологическая картина диабетического гломерулосклероза с нефротическим синдромом.
-
Гистопатологическая картина диабетического гломерулосклероза с нефротическим синдромом.
Классификация
Классификация форм нефропатии, по причине ее вызвавшей (тип заболевания, вид внешнего воздействия):
- Гипертоническая форма. Поражение почек (нефроангиосклероз) в результате артериальной гипертензии.
- Диабетическая — при осложнениях на поздних стадиях сахарного диабета.
- Тубулоинтерстициальная форма – обобщенное название поражения паренхимы и канальцев почек при аутоиммунных патологиях.
- Ишемическая, возникшая в результате атеросклероза сосудов почек;
- Дисметаболическая, вызванная обменными нарушениями, повышенным уровнем в моче солей, различают смешанную, фосфатную, уратную, оксалатную нефропатию, сюда относят и подагрическую нефропатию.
- Токсическая, возникающая в результате отравления тяжелыми металлами, ядами, химикатами, алкоголем, чрезмерным употреблением лекарств.
- Паранеопластическая – под воздействием внепочечного злокачественного образования.
- Рефлюкс-нефропатия почек у детей, возникающая при рефлюксе – обратном токе мочи. Изредка диагностируется и у взрослых.
- Нефропатия при беременности — может серьезно осложнить вынашивание ребенка и роды.
Обменная нефропатия код по мкб 10

Исключены:
- синдром Альпорта (Q87.8)
- наследственная амилоидная нефропатия (E85.0)
- синдром (отсутствия) (недоразвития) ногтей-надколенника (Q87.2)
- наследственный семейный амилоидоз без невропатии (E85.0)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без других указаний.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Почки являются фильтром жидкостей в организме человека.
Вследствие многих факторов возникают болезни этих органов.
Патология поражает эпителий почек, и из-за этого в органе скапливаются соли мочевой и щавелевой кислоты.
Эти процессы приводят к заболеванию дисметаболической нефропатии.
Патология заключается в комплексе болезней. Скопление определённых веществ в эпителии почек наблюдаются вследствие нарушения метаболического процесса.
Причины появления отложения солей и других веществ. Это считается важным фактором, что предрасполагает к развитию болезни по 2 типам:
- Наследственные заболевания с прогрессивным течением. Патологии развиваются рано и к ним относят мочекаменную болезнь и почечную недостаточность в хронической форме.
- Возникают из-за увеличения поступления веществ, и нарушается метаболизм вследствие поражения других органов.
У дисметаболической нефропатиии код по Международному классификатор болезней десятого пересмотра, имеет номер 16.3
Диета при дисметаболической нефропатии
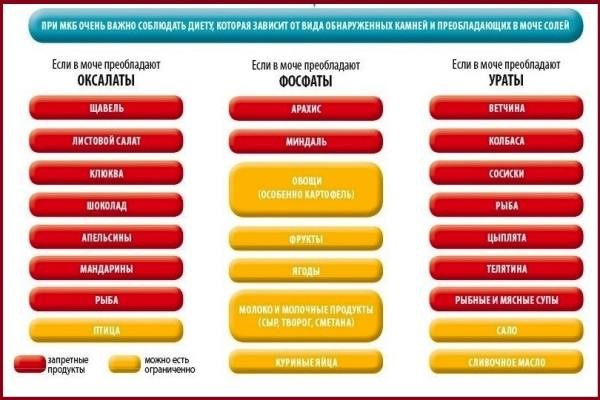
Оксалаурия
Рекомендовано исключить следующее:
• щавель; • какао; • холодец; • шоколад; • морковь; • шпинат; • мясной бульон; • свеклу.
Рекомендовано добавить в рацион питания картофель, курагу, капусту, чернослив, груши. Минеральные воды: Славяновская, Смирновская; длительность курса 30 дней, через 3 месяца повторить, по 3–5 мл/кг/сут. в 3 приема на голодный желудок.
Дополнительно принимают витамин В6, Е, А, препараты магния, Цистон.
Мембраностабилизаторы: Димефосфон, Ксидифон.
Уратная нефропатия
При уратурии предпочтительнее молочно-растительная диета. Ограничивают следующее:
• мясо; • жиры; • копчености и маринады; • фасоль; орехи; • какао; • ливер и субпродукты; • щавель, зеленые яблоки, шпинат; • горох и пр.
Питание при уратах должно быть преимущественно молочно-растительным.
Важно пить до 2 литров слабощелочной жидкости, полезны растительные диуретики (отвары трав) на основе хвоща полевого, семян укропа, овса, толокнянки, березового листа. Можно пить слабоминерализованную воду
Под контролем биохимических лабораторных показателей назначают Алопуринол, Никотинамид, Фитолизин, Цистон, Цистенал, цитратные смеси: Магурлит, Уралит-У, Блемарен и пр.
Важно! В педиатрической практике Алопуринол не используют из-за выраженных побочных эффектов со стороны печени, крови и кожного покрова. Отметим, что Никотинамид обладает более слабым действием, но переносится лучше Алопуринола
Отметим, что Никотинамид обладает более слабым действием, но переносится лучше Алопуринола.
Фосфатурия

Ограничивают потребление продуктов, содержащих большое количество фосфора: сыра, шоколада, икры, яиц, курицы, бобовых, молока и молочные продукты и пр. Шоколад, майонез, кулинарный жир, выпечка также не полезны при фосфатурии. Бульоны только нежирные и второй варки, маринады, копчености, соленья исключаются полностью.
• картофель, • баклажаны; • помидоры; • шпинат; • хрен; • картофель; • капуста брюссельская; • морковь; • лук.
Можно включить в питание каши на воде (рис и гречка), макароны, сладкие фрукты и цитрусовые, нежирные сорта мяса, курицы и рыбы (2-3 раза в неделю), шиповниковый отвар, клюква, брусника.
Препараты: Цистинал, витамин С, Метионин.
Нарзан способствует уменьшению фосфатурии. Повышенный питьевой режим до 2-2,5 литров.
Отвары мочегонных трав:
• брусничный лист, • фитонефрол; • толокнянка и пр.
Отметим, что фосфатурия у детей встречается редко.
Цистинурия
Рекомендовано резко ограничить потребление белковой пищи: мяса, сыра, яиц, творога, рыбы, грибов. Строгой диеты следует придерживаться 1-1.5 месяца, потом постепенно меню расширяют, полностью метионин, нужный для развития и роста, исключить нельзя
Уделяют внимание усилению водной нагрузки, пить воду нужно преимущественно в вечерние часы
Минеральная вода предпочтительнее щелочная.
Дополнительно назначают Пеницилламин, Купренил, Блемарен, цитратную смесь.
Пенициламин обладает способностью инактивировать пиридоксин, поэтому обосновано назначение витамина В6.
В качестве стабилизаторов мембран используют витамины А и Е.
Хорошо помогают клизмы с бикарбонатом натрия (пищевой содой), для ребенка ½ столовой ложки на 500 мл воды, для взрослого 1 столовая ложка на 1 литр воды, 2 раза в неделю.
Питьевой режим: сколько пить при обменной нефропатии взрослым и детям

Суточное потребление жидкости для ребенка от 2 лет – 1,5 литра, старше 10лет – 2-2,5 литра, как и взрослым. Обязательно помимо бульонов, компотов и супов в рационе должна быть чистая вода. Грудной ребенок, находящийся на естественном вскармливании, также нуждается в обычной воде.
Большое количество жидкости способствует растворению солей и выведению их из организма. Сладкие восстановленные соки, лимонад лучше заменить несладкими компотами и отварами трав с противовоспалительными и мочегонными свойствами.
Вне обострения пиелонефрита рекомендовано санаторно-курортное лечение с употреблением воды из минерального источника, что повышает ее целебные свойства.
Дисметаболическую нефропатию часто рассматривают как предшественницу мочекаменной болезни. Аномалии развития, приведшие к кристаллурии, требуют рассмотрения вопроса о хирургической коррекции, не дожидаясь камнеобразования и хронического рецидивирующего пиелонефрита. Большинство случаев нефропатии на фоне нарушения обмена веществ поддаются коррекции с помощью диетотерапии и консервативного лечения.
Группа здоровья при неосложненных обменных нефропатиях у детей – чаще вторая или третья, но следует учитывать и другие заболевания, которые могут быть у ребенка.
Симптомы проявления
Дисметаболическая нефропатия на ранних этапах развития не проявляется в видимых симптомах. В дальнейшем, признаки у детей и взрослых отличаются.
Признаки у детей
Симптомы у детей проявляются в следующем:
- консистенция мочи;
- повышенное или пониженное артериальное давление;
- отёки век;
- повышенная потливость;
- боли в животе;
- постоянная жажда или сухость во рту;
- нет аппетита;
- головные боли;
- кожа ребёнка сухая.
Особенность патологии считается в выделении густой мочи. Можно наблюдать образование кристаллов. Многие дети страдают повышенным давлением.
Для обнаружения заболевания могут способствовать препараты, которые не способны вылечить этот симптом.
Утром у ребёнка может наблюдаться отёчность век. Затем этот признак переходит на нижние конечности, пальцы, руки и ноги.
Некоторые дети страдают заболеванием с рождения. Симптомы не проявляются, и большую часть жизни нефропатия протекает латентно. В семьях обнаруживаются больные артропатией, падагрой, спондилёзом, мочекаменной болезнью и сахарным диабетом.
У взрослых
Взрослые страдают нарушением метаболизма, и проявлением болезни становится накопление солевых отложений в почках. Кристаллы образуются в камни и песок, тем самым закупоривают мочеточник.
Когда происходит процесс выделения, то они начинают царапать ткани. Это вызывает болевые ощущения. Основными симптомами дисметаболической нефропатии у взрослых считаются:
- дизурия;
- боль в голове и суставах;
- частое пониженное давление;
- болевой синдром при поколачивании поясницы;
- аппетита нет;
- шелушение кожи;
- постоянная потливость;
- недержание мочи;
- запоры.
В отличие от детей у взрослых артериальное давление понижено.
Дисметаболическая нефропатия у детей

Код по МКБ-10: Е87.4
Оксалурия
Причина – нарушение обмена кальция и оксалатов. Появлению оксалатов в моче провоцирует следующее:
• погрешность в диете: большое количество продуктов с высоким содержанием щавелевой кислоты, витамина С; • заболевания желудочно-кишечного тракта, • авитаминоз А; • длительный стресс; • факторы окружающей среды; • наследственная предрасположенность; • отравление солями тяжелых металлов; • прием некоторых лекарственных препаратов; • изменения гормонального фона; • сахарный диабет; • нарушение синтеза паратиреоидного гормона; • пищевая аллергия; • неадекватный питьевой режим.
Общее развитие ребенка при оксалурии не страдает, но в ряде случаев патологии сопутствуют ожирение, аллергические реакции, головные боли.
Прогрессирование заболевания усугубляют изменения гормонального фона в период пубертата. Длительно существующая оксалурия у детей ведет к нефроуролитиазу, присоединению вторичной инфекции и острому воспалительному процессу органов мочевыделительной системы.
Заподозрить проблему можно по изменению мочи, в общем анализе периодически выявляются оксалаты. Суточная экскреция их с мочой повышена.
Важно! К оксалатной нефропатии у ребенка приводит переизбыток в рационе питания лактозы, сахарозы, витамина С, оксалатсодержащих продуктов. Есть данные, что аномальное протекание беременности у матери с нарушением маточно-плацентарного кровообращения способствует появлению оксалурии у ребенка
Есть данные, что аномальное протекание беременности у матери с нарушением маточно-плацентарного кровообращения способствует появлению оксалурии у ребенка.
Фосфатная дисметаболическая нефропатия
Причина — нарушение фосфорного-кальциевого обмена на фоне хронического воспаления в почках.
• неправильное питание, • сахарный диабет; • рахит; • отягощенный урологический или нефрологический анамнез.
У детей периодическая фосфатурия в моче может быть не связана с серьезной патологией, после коррекции рациона питания ситуация иногда разрешается самостоятельно. Моча при фосфатурии с беловатым оттенком, иногда напоминает молоко, характерно появление осадка.
Уратная нефропатия
Уратная нефропатия развивается из-за накопления мочевой кислоты. Кристаллы ее оседают в тканях почки, что приводит к нарушению функциональной способности почек. Моча при этом приобретает яркий кирпичный оттенок.
В появлении уратурии рассматривается наследственный фактор, питание с большим количеством мяса, шоколада, насыщенных бульонов и консервированных продуктов. Выпадение уратов может наблюдаться при гемолитической анемии, эритремии, миеломной болезни, хроническом пиелонефрите. Прием цитостатиков, салициллатов, мочегонных препаратов также способствует развитию патологии. Одним из осложнений уратного солевого диатеза является подагрический артрит.
Изначально каких-либо проявлений патологии нет. У детей данный вид нефропатии может сопровождать чрезмерная раздражительность, плаксивость. Позднее изменяется внешний вид суставов, нарушается их функция, появляются кожные высыпания по типу дерматита, что связано с накоплением уратов в тканях.
Цистиновая нефропатия
Это форма нефропатии у детей связана с генетическими нарушениями. Отмечается избыточное накопление цистина (продукт обмена метионина) и связанное с этим нарушение реабсорбции в почечных канальцах.
Патология активно прогрессирует, что приводит к присоединению мочекаменной болезни, вторичного пиелонефрита, а со временем – к хронической почечной недостаточности в терминальной стадии.
Цистинурию несколько корректирует диета, но прогноз при дисметаболической нефропатии с цистинурией серьезный. Показана трансплантация донорского органа, причем почку пересаживают в детском возрасте. Со временем болезнь поражает и трансплантат, поэтому прогноз для жизни серьезный.