Медуллярный рак щитовидной железы: симптомы, прогноз, лечение, стадии и диагностика
Содержание:
- Причины медуллярного рака и механизм развития болезни
- Классификация
- Клинические проявления заболевания
- Симптомы
- Технология лечения рака карциномы
- Диагностика папиллярного рака
- Диагностика
- Анализы и обследования, входящие в диагностику
- Механизм и факторы развития заболевания
- Выбор лечения и прогноз
- Диагностика
- Почему возникает болезнь
- Способы выявления МРЩЖ
Причины медуллярного рака и механизм развития болезни
Как правило, новые клетки щитовидной железы вырабатываются по мере необходимости, для того, чтобы заменить отмершие или поврежденные клетки.
Но иногда клетки щитовидки начинают бесконтрольно расти и размножаться. Эти «лишние» клетки и образовывают массу ткани, называемую узлом. Если узел состоит из раковых клеток, его называют злокачественным.
Такой тип рака называется спорадическим. Но 20% пациентов наследуют предрасположенность к медуллярному раку от одного из родителей.
Пациент с геном медуллярного рака передаст его своим потомкам в 60 процентов случаев. Таким образом, наследственный медуллярный рак вызывается мутацией в RET протоонкогене.
Болезнь развивается практически бессимптомно, и чаще обнаруживается во время обычного обследования горла у оториноларинголога. Опухоль зачастую распространяется только в лимфоузлы.
Но если заболевание не лечить, то опухоль может поразить ткани шеи и распространиться на печень, легкие, и даже мозг.
Классификация
Медуллярная форма рака щитовидки делится на несколько видов:
- Наследственный — болезнь не сопряжена с другими эндокринными патологиями и обычно выявляется в пожилом возрасте. Наследственная форма характеризуется мирным течением.
- Часть синдрома множественных эндокринных неоплазий типа 2В — МЭН-2В — этот вид чаще проявляется вместе с феохромоцитомой, нейрофиброматозом и кишечным дивертикулезом.
- Медуллярная карцинома щитовидной железы типа 2А — МЭН-2А — этот вид медуллярного рака щитовидки обычно сопровождается феохромоцитомой и гиперпаратиреозом.
- Спорадический вид — наиболее часто встречающаяся болезнь, которая не передается наследственным путем и характеризуется одиночными очагами.
Каждый вид опухолей нуждается в определенных способах терапии, которые подбираются после проведения детальной диагностики и изучения результатов выполненных исследований.
Клинические проявления заболевания
На ранних стадиях заболевания не возникает болевых ощущений. Появляются плотные комочки в щитовидной железе, но больной на это не обращает внимания. Развивается беспричинная слабость в теле, хроническая усталость. Болезнь доходит до 3 стадии: шейные лимфатические узлы увеличиваются. Происходят нарушения в работе желудочно-кишечного тракта, пропадает аппетит, нарушается сердечный ритм.
Когда наступает 4 стадия рака, метастазы переходят в печень, лёгкие, головной мозг, связки и мышцы. Кости истончаются, пропорции тела отклоняются от нормальных критериев.
Раковые метастазы на рентгеновском снимке
Симптомы заболевания
Симптомы патологии прослеживаются в разных органах. Злокачественная опухоль приводит к тому, что выработка кальцитонина приобретает активный характер. Отмечается снижение силы голоса, хрипота; сухой кашель при отсутствии других признаков воспалительного вирусного процесса в организме; затруднения и боль при глотании; симптомы избытка гормонов коры надпочечников – тонкие конечности при абдоминальном ожирении, горб буйвола на шее, растяжки; появление одышки.
Заболевание получает развитие – появляются болезненность пальпации шеи, трудности при проглатывании пищи, одышка. Наследственные разновидности карциномы щитовидной железы включают признаки поражения других желёз. От причины формирования злокачественной опухоли зависят детали клиники заболевания.
Признаки распространения метастазов
Когда заболевание прогрессирует, то метастазы распространяются по другим системам организма, поражая ткани и органы, нарушая при этом их работу. Появляются сопутствующие заболевания.
Образование головных болей связано с поражением метастазами мозга. Они приводят к нарушениям координации, снижению остроты зрения. Высока вероятность появления припадков, напоминающих приступы эпилепсии. При поражении мозга надежда на выживаемость нулевая.
Если метастазы поражают скелет, кости становятся хрупкими, что приводит к переломам и трещинам.
При переходе в лёгкие метастазы затрудняют дыхание, появляется одышка и кровь в отхаркиваемой мокроте. Больной ощущает сжатие грудной клетки.

При поражениях метастазами надпочечников отмечается острая почечная недостаточность и гемофилия. Прекращается выработка достаточного количества гормонов.
Если метастазы поражают печень, появляется гепатит и нарушения пищеварения. Человеку трудно переваривать и усваивать жирную пищу. Возможно появление внутренних кровотечений.
Симптомы
На первых стадиях рак проходит бессимптомно. Его обнаруживают у большинства пациентов в 3 и 4 стадии, а порой когда опухоль уже активно метастазировала. Впрочем, чаще симптомы проявляются настолько легко и неспецифично, что у больных не возникает мысли проверить область щитовидной железы.
Течение болезни различается, возможен один из четырёх сценариев:
- При классическом ходе болезни новообразование развивается несимметрично и вскоре становится видным при визуальном осмотре пациента, прощупывается при простой пальпации. Но рак не влияет на гормональный анализ – показатели в норме у человека с тяжёлой стадией рака. Пациент тоже не испытывает сильных неудобств либо болей.
- Рак напоминает хронический тиреоидит. Тогда симптоматика становится выраженной: больного мучают приступы тревожности, ощущается слабость, пальцы страдают от тремора, сердечный ритм – нарушенный.
- Самый опасный и плохой вариант – скрытая форма рака. В последнем случае первым симптомом считают дефекты в лимфоузлах. Узлы расширены, становятся заметными и прощупываются при пальпации. Часто при подобной симптоматике лечить начинают воспаление лимфоузлов, а результатов нет. Опухоль образовывает метастазы, что проявляются как туберкулёз. Последствия ситуации, когда врачи и пациенты подозревают и лечат другую болезнь, фатальны для пациента!
- Встречается рак, похожий на воспаление – псевдовоспалительная форма подразумевает, что рак носит симптомы тиреоидита, острого приступа. Больной ощущает повышенную температуру, резко ухудшившееся состояние и боль в шее.
Самые опасные сценарии подразумевают, что рак не будет диагностирован, что влечёт жуткие последствия. Лечение не будет помогать, а опухоль, развиваясь постепенно и незаметно, будет убивать пациента. Часто болезнь развивается, если пациент уже лечился либо лечится от патологий щитовидной железы.
Бывает, что в рак переходят болезни, обозначенные названием «зоб». Симптоматика практически аналогична, а процесс в организме качественно изменяется, приводя к опасным осложнениям. Лимфоузлы увеличиваются, это не приводит к болевому синдрому. Размеры органа сильно увеличиваются, и новообразование вскоре удаётся пальпировать – оно ощущается как несимметричное уплотнение в железе.
Первые признаки не вызывают тревоги и обеспокоенности. Если симптомы отмечаются вместе – стоит проверить железу на присутствие опухоли:
- Воротники на рубашках становятся тугими.
- В голосе появляется осиплость.
- Грубую пищу тяжело глотать.
По мере развития онкологии больные замечают всесторонние симптомы, в зависимости от скорости развития рака:
Если онкология добирается до возвратного нерва, голосовые связки теряют прежнюю подвижность и не двигаются, как раньше. Результативный симптом – изменения в голосе пациента.
Если рак поражает трахею и гортань, у больного начинаются затруднения в дыхательном процессе: дыхание кажется свистящим.
Если повреждения коснулись пищеварительной системы – злокачественный процесс коснулся пищевода, пациент с трудом глотает куски твёрдой пищи. Затем возникнут сложности с едой густой либо кашеобразной консистенции, а позднее человек не сможет глотать даже жидкости.
Если опухоль разрастается и сдавливает сосуды шеи, вены набухают. Отмечается застой крови в указанной области – происходит на поздних стадиях болезни.
При затяжном раке накапливаются симптомы интоксикации организма вредными веществами – человек теряет аппетит, ощущает постоянную болезненную слабость, теряет вес, легко утомляется.
Наиболее ярким проявлением рака на третьей и четвёртой стадии является визуальное увеличение щитовидной железы
Люди часто обращают внимание на расширение и уплотнение лимфоузлов.
Обследование лимфатических узлов
Симптомы метастазов характерны, образуются в органах хорошо снабжённых кровью. Малигнифицирующие клетки попадают в органы тела и образуют метастазы посредством кровотока. Наиболее частые места вторичных очагов заболевания – лёгкие, печень, почки, кости.
При поражении костной ткани скелет становится хрупким, возможны множественные переломы костей. При метастазах в почки возникает желтуха, а при отказе печени сильно меняется гормональная картина болезни. Метастазы в лёгких сопровождаются тяжёлой одышкой, редко больной харкает кровью, кашель сильно мешает. У человека поднимается температура тела, ощущается слабость в конечностях и боль в груди. При кашле выходит гнойная либо слизистая мокрота. Больной теряет аппетит.
Технология лечения рака карциномы
При наследственной предрасположенности к возникновению рака врачи полагают, что без операции велика вероятность развития заболевания.
Для лечения применяются хирургическое вмешательство, химиотерапия, лучевая и супрессивная терапия, народные средства.
Народные средства лечения
Такое лечение показано в следующих случаях:
- Когда остальные методы лечения не помогли.
- В комплексной терапии до- и после удаления железы.
Лечение настоями трав более продолжительное, чем медикаментозное, но и более щадящее. В случае улучшения состояния терапию нельзя прекращать, чтобы окончательно победить недуг.
Дооперационное лечение народными средствами включает чистку организма. Для этого используются клизмы с яблочным уксусом: столовая ложка уксуса на 2 стакана воды.
Народная медицина при раке предписывает использовать растения с большим содержанием йода: мокрец, звездчатка, дурнишник. Из них готовят отвары.
Настойка почек тополя снижает выработку тиреотропного гормона.
Реабилитация после рака предписывает лечение настоем чистотела и болиголова для уничтожения остатков поражённых клеток.
Если операция невозможна, пациент лечится настойкой из корня аконита джунгарского.
Операция
При обнаружении онкоузлов в тканях врачи рекомендуют купировать патологический процесс с помощью хирургического вмешательства. В зависимости от размера онкоузла выбирают степень хирургического вмешательства: если опухоль небольшая, делают гемитиреоидэктомию – удаление одной доли щитовидной железы и перешейка. Такая операция повышает вероятность рецидива. Поэтому с согласия пациента врачи рекомендуют провести тиреоидэктомию – удаление всей щитовидной железы.
В случаях прорастания онкологии в соседние со щитовидной железой органы и ткани их тоже удаляют.
Залогом успешности оперативного вмешательства является квалификация и уровень профессионализма врача. Это должен быть хирург-эндокринолог со специализацией по лечению желёз внутренней секреции.
После операции возможны осложнения и негативные последствия, одним из которых является инвалидность от 1 до 3 степени.
Инвалидность 3 группы пациенты получают при гипотиреозе средней степени, лёгком гипопаратиреозе, нарушениях работы плечевого сустава. Инвалидность 2 группы получают пациенты с повреждением возвратного нерва с обеих сторон. 1 группу инвалидности получают пациенты с миопатией и миокардиодистрофией. Низкодифференцированный или недифференцированный характер онкопоражения также даёт право получения инвалидности.
После хирургического вмешательства отмечается нехватка кальция, которая проявляется в болезненных судорогах мышц – необходим приём указанного элемента.
 Судороги в ноге
Судороги в ноге
Послеоперационные рекомендации
После операции потребуется лишь ежедневная правильная обработка швов, которой обучают при выписке из стационара. Потом пациенты поступают на учёт к онкологу, где получают клинические рекомендации и проходят комплексное обследование. Сканирование организма назначают пациентам через год и через 3 года после операции.
Также после выписки из стационара необходимы:
- Радионуклидная терапия йодом-131 через месяц после операции.
- Приём витамина D и кальция в качестве поддерживающей терапии для работы всех систем и органов.
- Приём тиреоидных гормонов, которые компенсируют отсутствие выработки гормонов щитовидной железой.
- Приём L-Тироксина для предупреждения рецидива онкологии.
После операции потребление сахара и выпечки рекомендуется сократить, заменив их фруктами, медом, мармеладом и зефиром. Диета должна основываться на капусте, репе, моркови; включать бобовые культуры; рыбу, морепродукты; творог, яйца, нежирное мясо. Полезны сельдерей, петрушка. Употребления животных жиров рекомендуется избегать.
При условии соблюдения медицинских рекомендаций после удаления карциномы пациенты живут полной жизнью. Состояние пациента улучшается, и он может продолжать трудовую деятельность, женщина беременеет и рожает здоровых детей.
Профилактика рака щитовидной железы
При обнаружении рака щитовидной железы у человека близким родственникам больного нужно также пройти обследование. Иногда в качестве профилактической меры рекомендуется удалить щитовидную железу. Здоровый образ жизни без алкоголя и табака снижает риск развития заболевания.
Работая на предприятиях с тяжёлыми металлами, необходимо соблюдать все правила техники безопасности.
Употребление продуктов с большим содержанием йода – действенная профилактическая мера предупреждения онкологии. Регулярные физические нагрузки и систематические занятия спортом способствуют выработке иммунитета к карциноме.
Диагностика папиллярного рака
При выявлении патологии и подтверждении диагноза большое значение имеют следующие приемы:
- Пальпация. Позволяет выявить локализацию и количество узлов различных размеров, установить их консистенцию и подвижность.
- Сцинтиграфия. Этот метод необходим для уточнения распространенности патологического процесса.
- Ультразвуковое исследование. С его помощью выясняется размер и число узловых образований, но оно неинформатично в дифференциальной диагностике доброкачественного и злокачественного процесса.
- Томография. С ее помощью можно определить характер патологии и ее стадию.
- Биопсия. Гистологический анализ биоптата позволяет с наибольшей точностью определить злокачественную опухоль.
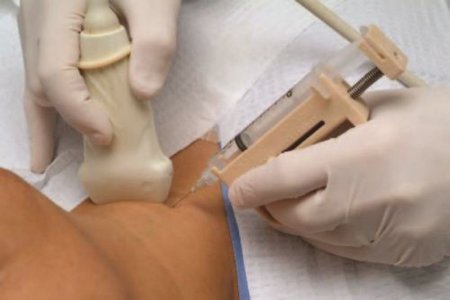 Процедура проведения биопсии щитовидной железы
Процедура проведения биопсии щитовидной железы
Диагностика
Главная задача, стоящая перед специалистами при диагностике, отличить доброкачественное образование от злокачественного. Помимо первоначального осмотра и пальпации, назначается ряд диагностических мероприятий:
- УЗИ позволяет обнаружить патологию на ранних этапах развития. Также направлено на выявление узлов и уплотнений, которые не прощупываются и оценку структуры карциномы. Под контролем УЗИ проводят пункцию новообразования.
- Рентген аппарат применяется для отслеживания метастазов в органах дыхания.
- Компьютерная томография (КТ) используется для дополнительного обследования внутренних органов на наличие метастазов.
- Цитологическое исследование тканей опухоли путём взятия биопсии позволяет получить сведения о форме ракового образования. Показаниями к данной диагностике является обнаружение при УЗИ узлов с очагами ракового заболевания. Цитологическое исследование даёт точный результат в 80-90% случаев.
Лабораторная диагностика включает сбор анализа крови для определения показателей уровня тиреоглобулина и кальцитонина. Результаты анализов дают возможность оценить степень нарушения работы органа.
Анализы и обследования, входящие в диагностику
На приеме у врача пациент должен подробно описать симптомы, которые его беспокоят, указать время их возникновения, интенсивность, локализацию, а также рассказать о имеющейся сопутствующей патологии.
Затем врач проводит объективное обследование, прощупывает щитовидную железу и регионарные лимфоузлы. Заподозрив наличие небольшого узла в железе, назначается дальнейшая диагностика:
- УЗИ щитовидки, которое позволяет визуализировать новообразование, оценить его размеры и структуру.
- Биопсия измененного участка необходима для проведения цитологического исследования. Процедура осуществляется тонкой иглой под контролем УЗИ.
- Лабораторное исследование гормонального спектра щитовидки (кальцитонин).
Если же врач прощупал в органе несколько плотных образований больших размеров, а также увеличенные, спаянные между собой лимфоузлы, стоит заподозрить рак 3 стадии.
В таком случае дополнительно назначается проведение компьютерной томографии для поиска метастазов.
Скриниговым методом является выявление RET-протоонкогена в крови. Данная методика в некоторых странах используется достаточно широко, однако у нас онкогенетика находится еще на стадии развития.
Механизм и факторы развития заболевания
В основе любого онкологического процесса лежит появление в том или ином органе клеток, не соответствующих его анатомической структуре. Причиной является, как правило, генетическая поломка (мутация). В течение человеческой жизни подобные аварийные мутации возникают множество раз во всех типах тканей. Однако большинство таких чужеродных объектов распознаётся и уничтожается иммунной системой организма. Вследствие этого онкологический процесс, как правило, распространён среди людей зрелого и пожилого возраста. Опухолевые клетки характеризуются быстрым темпом размножения, прорастанием соседних тканей и органов, потреблением большого количества питательных веществ. Подобные образования не поддаются никаким регулирующим сигналам со стороны организма, склонны распространяться по лимфатической системе и формировать новые точки развития опухоли — метастазы.
Чаще всего медуллярный рак обнаруживается при исследовании узлов в щитовидной железе (узловой зоб).
Факторы, наличие которых повышает вероятность обнаружения медуллярного рака при исследовании узлов:
- радиоактивное облучение организма, области шеи в особенности;
- наличие аналогичного заболевания у родственников;
- возраст моложе 20 или старше 70 лет;
- мужской пол;
- увеличение шейных лимфатических узлов;
- охриплость голоса, одышка;
- размер узлов более 4 сантиметров;
Выбор лечения и прогноз
Вначале врачи определяют операбельность опухоли в щитовидной железе. И если она операбельна, проводится хирургическое вмешательство по иссечению злокачественного новообразования. После операции делается полноценная биопсия, определяющая, насколько опухоль была опасной.
Чтобы болезнь не возобновилась, а малигнифицирующие клетки, оставшиеся в организме, не образовали метастазов и исчезли самостоятельно, проводят комплексную терапию, применяя остальные методы лечения, перечисленные выше. Состав лечения и процедур определяется индивидуально для каждого пациента. Главными критериями для определения курса лечения служит стадия рака. Характеристики клеток опухоли, скорость роста образования, общего состояния пациента, влияют на решение врачей, как и пол и возраст пациента.
Это делается, чтобы избежать самых тяжёлых побочных реакций, опасных для ослабленного онкологией организма. Кроме того, врачи оценивают сопутствующие болезни, влияющие на выбор метода лечения.
Существуют проверенные тактики борьбы с фолликулярным раком щитовидной железы, но в планы всегда вносятся поправки в зависимости от указанных причин.
Лечение ранних стадий
На первой и второй стадии, когда опухоль находится в капсуле железы, рак операбелен. Из способов проводить иссечение злокачественного образования врачи предпочитают наименее травмирующий для пациента. Чаще проводят гемиструмэктомию, удаляя одну долю щитовидной железы. Используют экстрафасциальную гемитиреоидэктомию, удаляя половину железы и расположенные рядом лимфоузлы. Если новообразование находится посередине, железа удаляется целиком. Этот метод лечения предполагает после операции назначение курсов гормональной терапии, которые пациент должен соблюдать пожизненно, так как органа по производству гормонов больше нет.
Лечение поздних стадий
На третьем этапе опухоль покидает пределы железы и образует метастазы в ближайших органах. Это предполагает комплексный подход к лечению: используются все методы терапии, чтобы болезнь не продолжила развиваться и не перешла в терминальную стадию.
- Хирургия предполагает полное удаление опухоли и тканей, подвергшихся раковой деформации.
- После операции проводят абляцию тканей радиоактивным йодом, чтобы исключить микрометастазы, провоцирующие рецидивы болезни.
- Третью стадию болезни иногда лечат с помощью лучевой терапии, при подозрениях на неудачу при операции.
- Химиотерапия на третьей стадии назначается, если опухоль не получилось прооперировать либо она не поддаётся йодтерапии.
- После операции идёт гормональная терапия.
Четвёртая стадия фолликулярного рака щитовидной железы лечится и часто успешно. Её, как и предыдущую стадию, лечат комплексной терапией:
- Лучевая терапия используется, если больному проводят операцию, что улучшит его самочувствие.
- Лучевая терапия проводится при невозможности операции. Это многопольное облучение и крупнопольное.
- Радиойодтерапия поможет справиться с метастазами, которые активно появляются лишь на четвёртой стадии. Если пациент нормально переносит терапию, существует большой шанс победить болезнь.
- Химиотерапия редко используется, только если радиоактивный йод не накапливается в организме.
- Если опухоль развивается по наихудшему прогнозу, оказывается исключительно паллиативное лечение: способствующее улучшению состояния пациента, но не увеличивающее его шансы выжить. В этом случае психологическая помощь нужна больному и его родным.
Прогноз после операции сравнительно благоприятный. Рак часто даёт рецидивы, повтор затрагивает от 15% случаев до 30%. Если история болезни пациента включала рак щитовидной железы, есть опасность, что болезнь проявится вновь через десятилетия. Пятилетняя продолжительность жизни доступна 70% больным. Наилучшие перспективы у людей, обнаруживших у себя рак на первом этапе. Здесь выживаемость практически стопроцентная. Снижается до 75% вероятность на второй стадии заболевания. На третьем этапе болезни вероятность прожить пять лет и больше равна одной трети, а на четвёртом – примерно одной десятой.
Диагностика
Исследованием и лечением щитовидки занимаются врачи эндокринологи. Диагностика опухолей включает в себя несколько процедур. Наличие новообразования в щитовидной железе может потребовать обследования всего организма, для выявления общего состояния пациента. С чего начинать и к каким формам диагностики прибегать, решает лечащий врач эндокринолог.
Первым этапом доктор собирает анамнез и проводит пальпацию органа. Опытный врач на ощупь определит, изменена ли железа. Но некоторые опухоли настолько малы и находятся внутри структуры тканей, что нащупать их невозможно.
Методы диагностики:
- Общий и биохимический анализ крови. Исследование показывает объективные изменения в крови, присутствие в ней нетипичных клеток.
- Анализ крови на гормоны. Щитовидка вырабатывает огромное число гормонов, и ее дисфункции всегда отражаются на общем гормональном фоне.
- УЗИ – помогает не только обнаружить наличие опухоли, но и правильно установить ее размеры, расположение, форму.
- МРТ, КТ – томография показывает более информативную картину, чем УЗД, помогает с более вероятной точностью определить классификацию и характер опухоли, состояние тканей вокруг нее.
- Сцинтиграфия – помогает оценить уровень функциональности щитовидной железы, а также выявить морфологические изменения в тканях внутренней секреции.
Если опухоль в щитовидной железе обнаружена и установлен ее характер, врач назначает ту или иную терапию. В случае диагностирования онкологии, пациенту может быть предложено несколько форм лечения, на выбор, с рекомендациями лучшего варианта.
Почему возникает болезнь
Медуллярная карцинома щитовидки – редкая, но агрессивная форма онкологического заболевания. Составляет не более 7-10% от общего числа недоброкачественных новообразований железы. Истинные причины озлокачествления С-клеток, синтезирующих кальцитонин, не установлены.
Онкологи определили, что семейная форма болезни передается от родителей детям по аутосомно-доминантному типу. Раковые образования формируются в 2 этапа:
- мутации генов нарушают регуляцию роста и дифференцировки клеток железы (неоплазию);
- соматические мутации приводят к образованию опухолей в щитовидке с гормональной активностью.
У больных с синдромом МЭН-2 обнаруживаются мутации RET-гена, который находится в Х-хромосоме. Он участвует в росте и делении клеток APUD-системы, находящейся в надпочечниках и щитовидке. Мутации протоонкогена провоцируют 5 патологических синдромов, 3 из которых сопровождаются МРЩЖ.
Существует множество факторов, провоцирующих злокачественное перерождение парафолликулярных клеток железы:
- контакт с тяжелыми металлами;
- частые рецидивы хронических болезней;
- йододефицитные состояния;
- длительное воздействие ионизирующего облучения;
- неблагоприятная экологическая ситуация;
- гормональные сбои;
- тяжелые инфекционные заболевания.
 Медуллярный рак чаще выявляется у людей старше 55 лет. Это обусловлено увеличением числа соматических мутаций с возрастом.
Медуллярный рак чаще выявляется у людей старше 55 лет. Это обусловлено увеличением числа соматических мутаций с возрастом.
Способы выявления МРЩЖ
Диагностика медуллярной формы злокачественного процесса щитовидки должна начинаться с детского возраста у тех людей, чьи родственники имеют в анамнезе МРЩЖ. Для этого железу пальпируют, проводят ультразвуковое исследование и собирают анализ крови на содержание тиреоидных гормонов. Для определения онкомутации часто прибегают к сбору венозной крови на содержание протоонкогена RET, как у пациента, так и у его родственников.
В общем режиме обследования у эндокринолога должны присутствовать следующие моменты:
- Сбор анамнеза;
- Физикальное обследование, которое заключается в пальпации шейной зоны на выявление уплотнений и деформационных процессов. Как правило, шейные лимфатические узлы увеличены с одной или чаще, с двух сторон;
- Очень важным и достоверным анализом на наличие медуллярного рака щитовидки, считается метод онкомаркера. Результат, указывающий на концентрационное содержание кальцитонина в крови, влияет на установление окончательного диагноза. Повышение этого гормона прямо указывает на развитие МРЩЖ. В норме, его содержание в крови должно быть до 8,5 пг/мл.
- Ультразвуковое исследование и компьютерная томография помогают определить место и размер опухоли;
- Метод биопсии применяется очень часто. Для этого используется тонкоигольный инструмент, которым набирают биологический материал из зоны поражения, определившейся с помощью УЗИ и исследуют гистологическую природу новообразования;
- Для выявления сопровождающих МРЩЖ патологических процессов в надпочечниках (феохромоцитома), берут на анализ суточный диурез пациента.