Симптомы рака сигмовидной кишки, его стадии, прогноз и лечение
Содержание:
Питание после операции
После операции на сигмовидной кишке пациентов Юсуповской больницы обеспечивают диетическим питанием. Повара готовят блюда из качественных продуктов. В них достаточное количество витаминов и минералов. В меню вводят кефир, йогурт, бифидопродукты, свежие овощи и фрукты. Все блюда готовят с применением щадящих технологий: на пару, отваривают, запекают в духовке или на гриле. При наличии показаний пищу измельчают. Пациенты питаются регулярно, дробно, малыми порциями.
В процессе реабилитации больному следует соблюдать определенные правила:
- употреблять в пищу только свежие продукты;
- продукты должны содержать достаточный комплекс витаминов и минералов;
- сократить до минимума потребление мяса;
- чаще употреблять кефир, йогурт, бифидопродукты;
- больше употреблять свежих овощей и фруктов;
- включать в меню злаковые каши, изделия из муки грубого помола с отрубями;
- периодически включать в меню отварную или приготовленную на пару морскую рыбу;
- пищу принимать в измельченном виде, тщательно пережевывать;
- не переедать, питаться дробно и регулярно.
Рак сигмовидной кишки: причины
Основная причина, возникновения онкопроцесса сигмовидной кишки, на сегодняшний день не определена, но выявлено множество факторов, оказывающих влияние на процессы образования раковых клеток.
Факторы, оказывающие влияние на развитие рака сигмовидной кишки, можно разделить на общие, влияющие на канцерогенные процессы любой локализации, и специфические, связанные с работой самой сигмовидной кишки.
К факторам риска общего плана, можно отнести:
— генетическую предрасположенность;
— возраст;
— негативные привычки (табакокурение, злоупотребление алкогольными напитками);
— неправильное питание (применение в рационе большого количества животных жиров и коротких углеводов);
— воздействие канцерогенных факторов;
— сахарный диабет (2 тип);
— ожирение;
— хронический стресс.
Сигмовидная кишка – это та часть толстого кишечника, где окончательно всасывается вода и формируются каловые массы. Сигма характеризуется S-образной формой и при недостаче веществ, вызывающих перистальтические движения кишечника, возникает застой каловых масс. При таких проблемах нарушается процесс кровообращения в стенках сигмовидной кишки, и происходит всасывание токсических веществ из каловых масс в стенки кишечника, происходит процесс травматизации слизистой, вследствие этого возникают предраковые состояния. На основании этих особенностей строения и функционирования сигмовидной кишки, выделяют специфические факторы риска:
— заболевания толстого кишечника хронического течения (дивертикулит, долихосигма, НЯК, болезнь Крона, хронический колит);
— семейный полипоз кишечника. Эта разновидность патологии, генетически обусловленное заболевание, характеризуется возникновением аденоматозных полипов толстого кишечника, относящихся к предраковым заболеваниям;
— атония кишечника, связанная с возрастными особенностями;
— снижение перистальтических движений кишечника, после перенесенных операций, приема медикаментозных средств, гиподинамии.
Рак сигмовидной кишки: первые симптомы
Для сигмовидной кишки характерно замедленное кровообращение, что способствует медленному росту злокачественных новообразований, дополнительно плотная брюшина, которая обтягивает сигму, сглаживает болевые ощущения, возникающие в процессе развития онкопроцесса. Вследствие этого, специфические проявления появляются на поздних этапах.
Начальные симптомы рака сигмовидной кишки могут быть слабовыраженными и неспецифичными, и следовательно могут быть расценены как симптомы других, не таких опасных патологий толстого кишечника. Учитывая это, нужно быть особо бережным к своему здоровью, и при минимальных симптоматических проявлениях на начальном этапе, консультироваться у профильного специалиста для установки диагноза.
Начальные проявления ничем не отличаются ни у мужчин, ни у женщин.
К первоначальным симптомам рака сигмовидной кишки, относятся следующие проявления изменения перистальтических движений кишечника:
— вздутие по ходу кишечника, как следствие усиленного газообразования. Метеоризм характеризуется нерегулярным высвобождением газов и неспособностью контролировать этот процесс;
— урчание по ходу кишечника;
— регулярная отрыжка воздухом, съеденной пищей;
— галитоз (неприятный запах изо рта);
— позывы к акту дефекации становятся болезненными;
— возникает склонность к запорам или частое изменение характера стула (поносы чередуются с запорами).
На начальном этапе, может возникнуть примесь крови в стуле, в качестве прожилок или сгустков крови, часто принимаемая пациентами за проявления геморроя, на самом деле являющаяся признаком озлокачествления полипозных образований сигмовидного отдела кишечника. Также возможно появление примеси слизи и гнойных элементов в стуле, связанные с возникновением воспалительного процесса.
Диагностика
Диагностика опухолей сигмовидной кишки должна начинаться как можно раньше, только тогда можно говорить о шансе на выздоровление. При обнаружении симптоматики, больному необходимо в короткий срок обратиться к доктору, который выслушает все жалобы, проведет сбор анамнеза и физикальное обследование. Для постановки точного диагноза проводятся такие методы исследования:
- Ультразвуковое исследование (УЗИ) органов брюшной полости – при этом исследовании доктор оценивает структурные изменения желудочно-кишечного тракта, и также может обнаружить регионарные метастазы;
- Развернутый анализ кала – помогает выявить скрытую кровь;
- Ректороманиноскопия – с помощью эндоскопа врач осматривает одну треть кишки;
- Ирригоскопия – контрастная рентгеноскопия кишечника;
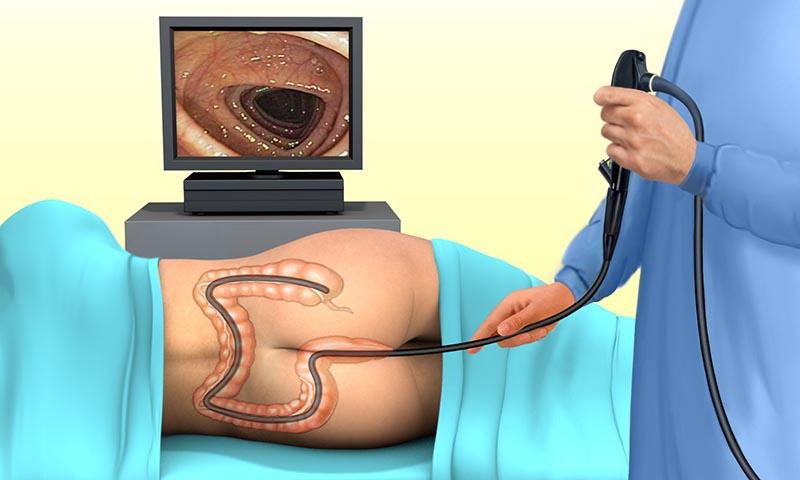
- Колоноскопия – исследование кишечника эндоскопом по всей его длине;
- Прицельная биопсия опухоли, которая проводится во время одного из трех предыдущих исследований для забора биопата для гистологического или цитологического анализа.
Лечение рака сигмовидной кишки
Если установлен диагноз рак сигмовидной кишки и подтвержден гистологически, то следующим этапом, является составление плана лечения, профилактика метастатического обсеменения и реабилитация. Терапия нацелена на удаление новообразования в максимально возможном объеме. Базовым методом удаления опухоли является оперативное иссечение новообразования, в границах здоровых тканей. При необходимости к хирургическому методу добавляют химиотерапию и лучевую терапию.
Химиотерапия – это способ консервативной терапии, использующий препараты, способные оказать влияние на рост и развитие злокачественных клеток. При раке сигмовидной кишки этот метод является только дополнительным методом к оперативному способу. Только в единичных случаях, если опухоль признается неоперабельной или риск хирургического вмешательства превышает риск химиотерапии из-за общего состояния пациента, к примеру в пожилом возрасте, то химиотерапия применяется как альтернативный способ терапии рассматриваемой патологии. В этой ситуации химиотерапия способна затормозить канцерогенный процесс и продлить жизнь, но не вылечить полностью. Химиотерапия применяется и перед операцией, и в послеоперационном периоде. Задачами на предоперационном этапе являются: снижение размера образования, уничтожение злокачественных клеток, замедление развития онкопроцесса. Для этого, чаще используют 5-фторурацил. Задачей химиотерапии на послеоперационном этапе является уменьшение риска прогрессирования онкопроцесса и его рецидива. Препараты, используемые при послеоперационной химиотерапии: при 2-3 стадиях 5-фторурацил, иринотекан, при 4 стадии капецитабин, фторфур, имеют хорошую противорецидивную активность. Для химиотерапевтических препаратов характерно наличие разнообразных побочных эффектов, за счет своего ингибирующего действия на иммунную систему, поэтому химиотерапия применяется только в специализированных отделениях, под наблюдением химиотерапевтов, с использованием дополнительной симптоматической терапии.
Лучевая или радиотерапия, используется только как комбинированный метод при лечении рака сигмовидной кишки, параллельно с операцией и химиотерапией. Только так лучевая терапия даст эффект. При применении перед операцией, радиотерапия уменьшает опухоль и замедляет размножение злокачественных клеток, что увеличивает эффективность хирургического вмешательства.
Рак сигмовидной кишки после операции требует соблюдения определенных диетических рекомендаций, которые восстанавливают нормальную перистальтику кишечника. Впервые 24 часа после операции больной голодает, питание осуществляется за счет парентеральных растворов, вводимых внутривенно. На протяжении последующей недели нельзя применять твердую пищу, используют перетертые супы, разваренные каши, отвары, соки, бульоны. Через 7-10 дней устанавливается полноценный рацион, которому придерживаются всю жизнь.
Диета при раке сигмовидной кишки нацелена на уменьшение в рационе мяса, консервированных продуктов, использования полуфабрикатов, жареной пищи. Максимально увеличивается использование продуктов, которые богаты клетчаткой, витамином С (овощей, фруктов, соков), эти продукты помогают избежать запоров, которые оказывают крайне негативное действие на сигмовидный отдел кишечника после операции.
Диета при раке сигмовидной кишки нужна сбалансированная и должна состоять на 50% из углеводов, на 40% из белков и 10% составляют жиры. Полностью необходимо исключить жирное мясо, жаренное, консервированные продукты, маринады, копчености и колбасы, сдобное тесто, шоколад, черный чай и кофе, газированные напитки и алкоголь, твердый сыр и яйца, цельное молоко, бобовые. В рационе должны присутствовать овощи, не жирное мясо, рыбы, фрукты, большое количество кисломолочных изделий, оливковое масло. При приготовлении пищи используют отваривание, готовку на пару и в духовом шкафу. Пища принимается малыми порциями, 5-6 раз в день.
Данные рекомендации в питании, позволяют восстановить работу кишечника, обеспечивают нужными питательными веществами, витаминами и минералами.
Кодировка заболевания
Злокачественные патологии ободочной кишки находятся под кодом С18 с разделением на подпункты. Опухолевый процесс в сигме кодируется следующим образом: С18.7. При этом существуют дополнительные коды для функциональных и морфологических особенностей новообразования.
Кроме того, прогноз для пациента во многом будет зависеть именно от гистологического типа новообразования. Чем менее дифференцированные клетки обнаружат специалисты в образце, тем более опасным считается заболевание и тем больше шансов быстрого распространения метастатических очагов. В разделе новообразований толстого кишечника находятся разные локализации опухоли, но проблема заключается в том, что патология быстро распространяется. Например, рак слепой кишки по МКБ 10 обозначается С18.0, но только до того момента, как выйдет за пределы отдела кишечника.
При захватывании опухолью нескольких отделов устанавливается код С18.8.
Рак толстой кишки Желудок, кишечник и прямая кишка МКБ 10 C … Википедия
Клетки, повреждение в которых отключает апоптоз, теоретически бессмертны. Больные клетки продолжают бесконтрольное размножение. Злокачественная опухоль это опухоль, свойства которой чаще всего (в отличие от свойств доброкачественной опухоли)… … Википедия
Рак толстой кишки Желудок, кишечник и прямая кишка МКБ 10 C18. C … Википедия
Желудок, кишечник и прямая кишка МКБ 10 C18. C … Википедия
ПОЛИПЫ КИШЕЧНЫЕ
— мед. Полип опухоль на ножке или широком основании, свисающая из стенок полого органа в его просвет, независимо от микроскопического строения. Частота и локализация Профилактические осмотры с использованием эндоскопической аппаратуры показывают … Справочник по болезням
Действующее вещество ›› Панкреатин (Pancreatin) Латинское название Micrasim АТХ: ›› A09AA02 Полиферментные препараты (липаза+протеаза и т.д.) Фармакологическая группа: Ферменты и антиферменты Нозологическая классификация (МКБ 10) ›› C25… … Словарь медицинских препаратов
Рак прямой кишки – злокачественное заболевание конечного отдела рака толстой кишки. Именно последний участок нередко подвергается раковой опухоли, принося больному довольно много проблем. Как и любая другая болезнь – рак прямой кишки имеет код по Международной Классификации Болезней 10 пересмотра, или МКБ 10. Вот и рассмотрим эту опухоль с позиции классификации.
Питание после операции
Составление лечебного рациона после удаления опухоли направлено на предотвращение повторного образования злокачественных элементов, а также укрепление иммунитета, работы пищеварения и организма. Операция проводится по принципу иссечения части кишечника, поэтому в течение двух суток после оной пациенту предписывается голодание. ЖКТ необходим покой и отсутствие напряжения.
В течение следующих семи дней требуется жидкое питание: пюре, перетертые супы, бульоны, компоты, отвары из круп, овощей. Твердая пища рекомендуется в измельченном виде через три недели после операции. Ориентировочный объем жидкости в день составляет 1,5 литра. Питание способствует устранению возникновения запоров, газов.
Рекомендованные продукты:
-
Настои трав, легкие чаи.
-
Легкие супы, жидкие каши.
-
Подсушенный хлеб.
-
Нежирные кисломолочные продукты (исключить молоко).
-
Нежирное мясо, паровые морепродукты.
Отварные, тушеные блюда должны быть с минимальным посолом, из приправ применяется только сушеная зелень. Продукты перед употреблением необходимо обрабатывать термически (пар, варка, тушение). Во время приема пищи оную нужно тщательно пережевывать, порции подаются минимальные, не менее 5 раз в сутки. После операции возможна длительная диарея, поэтому важны крупы, рис, рисовый отвар. Придерживаться принципов ЛП необходимо до полного восстановления функционирования желудочно-кишечного тракта.
Прогноз и продолжительность жизни
По разным данным летальность от рака при своевременном выявлении, плановой подготовке и успешных операциях составляет 2-5%. Согласно общей статистике, при аденокарциноме толстой кишки после радикального хирургического лечения продолжительность жизни более 5 лет наблюдалась у 39 -69% пациентов. Неблагоприятный прогноз после лечения аденокарциномы прямой кишки — 65% больных прожили меньше 5 лет.
Наиболее благоприятный прогноз при аденокарциномах (5 лет живут около 59% больных этой формой), особенно слепой кишки, поскольку операции здесь имеют относительно легкие последствия. При слизистом раке выживаемость составляет 40%, а при темноклеточной аденокарциноме — 46%.
Паллиативные операции при радикально неоперабельном раке продлили жизнь на 5 лет 10% больных. К ним можно отнести и хирургическое лечение опухолей ректума. Здесь очень низкий процент выживания при аденокарциноме прямой кишки, даже после проведенной операции обусловлен быстрым метастазированием в окружающие параренальные узлы, а оттуда в окружающие органы.
Особенности рака сигмовидной кишки
Сигмовидная кишка является частью толстого отдела кишечника, практически завершающей его частью, расположенной непосредственно перед ректумом. Любые онкологические процессы в ней представляют собой опасные состояния организма не только из-за интоксикации раковыми клетками или других общих причин, но и из-за значительного нарушения функционирования пищеварительного тракта.
При новообразовании сигмы возникают следующие проблемы:
- кровотечения, приводящие к тяжелым степеням анемического синдрома, когда требуется переливание крови;
- кишечная непроходимость, вызванная закупоркой просвета кишечника;
- прорастание в соседние органы малого таза (поражение мочеполовой системы у мужчин и женщин);
- разрывы и расплавления стенки кишки с развитием перитонита.
Однако дифференцирование диагноза при любой онкологии толстого кишечника является очень затруднительной задачей из-за сходности симптомов. Подтвердить локализацию новообразования помогут только высокоспецифичные методы обследования.
Кроме того, клиническая картина заболевания может длительное время отсутствовать, возникая только при достижении опухолью значительных размеров. Из-за этого по МКБ 10 рак кишечника достаточно тяжело закодировать и, соответственно, назначать лечение.
Профилактика
Для того, чтобы предотвратить появление рака исполняем следующие рекомендации:
- Не запускаем лечение болезней кишки – геморрой, свищи, анальные трещины.
- Боремся с запорами.
- Правильное питание – упор на растительную пищу.
- Выкидываем вредные привычки – курение и алкоголь.
- Больше физической активности.
- Регулярные медосмотры.
Для диагностики доброкачественных опухолей толстого кишечника используются лабораторные и инструментальные методы исследования. Данные объективного обследования в большинстве случаев являются неинформативными. В некоторых случаях может отмечаться бледность кожи и наличие кровянистых выделений из ануса. Из лабораторных методов применяется общий анализ крови, в котором при наличии кровотечений отмечается снижение уровня эритроцитов и гемоглобина. Признаки анемии чаще всего наблюдаются при множественных кровоточащих полипах толстой кишки. Если доброкачественные опухоли толстого кишечника осложняются воспалением слизистой оболочки, эрозиями или присоединением вторичной инфекции, в общем анализе крови выявляется повышение уровня лейкоцитов и ускорение СОЭ. При проведении анализа кала на скрытую кровь диагностируются незначительные кровотечения, незаметные при осмотре. Из инструментальных методов диагностики используется ирригоскопия (рентгенологическое исследование толстого кишечника): для лучшей визуализации кишки вводят контраст, содержащий барий. При помощи этого исследования обнаруживаются дефекты наполнения слизистой, что свидетельствует о наличии опухоли. Рентгенологическим критерием доброкачественных опухолей толстого кишечника является наличие подвижного дефекта наполнения с гладкими, ровными и четкими краями без изменений рельефа слизистой оболочки. Наличие этих признаков позволяет отличить доброкачественные новообразования от злокачественных. Важным методом диагностики доброкачественных опухолей является эндоскопия различных отделов толстого кишечника. При помощи ректороманоскопии осматривают прямую кишку и нижние отделы толстого кишечника. Колоноскопия дает возможность осмотреть весь кишечник на предмет доброкачественных новообразований. При проведении данной диагностической процедуры проктолог может взять образцы ткани для морфологического исследования, что даст возможность уточнить морфологию опухоли и определиться с тактикой лечения. В большинстве случаев (60-75%) доброкачественные опухоли толстого кишечника хорошо визуализируются при помощи ректоскопа или колоноскопа. Полипы могут располагаться либо на тонкой ножке, либо на широком основании. Слизистая оболочка доброкачественных опухолей толстого кишечника имеет нормальный розовый цвет, хотя в некоторых случаях может быть пурпурно-красной, выделяясь на фоне окружающих тканей. При развитии воспаления слизистая оболочка доброкачественных опухолей становится отечной и гиперемированной, что хорошо видно при эндоскопии толстого кишечника. В случае появления эрозий визуализируется дефект слизистой с отечными краями, покрытый фибринозным налетом.
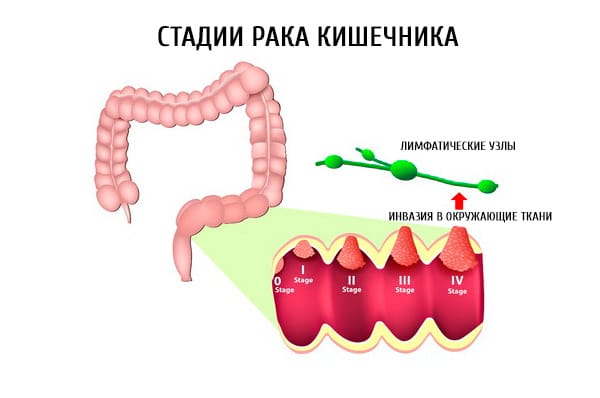
Стадии рака сигмовидной кишки
Рак сигмовидной кишки МКБ по системе шифруется, как С 18.7.
Рак сигмовидной кишки МКБ зашифрован без рака ректосигмоидальной части толстой кишки, которая имеет отдельный код – С 19.
Гистологическая структура опухоли позволяет классифицировать рак на аденокарциному, мукоидный рак, коллоидный, слизистый, мукоцеллюлярный. Эта классификация построена на основе злокачественных изменений возникающих из определенных клеток или слоев кишечника. Аденокарцинома, в свою очередь, делится на высокодифференцированную, умеренно дифференцированную и низко дифференцированную опухоли, зависящие от степени дифференциации злокачественных клеток. Самые положительные прогностические данные у образований с высокой степенью дифференциации. Также выделяют неклассифицируемую карциному, не относящуюся ни к одной из вышеперечисленных форм.
Разделение на стадии карциномы сигмовидной кишки основано на размере образования, глубины ее прорастания и метастатических поражений. Выделяют:
• 1 стадия рака сигмовидной кишки – образование расположено в слизистом или подслизистом слои, размером до 15 мм., метастатические поражения отсутствуют. Если образование выявляется первой стадии и адекватно проведена терапия, прогноз достаточно благоприятный, выживаемость в течение 5 лет около 95%.
• 2 стадия рака сигмовидной кишки – отличается размером образования, перекрывающим просвет кишечника меньше 50%. При этом выделяют 2 а и 2 б стадии. 2 а стадия определяется наличием образования без прорастания в стенку кишечника, метастазирования нет. Для стадии 2 б характерна инфильтрация злокачественного образования в стенку кишечника и наличие единичных метастазов в соседние лимфоузлы. Пятилетняя выживаемость для этой стадии составляет до 75%.
• 3 стадия рака сигмовидной кишки – аналогично выделяют ее подвиды. Стадия 3 а отличается опухолью перекрывающей просвет на половину, но без метастатических изменений. На стадии 3 б уже появляются множественные метастатические изменения в регионарных лимфоузлах. При данной стадии благоприятность прогноза снижается до 45%.
• 4 стадия рака сигмовидной кишки – это наличие новообразования, перекрывающего просвет кишечника, с множественными удаленными метастазами и прорастанием новообразования в близлежащие органы. При данной стадии, прогноз 5-летней выживаемости около 20%.
В зависимости от вида роста опухоли выделяют:
— экзофитный рост, отличающийся ростом образования в просвет кишечника. Выделяют разновидности – полиповидный, ворсинчатый и ворсинчато-папиллярный канцер;
— эндофитный рост, отличается ростом образования в глубину стенки. Выделяют: инфильтративный, язвенно-инфильтративный и циркулярно-стриктурирующий рак.
От особенности роста ракового образования, зависят её симптоматические проявления.