Паллиативная медицинская помощь
Содержание:
- Что могут предпринять страны?
- «Не стой над пациентом — посиди рядом»
- Сущность паллиативной помощи
- Порядок оказания паллиативной медицинской помощи в России
- Ограниченный доступ к паллиативной медицинской помощи
- Как происходит госпитализация в онкологический хоспис?
- Как часто я могу навещать родственника?
- Какие методы обезболивания применяются для больных раком?
- В России
- Что такое паллиативная медицина и кто в ней нуждается
- Определение локализации и объема метастатического поражения
- Цели и задачи паллиативной помощи
- Где оказывают паллиативную помощь
- Где получить помощь
Что могут предпринять страны?
На национальных системах здравоохранения лежит ответственность за включение паллиативной медицинской помощи в континуум помощи, оказываемой лицам с хроническими и опасными для жизни расстройствами здоровья, а также за интеграцию ее оказания с программами
профилактики, выявления на раннем этапе и лечения заболеваний. Имеются в виду, как минимум, следующие компоненты:
- меры политики в области здравоохранения, направленные на учет и финансирование услуг паллиативной помощи в рамках национальных систем здравоохранения на всех уровнях медицинского обслуживания;
- меры политики, направленные на усиление и увеличение людских ресурсов, в том числе обучение имеющихся специалистов здравоохранения, включение паллиативной медицинской помощи в основную учебную программу всех новых работников здравоохранения, а также
обучение волонтеров и представителей общественности; и - политика в отношении лекарственных средств, обеспечивающая доступность основных препаратов для симптоматического лечения, в частности опиоидных анальгетиков, для применения в целях облегчения боли и проявлений дыхательной недостаточности.
Наибольшая эффективность паллиативной помощи достигается при условии своевременного обращения к ней на соответствующих этапах болезни. Своевременное оказание паллиативной помощи не только улучшает качество жизни пациентов, но и позволяет
сократить число случаев неоправданного обращения за госпитальной помощью и услугами здравоохранения.
Паллиативную медицинскую помощь следует оказывать в соответствии с принципами всеобщего охвата медицинским обслуживанием. Все население, независимо от уровня доходов, характера заболевания или возраста, должно иметь доступ к установленному в национальных
масштабах набору основных медицинских услуг, включая паллиативную медицинскую помощь. Финансовые системы и системы социальной защиты должны учитывать, что бедные и маргинализированные группы населения обладают правом человека на паллиативную медицинскую
помощь.
Работа в составе многопрофильной бригады специалистов требует от среднего медицинского персонала, особенно лиц, работающих с пациентами, которые страдают тяжелыми заболеваниями, наличия навыков паллиативной помощи.
Специализированная паллиативная помощь является компонентом паллиативного медицинского обслуживания. Тем не менее, устойчивая, качественная и доступная система паллиативной помощи должна быть интегрирована в первичное медико‑санитарное обслуживание, оказание
помощи по месту жительства и на дому и обеспечивать содействие лицам, осуществляющим уход, например, членам семей пациентов и общинным волонтерам. Обеспечение паллиативной помощи должно рассматриваться в качестве этического долга работников здравоохранения.
«Не стой над пациентом — посиди рядом»
У волонтера Сони розовый костюм, делающий ее похожей на медсестру — она сама решила, что хочет такую «форму». Поэтому пациенты называют ее «цветочек». Пока своими глазами не увидишь, как она приподнимает тяжелую инвалидную коляску, не верится, что у нее это получится. Но Соня умеет еще и не такое: она окончила курсы по уходу за тяжелобольными, предназначенные для медсестер. Сейчас она вместе с Гулей — сиделкой от «Веры» — ухаживает за пациентами: купает, гуляет, кормит.
Гулять с пациентами нужно в любую погоду. Соня и Гуля катят коляски по лужам. Волонтер заглядывает под дерево, находит там каштаны и протягивает их пациентке. Затем собирает для нее букет из желтых кленовых листьев. Позже Соня мне объясняет: у этой женщины был инсульт.
«После этого у людей иногда появляется речевая дисфункция, а речь связана с мелкой моторикой. Как у детей: если маленький ребенок не разговаривает, ему нужно заниматься с кубиками, трогать разные на ощупь предметы. При восстановлении после инсульта работает та же схема, — говорит она. — Эта женщина сейчас ушла в себя, спряталась в кокон. Чтобы ее вытащить, нужны хоть какие-то эмоции. Желтые листья — как раз для этого».
Сущность паллиативной помощи
Онкологических больных на последней неоперабельной стадии мучают мучительные боли и страх перед смертью. Людям требуется поддерживающая терапия, которая снизит болевые симптомы. Также требуется обеспечить таким больным максимально возможные комфортные условия в последние дни или месяцы жизни. Паллиативное лечение старается эти нужды выполнить и поддержать близких родственников – понятие метода заключается в упомянутых принципах. Уход за человеком с онкологией и переживания ложатся на плечи ближайших родственников.
Последние месяцы перед смертью для больного и родственников – непростое испытание. Человек знает, что его ждёт, также это знают и родные. Изменить ситуацию невозможно. Здесь требуется придерживаться многих принципов – этических, эмоциональных, физических и проч. Помощь требуется и умирающему, и близкому окружению. Паллиативная медицинская помощь в период тяжёлого напряжения приносит ощутимое облегчение каждой стороне.
Применение паллиативной помощи обширно – в онкологии, кардиологии, болезнях опорно-двигательного аппарата, патологиях неврологического характера и прочих.
Порядок оказания паллиативной медицинской помощи в России
Согласно 41 статье Конституции РФ, право на бесплатное паллиативное лечение имеют все граждане с соответствующим диагнозом. Поддерживающее лечение оказывают в амбулаторных и стационарных условиях медработники, которые прошли специальное обучение.
Проводится целый комплекс лечебных мер, которые помогают избавиться от боли и других мучительных симптомов, улучшить качество жизни инкурабельных больных. При этом пациент имеет право самостоятельно выбирать медицинское учреждение.
Чтобы получить направление в медицинские организации, которые оказывают паллиативную поддержку, нужно обратиться к терапевту или специалисту узкого профиля.
Чаще паллиативную поддержку оказывают в амбулаторных условиях или в дневном стационаре. Решение о направлении больного в стационар принимают врачи. Если нет возможности провести поддерживающую терапию в амбулаторных условиях или дневном стационаре, то пациента направляют в медучреждение, в состав которого входит отделение или центр паллиативной помощи.
Инкурабельные больные могут получить бесплатную медицинскую помощь в определенные сроки. Экстренная помощь всегда оказывается безотлагательно.
Плановую госпитализацию осуществляют не позже, чем через 2 недели (для Москвы) с момента выдачи направления врачом. В других регионах сроки ожидания стационарной помощи могут достигать 30 дней.
Таким образом, поддерживающая медицинская помощь оказывается паллиативным больным, которые страдают от неизлечимых, быстро прогрессирующих патологий:
- Злокачественные опухоли;
- Функциональная недостаточность внутренних органов на стадии декомпенсации;
- Хронические заболевания на терминальной стадии, болезнь Альцгеймера.
Амбулаторное лечение проводиться в специализированных кабинетах или осуществляется выездными патронажными службами.
Стационарная паллиативная помощь оказывается в хосписах, домах и отделениях сестринского ухода, специализированных отделениях. Медицинские учреждения, которые поддерживают неизлечимо больных людей взаимодействуют с религиозными, благотворительными и волонтерскими организациями.
Ограниченный доступ к паллиативной медицинской помощи
По оценкам, ежегодно в паллиативной медицинской помощи нуждаются 40 миллионов человек, 78% из которых проживают в странах с низким и средним уровнем дохода. Что касается детей, 98% нуждающихся в паллиативной медицинской помощи проживают в странах
с низким и средним уровнем дохода, а почти половина из них — в Африке.
Для решения проблемы неудовлетворенной потребности в паллиативной медицинской помощи во всем мире необходимо устранить ряд серьезных препятствий:
- зачастую паллиативная медицинская помощь не реализуется ни в каком виде в рамках национальных стратегий и систем здравоохранения;
- обучение работников здравоохранения в области паллиативной медицинской помощи нередко проводится в ограниченном объеме или не предусмотрено; а также
- доступ населения к опиоидным анальгетикам является недостаточным и не соответствует международным конвенциям о доступе к основным лекарственным средствам.
По данным обследования ВОЗ в отношении неинфекционных заболеваний, проведенного среди 194 государств-членов в 2019 г., финансирование паллиативной помощи было доступно в 68% стран, а охват по крайней мере половины нуждающихся в ней пациентов, согласно
информации предоставленной государствами, удалось обеспечить лишь в 40% стран (1).
Международный комитет по контролю над наркотиками пришел к заключению, что в 2018 г. на долю 79 процентов мирового населения, главным образом людей, проживающих в странах с низким и средним уровнем дохода, приходилось всего 13 процентов
от общего объема морфина, который применяется для обезболивания и облегчения страданий, или 1 процент от 388 тонн морфина, производимого во всем мире. Эти значения превосходят показатели, зарегистрированные в 2014 г., когда
на долю 80 процентов мирового населения приходилось всего 9,5 процента морфина, применяющегося для обезболивания и облегчения страданий, тем не менее неравное положение стран с низким и средним уровнем дохода и стран с высоким уровнем дохода
в части использования наркотических средств для паллиативной помощи по-прежнему вызывает обеспокоенность (2).
К другим факторам, препятствующим оказанию паллиативной медицинской помощи, относятся:
- отсутствие информированности среди лиц, формулирующих политику, работников здравоохранения и общественности о том, что из себя представляет паллиативная медицинская помощь и какую пользу она может принести пациентам и системам здравоохранения;
- культурные и социальные барьеры, например представления о смерти и процессе умирания;
- заблуждения относительно паллиативной медицинской помощи, например мнение о том, что она предназначена только для онкологических больных или что она полагается в последние недели жизни; и
- ошибочные представления о том, что доступ к опиоидным анальгетикам будет способствовать росту случаев злоупотребления психоактивными веществами.
Как происходит госпитализация в онкологический хоспис?
По звонку, форме обратной связи, переданной с сайта, или заявке по электронной почте с Вами связывается врач-координатор или сотрудник службы госпитализации онкологического хосписа. Он ответит на все вопросы, запишет на прием или организует госпитализацию. Далее, при необходимости, к Вам высылается бригада скорой и неотложной помощи. Либо мы ожидаем самостоятельного прибытия самого пациента или в сопровождении родственников, в назначенное время. С собой достаточно взять паспорт, а также по возможности, имеющиеся на руках медицинские документы, включая результаты обследований и выписки из предшествующих лечебных учреждений.
При госпитализации в частный хоспис оформляется двух- (между пациентом и Клиникой) или трех-сторонний (между пациентом, родственником и Клиникой) договор. К нему прилагается комплект информированных согласий и предварительный план лечения или комплексная программа лечения с указанием объемов и стоимости планируемых к оказанию медицинских услуг. После согласования деталей предварительного плана пациент направляется в палатное отделение. В случае поступления пациента с бригадой скорой и неотложной помощи, он направляется в отделение реанимации параллельно с оформлением документов.
В период госпитализации пациент размещается в палате хосписа согласно договора. За ним закрепляется лечащий врач-онколог. При необходимости ему оказываются услуги сиделки, организуется сестринский пост. Пациент находится в отделении под круглосуточным наблюдением врачей и медсестер. Далее оказывается весь необходимый объем медицинской помощи, назначенной лечащим врачом.
В период пребывания проводится лекарственная терапия и реабилитационные мероприятия, выполняются хирургические манипуляции и операции. Перед выпиской наши специалисты назначают поддерживающую медикаментозную терапию, подбирают обезболивающую терапию для домашних условий, обучают правилам ухода за пациентами родственников.
Как часто я могу навещать родственника?
Количество посещений не ограничено. Стационар предоставляет возможность родственникам круглосуточно пребывать в палате.
Какие методы обезболивания применяются для больных раком?
В лечении хронического болевого синдрома мы придерживаемся рекомендованной ВОЗ «трехступенчатой системой обезболивания». На первой ступени применяют неопиоидные анальгетики, на второй дополняют «мягкими» опиодными анальгетиками, при выраженном болевом синдроме, на третье ступени — сильнодействующие опиоидные анальгетики.
Кроме того, могут применяться:
- Блокады нервных окончаний;
- Эпидуральные методы анестезии;
- Химический нейролизис нервных волокон.
Методы обезболивания всегда подбираются индивидуально.
- Чем мы отличаемся от государственной больницы?Принципиальное отличие состоит в том, что в государственных лечебных учреждениях оказываются медицинские услуги в соответствии с отраслевыми стандартами и правилами. К сожалению, по паллиативной медицине в Российской Федерации таковых нет. Более того, они не покрываются из средств Фонда обязательного медицинского страхования. Поэтому, в большинстве случаев паллиативных пациентов стараются не брать в государственных больницах и при первой же возможности переводить их в хосписы или выписывать домой.
- Чем мы отличаемся от государственного хосписа?Ключевым отличием является возможность находится в стационаре неограниченно долго. Вторым главным отличием является объем оказываемой медицинской помощи — мы можем выполнить полный объем классической медицинской и паллиативной помощи для пациентов с онкологическими, неврологическими и иными заболеваниями; мы оказываем реабилитационно-восстановительные услуги, которые обеспечивают психо-эмоциональный подъем пациентов и их родственников; мы активно управляем болевым синдромом, обеспечивая высокое качество жизни, и полное отсутствие болевых ощущений.
- Чем мы отличаемся от частного дома сестринского ухода?В любом доме сестринского ухода нет права на оказание медицинской помощи. Это учреждения социального типа, обеспечивающие пребывание, кормление и развлечение постояльцев. Даже название клиентов у нас — «пациенты», у домах сестринского ухода — «гости», объясняет принципиальную разницу.
В России
21 февраля 2019 Госдума приняла в третьем чтении закон об организации паллиативной медицинской помощи. Накануне, выступая перед Федеральным Собранием, Владимир Путин поручил депутатам ускорить принятие закона о паллиативной помощи. По оценке президента, в ней нуждаются от 800 тысяч до миллиона россиян.
6 марта 2019 года президент России Владимир Путин ратифицировал закон об оказании паллиативной помощи после прохождения законопроекта через обе палаты Федерального Собрания РФ. В документе, в числе прочего, отмечается, что в Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» вносятся изменения касательно облегчения связанной с заболеванием боли лекарствами, в том числе наркотического и психотропного характера (включая возможность предоставления гражданам в рамках паллиативной помощи бесплатных лекарственных препаратов).
Ассоциация паллиативной медицины
Своими основными целями Российская Ассоциация паллиативной медицины называет:
- консолидацию медицинского сообщества в решении проблем здравоохранения,
- профессиональная поддержка специалистов, занятых в области паллиативной медицинской помощи;
- содействие разработке и внедрению в здравоохранение оптимальных, призванных улучшить качество жизни пациентов:
- организационно-методологических форм,
- методов,
- новых технологий.
Ассоциация уделяет пристальное внимание созданию новых региональных отделений в субъектах РФ, а также открыто для индивидуального членства.
В настоящий момент состав правления Российской Ассоциации паллиативной медицины насчитывает 30 членов. Среди них — Арам Адверикович Даниелян, главный врач петербургского Социального Гериатрического Центра «ОПЕКА».
В Москве функционирует Многопрофильный центр паллиативной помощи, основное направление которого — облегчение тяжелых заболеваний и улучшение качества жизни неизлечимо больных, а также оказание психосоциальной помощи пациентам и их семьям.
Что такое паллиативная медицина и кто в ней нуждается
Паллиатив (от фр. palliatif от лат. pallium — покрывало, плащ) — это нерадикальное решение, полумера, применяемая тогда, когда радикальные решения просто невозможны.
Паллиативная медицина, соответственно, — особый раздел медицины, составная часть понятия «паллиативная помощь». В ее задачи не входит полное излечение, поскольку оно невозможно. Ее цель — улучшить качество жизни пациентов со смертельной болезнью, используя достижения современной науки. Паллиативная медицина может продлить жизнь, уменьшить боль и тягостные симптомы.
Паллиативная медицина работает со следующими заболеваниями:
- Сердечно-сосудистые заболевания (например, пациенты с терминальной стадией хронической сердечной недостаточности) — 38,5%Онкологические заболевания — 34%
- Хронические респираторные заболевания (например, ХОБЛ — хроническая обструктивная болезнь легких) — 10,3%
- СПИД — 5,7%
- Диабет — 4,6%
Кроме того, в паллиативной помощи нуждаются люди с почечной и печеночной недостаточностью, ревматоидным артритом, деменцией и тяжелыми неврологическими диагнозами типа бокового амиотрофического склероза (которым болел Стивен Хокинг) или рассеянного склероза.
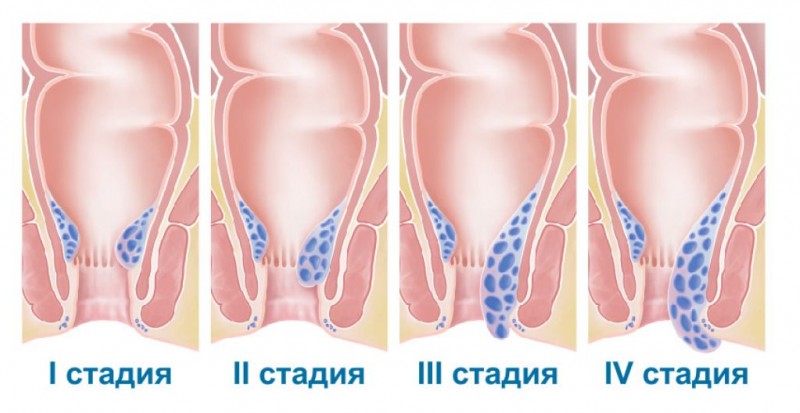
Однако чаще всего словосочетание «паллиативная медицина» применяется все же в контексте терапии онкологических заболеваний III-IV стадии.
История паллиативной помощи началась еще в VI веке, когда в Европе создавали первые приюты для пилигримов — «hospice». На протяжении всего Средневековья хосписы, богадельни, дома сестринского ухода организовывались только силами церкви. Врачи — лечили тех, кого можно было спасти. Умирающими медицина систематически не занималась.

Гравюра XIII века — прием путников и уход за больными
Проблема в том, что и сегодня многие даже не слышали о паллиативной медицине, либо не знают, что она в принципе есть в России. И соответственно, представления о процессе умирания и последних этапах жизни у них до сих пор несколько средневековые.
Но учреждение паллиативной медицины — не синоним хосписа.
В хоспис люди попадают обычно в последние 3-6 месяцев жизни, и больше из него не выходят. Задача паллиативной медицины — как раз наоборот, «отвязать» пациента от больничной койки, сделать его жизнь по возможности активной до момента смерти и даже отсрочить конец.
Задача нетривиальная — симптомы неизлечимых заболеваний обычно тяжелые, затрагивают сразу несколько систем организма. Для борьбы с ними используют и хирургическое, и фармакологическое лечение, психологию, трансфузиологию, современную медицинскую технику и экспериментальные методики. Да, весь арсенал современной медицины используют там, где нет надежды на излечение. Ради того, чтобы дать смертельно больному человеку возможность завершить дела и достойно закончить жизнь.
Иными словами, более старый вариант понимания паллиативной медицины единственно как меры облегчения предсмертных страданий, заменяется концепцией продления активной жизни, несмотря на наличие смертельного заболевания. При этом все больше времени уделяется работе не только с самим пациентом, но и с его близкими.

Схема интеграции паллиативной медицины в стандарты помощи в конце жизни
Определение локализации и объема метастатического поражения
При бесперспективности противоопухолевой терапии, когда ее резервы исчерпаны, больной подлежит целенаправленному симптоматическому лечению с обязательной оценкой его эффективности, необходимой для коррекции лечебных мероприятий. Для этого онкологу необходимо владеть сведениями о точной локализации и объеме метастатических поражений:
- рентгенологическое исследование органов грудной клетки;
- ультразвуковое исследование или компьютерная томография органов брюшной полости;
- компьютерная томография или сканирование костей скелета;
- магнитно-резонансная томография;
- КТ центральной нервной системы при наличии соответствующих симптомов.
Цели и задачи паллиативной помощи
Ранее паллиативной поддержкой считалась симптоматическая терапия, обращенная на помощь онкобольным. Данное понятие сегодня охватывает пациентов, страдающих любым неизлечимым хроническим недугом на терминальном этапе течения патологии. Сегодня паллиативная помощь больным является направлением социальной сферы и медицинской области деятельности.
Основополагающая цель паллиативной помощи заключается в оптимизации качества жизнедеятельности инкурабельных пациентов, их родни, семей при помощи предотвращения и снятия болезненной симптоматики за счет раннего обнаружения, внимательного оценивания состояния, купирования приступов боли и иных неприятных проявлений со стороны психофизиологии, а также устранения проблем духовного характера.
Одним из узловых направлений рассматриваемого ответвления медицины является оказание вспомогательных мероприятий тяжелобольным индивидам в условиях их обитания и поддержка стремления жить.
Когда лечебные мероприятия, применяемые в стационаре, оказываются практически неэффективными, пациент остается вдвоем с собственным опасением, переживаниями и мыслями. Поэтому нужно, прежде всего, стабилизировать эмоциональный настрой самого инкурабельного больного индивида и родни.
Ввиду этого можно выделить первоочередные задачи рассматриваемой разновидности врачебной практики:
— купирование болей;
— психологическая поддержка;
— формирование адекватного воззрения и отношения к неминуемой смерти;
— решение проблем биомедицинской этики;
— удовлетворение потребностей духовной направленности.
Паллиативная помощь оказывается амбулаторно. Ответственность за своевременность ее оказания лежит на системе здравоохранения, государстве и социальных институтах.
При большинстве госпиталей открыты кабинеты, деятельность которых сосредоточена на помощи неизлечимо больным субъектам. В таких кабинетах ведется надзор за состоянием и общим здоровьем субъектов, выписываются лекарственные средства, выдаются направления на консультации специалистов, стационарное лечение, проводятся консультации, осуществляются мероприятия, обращенные на повышение эмоционального настроя пациента.
Различают три больших группы неизлечимо больных индивидов и субъектов, нуждающихся в индивидуальном паллиативном уходе: люди, страдающие злокачественными новообразованиями, СПИДом и неонкологическими прогрессирующими патологиями хронического течения на последних этапах.
По мнению части медиков, критериями отбора нуждающихся в поддерживающих мероприятиях являются, пациенты, когда:
— ожидаемая длительность их существования не превышает порога 6 месяцев;
— существует несомненность факта, что всякие попытки терапевтического воздействия нецелесообразны (включая и уверенность врачей в достоверности диагноза);
— наличествуют жалобы и симптоматика дискомфорта, требующие специальных умений для осуществления ухода, а также симптоматической терапии.
Организация паллиативной помощи нуждается в серьезной доработке. Проведение ее мероприятий наиболее актуально и целесообразно дома у пациента, поскольку большинство инкурабельных больных желают провести оставшиеся дни собственного существования дома. Однако сегодня оказание паллиативной помощи на дому не развито.
Таким образом, основополагающей задачей паллиативной помощи является не продление либо сокращение бытия человека, а повышение качества существования, дабы оставшиеся время человек смог прожить в максимально спокойном состоянии духа и смог использовать оставшиеся дни наиболее плодотворно для себя.
Паллиативную помощь следует оказывать инкурабельным больным незамедлительно при обнаружении начальной патологической симптоматики, а не исключительно при декомпенсации функционирования систем организма. Каждый индивид, страдающий активным заболеванием прогрессирующего характера, которое приближает его к смерти, нуждается в оказании поддержки, включающей множество сторон его бытия.
Где оказывают паллиативную помощь
В
онкологических центрах лечат раковых больных с благоприятным прогнозом. Если
есть шансы победить карциному, то врач-онколог сделает все возможное для
излечения. Когда любые методы терапии бессмысленны, то медицина не будет
тратить время и ресурсы на безнадежного больного (как бы грустно это не
звучало). Паллиативное лечение рака проводится в следующих местах:
- Хоспис;
- Отделения
паллиативной медицины при больнице; - Дневной
стационар поликлиники; - Специализированные
лечебно-диагностические центры; - Кабинеты
обезболивания; - Сестринский
хоспис на дому.
При метастатическом раке и 4 стадии онкологии крайне сложно что-либо изменить. Карцинома победила. Все, что может медицина – поддержать онкологического пациента в конце Пути.
Качество жизни онкобольного в терминальной стадии – это обезболивание сильными препаратами, лучевая терапия для остановки кровотечения при раке шейки матки 4 стадии, решение проблем с питанием на фоне раковой кахексии при онкологии в желудочно-кишечном тракте, психотерапия и психологическая поддержка, сестринский уход. Паллиативное лечение рака является одним из важнейших элементов терапии в онкологии.
Но
– всегда есть ложка дегтя в бочке меда: острая нехватка хосписов и любых других
учреждений паллиативной помощи, отсутствие медицинских работников и
специалистов по психологической поддержке оставляет сотни тысяч пациентов один
на один с раковой опухолью.
Где получить помощь
В 2018 году по данным мониторинга взрослые пациенты могли обратиться в 66 кабинетов паллиативной помощи. Они работают в 47 медицинских организациях. Кроме того, в городе есть десять выездных служб паллиативной помощи для взрослых и три выездные службы для детей, включая некоммерческую службу детского хосписа «Дом с маяком». Девять из них (для оказания помощи взрослым пациентам и их семьям) созданы на базе Московского многопрофильного центра паллиативной помощи, образованного в 2015 году. Через два года, в 2017-м, к нему присоединили Первый московский хоспис имени В.В. Миллионщиковой и семь его филиалов. Директор центра — Анна (Нюта) Федермессер, учредитель благотворительного фонда помощи хосписам «Вера».
В стационарных условиях паллиативную помощь взрослым оказывают в 11 учреждениях, в том числе в Центре паллиативной помощи с филиалами-хосписами (440 мест), отделениях, работающих в многопрофильных городских клинических больницах (240 мест), а также в психиатрической клинической больнице № 1 (360 мест).