Лобная менингиома: утешителен ли прогноз?
Содержание:
Диагностика
Прогноз данной патологии головного мозга сделать сложно, не проводя специальных медицинских обследований, так как в начале развития проявление опухолевого процесса может быть слабым и установить верный диагноз становится очень сложно. Симптоматология менингиомы обычно связана с развитием проблем с памятью, слуховым аппаратом, органами зрения, координации движений, речевым аппаратом и т. д.
Симптоматологию провоцирует давление на отдельные участки головного мозга. Обычно доктор в самом начале выполняет неврологическое обследование, по результату которого проверяются рефлексы, функции зрения, слуха, мозжечка и вестибулярного аппарата. Кроме того, прибегают к обязательным способам диагностирования, среди которых:
- Анализ крови — лабораторные исследования доступны для выявления такого новообразования, как менингиома.
- Электроэнцефалограмма — при помощи данной методики фиксируется активность головного мозга посредством измерения проходящего через мозг электротока.
- Ангиография — используя контрастирующее вещество, вводится инъекция, благодаря чему выделяются кровеносные сосуды в мозгу. Этот метод используют для выявления интенсивности снабжения раковой опухоли кровью. Ангиографию применяют в качестве подготовки перед оперативным вмешательством или как дополнительный способ диагностирования.
- МРТ — магнитно-резонансная томография. Используются магнитные волны, которые дают возможность получить четкую послойную картинку о состоянии головного мозга.
- МРС — магнитно-резонансная спектроскопия. Помогает определить характер и химический профиль новообразования.
- КТ — компьютерная томография. Метод диагностики применяется для визуализации головного мозга.
- ПЭТ — позитивно-эмиссионная томография. Позволяет выявить в головном мозге рецидивы, но активного распространения не получила, так как имеет низкую специфичность и дорого обходится.
Самый достоверный прогноз раковой опухоли головного мозга дает биопсия. В период проведения операции докторами извлекается частичка опухоли для определения ее классификации. Иногда хирург в процессе биопсии может сразу удалить всю опухоль.
Признаки патологии
До определенного момента человек может даже не подозревать, что в его мозговых клетках произошел сбой деления и начал формироваться очаг атипии. Он продолжает вести привычный для себя стиль жизни, выполнять трудовые обязанности с интеллектуальной нагрузкой. Лишь иногда его будут беспокоить кратковременные головные боли, головокружения, приступы слабости и тошноты.

Однако по мере прогрессирования новообразования симптоматика менингиомы фалькса становится более характерной. Поскольку очаг располагается в глубине мозговых тканей, специалисты традиционно выделяют две подгруппы признаков поражения – общесоматические, а также очаговые неврологические.
В первой подгруппе преобладают симптомы:
- цефалгии – болевые ощущения под черепной коробкой, которые практически не поддаются стандартным анальгетикам;
- атаки тошноты и рвоты центрального генеза – после их стихания выраженного облегчения самочувствия не наступает;
- появление сложностей с освоением новой информации и даже воспроизведением ранее усвоенных знаний/умений;
- усиление слабости в конечностях с какой-либо одной стороны;
- появление эпилептических приступов, которые ранее для человека не были присущи.

Подобные проявления являются прямым следствием возрастающего из-за менингиомы серпа внутричерепного давления. Очаговая неврологическая симптоматика – итог непосредственного давления опухоли на определенные части мозговых структур выражается в:
- ухудшении зрительной/слуховой деятельности;
- изменении обоняния – вплоть до галлюцинаций неприятных запахов;
- нарастающих психических отклонениях личности;
- сбоях координации движений;
- параличах конечностей.

Даже выявление у себя одного из перечисленных признаков формирования менингиомы – повод незамедлительно обратиться к специалисту для консультации.
Развитие патологии
Некоторые менингиомы обнаруживаются вдоль оболочки в венозных пазухах головного мозга и у основания черепа, где клетки арахноидальной оболочки наиболее многочисленны. Подтипы опухоли основаны на местонахождении опухоли:
- Менингиома кавернозного синуса. Возникает вблизи области, которая отводит венозную кровь из мозга к сердцу.
- Церебеллопонтинная менингиома (в области намета мозжечка): расположена около края мозжечка; в этой области обычно встречаются акустические невромы (вестибулярная шваннома).
- Конвекситальная менингиома: расположена на верхней поверхности мозга, в области лобной зоны.
- Менингиома Foramen Magnum: расположена рядом с отверстием у основания черепа, через которое проходит нижняя часть ствола мозга.
- Интраорбитальная менингиома: расположена внутри или вокруг глазниц.
- Внутрижелудочковая менингиома: расположена в желудочках мозга, через которые спинномозговая жидкость циркулирует внутри черепа.
- Обонятельная менингиома: расположена вдоль нервов, соединяющих нос с мозгом.
- Парасагиттальная или ложная менингиома: расположена рядом со складкой мозговой оболочки, которая разделяет два полушария мозга.
- Инфратенториальная Менингиома Petrous Ridge: поражается часть височной кости и органы слуха.
- Менингиома задней ямки: формируется в задней черепной ямке мозга.
- Клиновидная менингиома: обычно выявляется рядом с клиновидной костью за глазами.
- Спинальная менингиома: расположена в позвоночнике, в некоторых случаях непосредственно рядом со спинным мозгом.
- Супраселлярная менингиома: залегает рядом с областью черепа, где находится гипофиз.
- Тенториум-менингиома: расположена рядом с местом, где большой мозг соединяется со стволом мозга.
Классификация опухолей головного мозга по ВОЗ является наиболее широко используемым инструментом в онкологии. Классификационная схема ВОЗ выделяет 15 вариаций менингиом в соответствии с их типом клеток, как их видно под микроскопом. Эти вариации называются гистологическими подтипами менингиомы:
- Класс I – доброкачественные опухоли
- Класс II — нетипичные
- Класс III – злокачественные.
По типу клеток:
- Менинготелиальные (I)
- Волокнистые (фибробластные) (I)
- Переходные (смешанные) (I)
- Псаммоматозные (I)
- Ангиоматозные (I)
- Микрокистозные (III)
- Секреторные (I)
- Богатые лимфоцитарными клетками (I)
- Метапластические (I)
- Хордоидные (II)
- Атипические (II)
- Светло-клеточные(II)
- Анапластические (III)
- Папиллярные (III)
- Рабдоидные (III).
Нетипичные менингиомы (на которые приходится от 7-8% случаев менингиомы) демонстрируют повышенные тканевые и клеточные аномалии. Эти опухоли растут быстрее, чем доброкачественные менингиомы, и могут проникать в мозг. Атипичные менингиомы имеют более высокую вероятность рецидива, чем доброкачественные формы.
Злокачественные варианты проявляют повышенные клеточные аномалии и растут быстрее, чем доброкачественные и атипичные менингиомы. Злокачественные менингиомы чаще всего проникают в мозг, распространяются на другие органы тела и рецидивируют чаще, чем два других типа.
Общая характеристика менингиомы головного мозга

Образованию доброкачественной менингиомы у человека способствует множество факторов – от негативной наследственности до перенесенных травм черепа. Тем не менее по сути – это очаг атипии клеток, который в любой момент может стать злокачественным. Поэтому при менингиоме лечение должно начинаться незамедлительно, чтобы избежать подобных осложнений.
Классификация
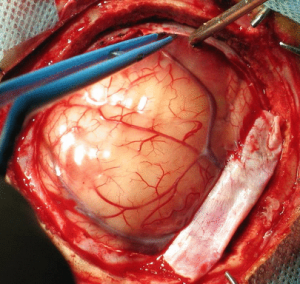
Внешне менингиома головного мозга никоим образом себя не проявляет, ведь ее очаг расположен внутри черепа, к примеру в районе кавернозного синуса. Однако если заглянуть внутрь головы, то опухоли свойственны круглые очертания и плотная консистенция.
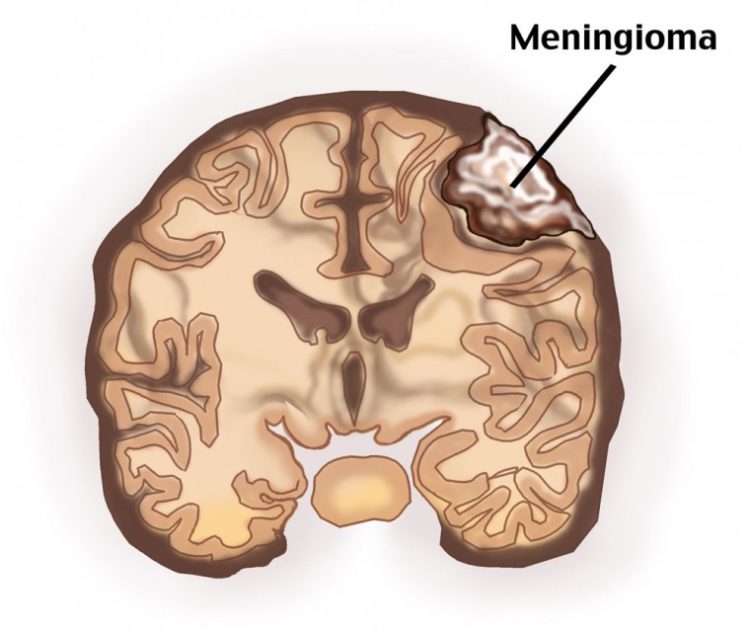
По международной классификации заболеваний доброкачественной менингиоме присвоен код D33. Принято выделить следующие ее основные формы:
- фальс – развивается в серповидном отростке мозга, из симптомов характерны судорожные состояния вплоть до эпилепсии;
- петрифицированная – из первичных симптомов выделяют нарастающую слабость и повышенную утомляемость;
- менинготелиоматозная – опухолевый очаг отличается медленным ростом, поэтому выявляется поздно;
- ангиоматозная – опухоль с хорошо развитой сетью кровеносных сосудов, что способствует ее быстрому росту;
- конвекстильная – у больных рано появляются проблемы со слухом, а также речью;
- обызвествленная менингиома – чаще диагностируют в теменной области, поэтому больным присущи расстройства ориентации в пространстве и сбои мышления.

Для злокачественной менингиомы предусмотрен код МКБ-10 – С71. Среди диагностируемых форм болезни преобладают атипичный либо анапластический тип новообразования.
Локализация менингиомы
Большое значение для подбора оптимальной схемы лечения опухоли – менингиомы имеет ее расположение внутри головного мозга. Так, поражение лобных долей обязательно затрагивает психику человека, вплоть до тяжелых депрессий и галлюцинаций.

При менингиоме бугорка турецкого седла прогноз относительно благоприятный. Это наиболее безопасный вариант заболевания. Для менингиомы височной области характерно присуща ранняя потеря слуха. Образование в мозжечке непременно отражается на координации движений, а в районе клиновидной кости – на зрительной функции, человек может даже ослепнуть. То же может случиться при менингиоме ольфакторной ямки.
Особенно опасны поражения больших полушарий, затылочного отверстия, менингиомы задней черепной ямки – они ведут к нарушениям в черепно-мозговых нервах, что, в свою очередь, отражается на деятельности внутренних органов.
Опасность опухоли
Даже небольшие размеры менингиомы мозга могут способствовать ухудшению функционирования его клеток. Это наиболее чувствительная к воздействию ткань человеческого организма.

Если длительное время отсутствует специализированное лечение, то очаг поражения постепенно растет и все сильнее давит на мозговые структуры. В этом случае формируются осложнения – из-за нарастающего внутричерепного давления.
Летальный исход будет неизбежен. Ведь подобные опухоли быстро метастазируют – раковые клетки перемещаются в отдаленные органы, где формируют вторичные очаги поражения с соответствующей симптоматикой.
Опасна и множественная менингиома – она поражает сразу несколько мозговых структур, что усложняет подбор схемы ее лечения. Далеко не всегда будет возможно хирургическое их иссечение, а при лучевом воздействии будут появляться побочные эффекты.
Парасагиттальная менингиома и ее локализация
Парасагиттальные менингиомы не так часто выявляются у пациентов, как конвекситальные опухоли. Обычно такие образования диагностируются у пациентов от 40 до 70 лет и чаще всего у женщин.
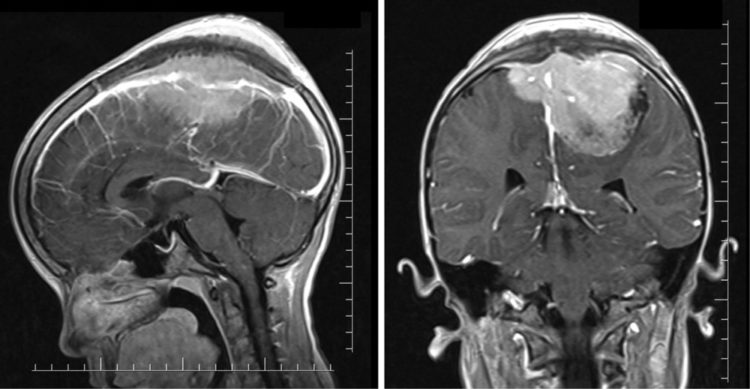
Местом локализации парасагиттальной менингиомы служит область сагиттального синуса, который проходит продольно от передней части мозга к задней. Основным отличием такого вида новообразования является ее расположение и медленный рост. Менингиома формируется из стенок сагиттального синуса и серповидного отростка. Клиническая картина патологии может меняться в зависимости от того, откуда растет новообразование.
Особенности проведения диагностики
Чтобы начать своевременное лечение, при первых признаках менингиомы позвоночника нужно сразу же обращаться за помощью к врачу. После визуального осмотра, в ходе которого будет проведен тест на рефлексы, координацию, слух и зрение, врач может назначить проведение дополнительных диагностических процедур, основные из которых приведены ниже.
Таблица. Методы диагностики менингиомы позвоночника.
| Название процедуры | Описание |
|---|---|
|
Анализ крови |
Этот метод применяется при диагностировании практически всех заболеваний. С помощью анализа крови можно выявить воспалительный процесс, инфекцию, а также дегенеративные нарушения, вызванные менингиомой. |
|
Биопсия |
Лабораторный анализ, при котором врач изымает небольшую часть опухоли для исследования. В ходе проведения биопсии можно определить точный вид новообразования. |
|
Электроэнцефалограмма |
Еще один способ диагностики, проводимый при подозрении на менингиому позвоночника. Ее суть заключается в пропуске через мозг пациента электротока, благодаря чему можно проверить активность данного органа. |
|
Ангиограмма |
В тело пациента вводится специальный раствор с красителем для создания контраста. Ангиограмма помогает выделить кровеносные сосуды в организме перед дальнейшими процедурами диагностики. |
|
МРТ |
Один из самых распространенных методов диагностики при менингиоме позвоночника – это магнитно-резонансная томография. В ходе ее проведения используются магнитные волны, с помощью которых можно получить изображение внутри головы, спины и других участков тела. |
|
КТ |
Компьютерная томография – это эффективный способ исследования внутреннего строения тела пациента по типу рентгена. Эффективно применяется при внутренних повреждениях, травмах и для диагностирования онкологических заболеваний. |
Если результаты проведенных анализов подтвердят развитие менингиомы позвоночника, то врач сразу же приступает к терапии. Чем раньше начнется лечение, тем больше шансов на успешное выздоровление и предотвращение рецидивов.
Цены на послеоперационные бандажи
Реабилитация
В послеоперационный период после операции на опухоль головного мозга очень важна забота родных и близких.Часто, человеку необходимо учиться заново привычным с детства вещам, например ходить
Важно, помочь ему ухаживать за собой самостоятельно добираться до туалета, справлять нужду, одеваться/раздеваться ложится спать и т.д
Реабилитация после удаления опухоли головного мозга
Сколько продлится реабилитация после операции, будет зависеть от нескольких факторов:
- Психологического, физического состояния больного;
- возрастной категории;
- местоположения опухолевого тела;
- степени поражения тканей.
В среднем, сроки восстановления составляют 3-4 месяца. Процесс реабилитации включает комплекс мероприятий таких, как физиотерапия, массажи, ЛФК, занятия с психотерапевтом. На время реабилитации больной должен отказаться от тяжелого физического труда, контактов с ядохимикатами, избегать стрессовых ситуаций. Пациентам нужно пройти несколько этапов восстановления.
При успешном течении восстановительного процесса, через 2 месяца, реабилитацию после удаления ОГМ продолжают в домашних условиях.
Цель восстановительной терапии
Реабилитация после удаления опухоли направлена на восстановление функциональности мозговых центров, с целью помочь пациенту вернуться к нормальному образу жизни. Если последствия удаления опухоли не позволяют полностью восстановить структуры мозговых тканей, первостепенной задачей восстановления является адаптация человека к появившимся ограничениям.
Программу реабилитации составляют отдельно для каждого случая. Для начала ставят краткосрочные задачи. В первую очередь, пациента учат садиться без посторонней помощи на кровати. После выполнения первой задачи, перед человеком ставят новую. Методика постановки краткосрочных задач позволяет адекватно оценить динамику восстановления. Не стоит отказываться от психологической поддержки квалифицированного специалиста. Психологическая терапия зачастую нужна не только больному, но и его родным.
Физиотерапия

Физиотерапевтическое воздействие направлено на восстановление функциональности опорно-двигательного аппарата. Под присмотром врача физиотерапевта больной учится передвигаться самостоятельно или в инвалидном кресле.
Массаж
Массажная терапия направлена на улучшение кровообращения в тканях, что способствует быстрому восстановлению поврежденных клеток. Массаж позволяет повысить чувствительность и привести мышцы в тонус, улучшить структуру тканей.
Курсы массажа повторяют несколько раз. В начале восстановительного периода все процедуры проводятся под присмотром врачей, в дальнейшем массаж делают в домашних условиях.
ЛФК
Физические нагрузки показаны перед трепанацией и после нее. В первом случае, лечебная физкультура направлена на повышение тонуса мышц, тренировку сердечно-сосудистой системы, а также дыхательного аппарата. В послеоперационном периоде ЛФК назначается для восстановления функциональности организма в целом. Уровень нагрузок во многом зависит от того, где локализовалось новообразование.
В начале терапии упражнения выполняются лежа. В основном, это дыхательная гимнастика. Если нет противопоказаний, постепенно расширяют список двигательных упражнений. Со временем упражнения начинают выполнять сидя, а потом уже стоя. Упражнения не должны вызывать болевых ощущений, переутомления.
Прогноз и последствия
У большинства людей, потерявших способность передвигаться из-за ОГМ, после хирургических манипуляций, двигательные функции восстанавливаются. По статистическим данным восстановление проходит удачно у 60% больных. Восстановить зрение удается 86% пациентов. Такие последствия операций, как психические расстройства наблюдаются крайне редко. Чаще всего, патологические состояния проявляются в первых 3 года после хирургического вмешательства.
Нарушения деятельности ЦНС возникает крайне редко, только у 6% больных. В таких случаях люди теряют способность говорить, самостоятельно ухаживать за собой. Самым страшным последствием является рецидив. Его появление невозможно спрогнозировать. Вероятность проявления рецидива полностью зависит от стадии рака, его разновидности.
Процент выживаемости зависит от возрастной категории. В 50-90% случаев люди возрастом от 22 до 25 лет после хирургических манипуляций могут прожить 5 лет. Выживаемость среди пациентов 45-55 лет снижается на 1/3. Срок 5 лет считается минимальным, большая часть людей, при отсутствии рецидивов, может прожить после операции более 20 лет.
Реабилитация
Жизнь после операции для больного должна начинаться с длительного восстановительного периода. Его продолжительность, как правило, составляет от 3-х до 6-ти месяцев. Успешное проведение хирургического лечения не является доказательством полного излечения пациента. Поэтому даже в реабилитационном периоде необходимо постоянно быть начеку для предотвращения возможного рецидива опухолевого заболевания.
Цель реабилитации
Основной целью родных и медицинских сотрудников является упор на максимальное восстановление утраченных способностей пациента и его возвращение к бытовой и трудовой деятельности. Улучшение качества жизни заключается не только в полном возрождении поврежденных процессов деятельности человека, но и в его адаптации к возникшим ограничениям для существенной нормализации жизни.
Раннее начало реабилитации — основной фактор, который влияет на предотвращение инвалидизации пациента с менингиомой головного мозга. Восстановление происходит при помощи целой бригады специалистов: хирурга, химиотерапевта, радиолога, психолога, Врача ЛФК и младшего медицинского персонала.
Основными целями реабилитации являются:
- Восстановление утраченных жизненных функций;
- Обучение определенным навыкам: ходьба, прием пищи, уход за собой и т.д.;
- Адаптация к возникшим последствиям хирургического вмешательства и новому образу жизни.
Физиотерапия
Многие пациенты после перенесенного оперативного лечения нуждаются в симптоматическом лечении. К примеру, при возникновении парезов необходимо использовать миостимуляцию, при развитии болезненных ощущений и отечности в конечностях — магнитотерапию. В качестве дополнительного метода лечения может использоваться фитотерапия.
Массаж
Наиболее распространенными осложнениями перенесенного оперативного вмешательства является нарушение проводимости в периферической нервной системе. Основные симптомы таких поражений — парезы нижних конечностей. Массажные процедуры могут поспособствовать:
- улучшению трофики в области поврежденной скелетной мускулатуры (из-за нарушения ее иннервации);
- стимуляции оттока крови и лимфы;
- повышению мышечно-суставного чувства;
- улучшению поверхностной и глубокой чувствительности;
- повышению нейромышечной проводимости.
Лечебная физическая культура
Ни для кого не секрет, что жизнь — движение. Поэтому назначение ЛФК для пациентов с менингиомой турецкого седла является неотъемлемой частью всей терапии. Проведение физической гимнастики целесообразно как в предоперационном, так и в послеоперационных периодах.
- Перед проведением операции у пациентов, находящихся в удовлетворительном состоянии, ЛФК применяется для повышения мышечной мускулатуры, адаптации сердечно-сосудистой и дыхательной систем к предстоящей нагрузке.
- После завершения оперативного вмешательства лечебная гимнастика используется для восстановления утраченных способностей, улучшения кровообращения и трофики поврежденных участков. Также она необходима для создания утерянных условно-рефлекторных синапсов и борьбы с нарушением пространственного восприятия пациента.
В раннем послеоперационном периоде выполнять ЛФК необходимо в пассивном режиме. По возможности должна использоваться дыхательная гимнастика для профилактики возможных осложнений, к которым относится пневмония. При удовлетворительном самочувствии пациента можно корректировать режим его двигательной активности и расширять дневной распорядок вплоть до проведения ЛФК в активно-пассивном режиме.
Со временем пациента можно усаживать и выполнять физические упражнения в таком положении.
При отсутствии противопоказаний в дальнейшем можно расширять двигательный режим пациента: приступать к восстановлению ходьбы. Для большей эффективности ЛФК можно использовать дополнительное оборудование: мячи и утяжелители. Все упражнения должны выполняться пока пациент не почувствует небольшую усталость однако они не должны сопровождаться болевым синдромом.