Как делают цистоскопию женщинам и мужчинам
Содержание:
- КТ и МРТ в диагностике рака МП, как способ визуализировать злокачественное новообразование
- Какие формы рака возникают в мочевом пузыре
- Подготовка к цистоскопии
- Цистоскопия мочевого пузыря у мужчин
- КТ, МРТ
- Как делается цистоскопия мочевого пузыря у детей?
- Противопоказания
- Новый метод лечения рака мочевого пузыря помогает даже при запущенной форме болезни
- Что такое цистоскопия?
КТ и МРТ в диагностике рака МП, как способ визуализировать злокачественное новообразование
Большое значение для успешного лечения рака имеет ранняя диагностика патологии. Точное определение особенностей развития новообразования влияет на тактику лечения в целом: возможность использовать хирургическое вмешательство, послеоперационная реабилитация, препараты и так далее. На основе исследований специалисты выбирают метод лечения и делают прогнозы.
Немаловажную роль при разработке тактики лечения имеют: гистологическое строение новообразования, его локализация, степень приближенности к устьям мочеточника, на какой стадии находится процесс метастазирования. Определить все перечисленные характеристики патологического процесса можно с помощью цистоскопии, а также последующего изучения гистологии полученных образцов.
Цистоскопия, и все сопутствующие методы исследований, не всегда позволяет установить обширность прорастания опухоли в стенки пузыря и в полной мере установить объем метастазирования. Такие диагностические ошибки приводят к некорректному курсу лечения, что в свою очередь приводит к рецидивам заболевания. Именно недооцененные масштабы развития патологии, и неправильное лечение как результат, определяют высокий процент новых витков развития онкологии МП.
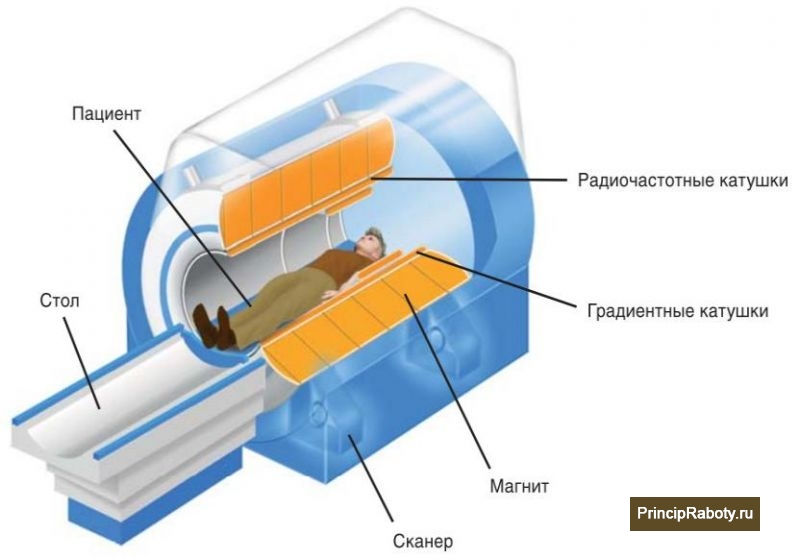
Ставить максимально точные диагнозы позволяют такие методики компьютерных исследований, как рентгеновская компьютерная томография (РКТ) и магнитно-резонансная томография (МРТ). Эти методики диагностики считаются передовыми, поэтому неизбежно вытеснили из списка обязательных процедур при обследовании пациентов с новообразованиями МП многие, ранее активно использовавшиеся анализы: осадочную цистографию, ретроградную цистографию, лимфангиографию и тазовую артериографию. Все перечисленные способы диагностики на сегодняшний день считаются устаревшими, поскольку менее точны в сравнении с РКТ и МРТ. Используются только в единичных случаях, если лечащий врач посчитает это необходимым.
Даже такие современные способы диагностики рака не могут дать точный ответ, если опухоль находится на 1 стадии развития, когда патологический процесс еще не распространился на стенку мочевого пузыря (рТ1-рТ2). Используя РКТ нельзя отчетливо визуализировать новообразование, так как методика предназначена для изучения поперечных срезов органов. Магнитно-резонансная томография дает реконструированные изображения во фронтальной плоскости, но даже тонкие томографические срезы (4 мм) не дают возможности получить точные ответы.
Многие специалисты считают, что МРТ — самый точный способ диагностирования рака мочевого пузыря, поскольку диагностическое изображение в процессе исследования получается послойным. В сравнении с РКТ, МРТ имеет целый ряд преимуществ: контрастное разрешение выше в 70 раз, данные можно получить не по одному, а по нескольким параметрам, исследования можно проводить многократно, поскольку аппарат не издает ионизирующего излучения, что позволяет наблюдать развитие опухоли в динамике.
МРТ исключает человеческий фактор. Если точность ультрасонографии во многом зависит от квалификации оператора, то процедура получения МРТ полностью стандартизирована. После обследования остается цифровая запись, которую можно хранить, показывать другим специалистам.
Как уже указывалось, реальный объем информации, которую можно получить с помощью одной МРТ, значительно выше, чем от РКТ и УС вместе взятых. Цифровая запись МРТ позволяет оценить развитие патологического процесса по следующим параметрам: состояние мышц, лимфатических узлов, артерий, капилляров, вен, мочевого пузыря, органов мочеполовой системы, как у женщин, так и у мужчин, прямой кишки, костей таза, пояснично-крестцового отдела позвоночника. При определенных условиях к списку диагностики добавляются почки и мочеточники.
В МРТ сочетаются лучшие способности УС и РКТ, а установить стадию рака и область метастазирования можно с помощью одной процедуры. К главным недостаткам такого способа исследования можно отнести относительно большую стоимость и продолжительность во времени. Также МРТ противопоказана пациентам с боязнью замкнутого пространства, с аппаратом искусственного управления сердечного ритма, любыми имплантами и инородными телами немедицинской природы.

Какие формы рака возникают в мочевом пузыре
Примерно 90% опухолей представляют собой переходноклеточную (уротелиальную) карциному, развившуюся из уротелия – ткани, покрывающей орган изнутри. Остальные формы болезни крайне редки.
Новообразования делятся на три вида:
- Неинвазивные, при которых злокачественные клетки не выходят за пределы эпителия – ткани, покрывающей орган изнутри.
- Инвазивные, распространяющиеся вглубь тканей пузыря и выходящие за его границы. Такие опухоли сопровождаются прорастанием рака в соседние органы и метастазированием.
- Метастатические – в этом случае основной очаг находится в другом органе, а в мочевом пузыре обнаруживаются «дочерние» опухоли.
Существует три типа роста опухолей:
- Экзофитные – растущие вверх из слизистой. Напоминают полип на ножке или цветную капусту. Это самая распространённая форма болезни. Постепенно опухоль может распадаться, образуя язву с приподнятыми валикообразными краями. Со временем раковый очаг начинает распространяться вглубь.
- Эндофитный – опухоль растет внутри стенки органа, утолщая ее и переходя на мышечный слой. Новообразование не имеет четких границ, поэтому его тяжело обнаружить. Эта форма заболевания зачастую выявляется на стадии, когда онкологический процесс уже перешёл на матку, простату, влагалище и распространился по организму.
- Смешанные, при которых опухолевый узел растет одновременно внутрь и наружу.
Подготовка к цистоскопии
Перед обследованием врач проводит с пациентом разъяснительную беседу, в ходе которой раскрывается суть процедуры и особенности подготовки к ней.
Возможно, потребуется отказаться на какое-то время от приема некоторых лекарственных средств: обезболивающих и нестероидных противовоспалительных препаратов, аспирина и антикоагулянтов, инсулина;
Некоторые специалисты рекомендуют накануне обследования (вечером около 22.00) принять антибактериальный препарат монурал с целью профилактики воспалительных и инфекционных осложнений после цистоскопии;
Если процедура цистоскопии будет выполняться под общим наркозом, то с утра нельзя ничего кушать. Отдельные виды местного обезболивания также требуют соблюдения этого условия;
Анализы для цистоскопии:
- общий анализ мочи;
- биохимический анализ мочи;
- кровь на свертываемость.
Их необходимо сдать за несколько дней до исследования.
Непосредственно перед процедурой обязательно провести гигиеническое обмывание наружных половых органов, а при наличии обильного волосяного покрова – сбрить его во избежание попадания отдельных волосков в мочеиспускательный канал вместе с цистоскопом.
Цистоскопия мочевого пузыря у мужчин
Для проведения цистоскопии у мужчин используется в основном гибкий фиброцистоскоп. Его применение оправдано особенностями анатомического строения мужской мочеполовой системы.
Однако жёсткая эндоскопия под наркозом также может быть использована при условии необходимости (на усмотрение лечащего врача), поскольку этот метод считается более информативным.
Больно или нет?
Боль препятствует расслаблению пациента во время введения гистероскопа и проведения дальнейших манипуляций. Поэтому врачи производят процедуру либо под местным, либо под общим или спинальным наркозом.
Подготовка
После подписания информационного листа, доктор выпишет направления на лабораторные исследования, который мужчина должен пройти за 2-3 дня до цистоскопии.
В стандартных случаях назначается сдача:
- общего анализа мочи для уточнения её физико-химического состава;
- цитологического для определения изменений состояния простаты и МП на клеточном уровне;
- бактериологического для выявления вирусов и инфекций;
- коагулограммы, чтобы исключить неконтролируемое кровотечение (анализ на свёртываемость крови);
- анализов крови на сифилис (реакция Вассермана) и ВИЧ.
Обычно исследование назначается на утреннее время. При диагностике или запланированных лечебных манипуляциях под наркозом последний приём пищи разрешён не позднее 12 часов до процедуры.
Если вы принимаете препараты-антикоагулянты или противовоспалительные нестероидные средства, их приём должен быть прекращён за 2 дня до исследования. По поводу приёма инсулина и других жизненно необходимых медикаментозных средств необходимо проконсультироваться с лечащим врачом заранее.
С целью предупреждения развития возможных осложнений, врач может назначить приём Монурала, обладающего бактерицидными и антимикробными свойствами.
В день процедуры нужно провести тщательный интимный душ и сбрить волосяной покров с наружных половых органов с целью соблюдения стерильности во время обследования.
Как делают?
Учитывая то факт, что цистоскопия причиняет боль мужчинам, особенно с повышенной сенсорностью (чувствительностью) и с нестабильным психоэмоциональным состоянии, врачи отдают предпочтение общему наркозу.
В остальных случаях возможно использование анестетиков местного действия.
Алгоритм процедуры:
- Мужчина принимает горизонтальное положение;
- Проводится обработка промежности антисептическим для исключения проникновения инфекции во время исследования.
- При местном обезболивании в просвет уретры вводится Лидокаин. Сейчас доступны две формы препарата: гель и раствор. Половой член (чуть пониже головки) закрепляется специальным зажимом.
- Для того, чтобы цистоскоп проходил легче его часть, вводимая в мочеиспускательный канал смазывается глицерином.
- Далее проводится промывание пузыря раствором фурацилина до полного удаления остатков мочи. После чего в него вводится стерильный раствор (около 200 мг), позволяющий улучшить визуализацию внутреннего пространства и стенок пузыря. Если обнаружен гной или кровяные сгустки, то промывание производится несколько раз.
- Цистоскоп вводится не резкими поступательными движениями, держа пенис приподнятым. Введение происходит до тех пор, пока он не достигнет клапана МП. Затем половой член опускают, за счёт чего прибор погружается на большую глубину.
- Доктор сделает круговой осмотр стенок МП, даст оценку состоянию дна пузыря и мочеточников.
Если необходима биопсия, то небольшой фрагмент биоптата будет взят щипцами через цистоскоп.
Также как и женщинам, для проверки почечного аппарата мужчинам также проводится хромоцистоскопия.
КТ, МРТ
Магнитно-резонансная и компьютерная томография являются практически полностью сходными между сбой методами исследования. Основное их отличие заключается в принципе работы томографа. Данные разновидности диагностики, достаточно часто используемые при раке мочевого пузыря, имеют следующие преимущества.
- Результаты КТ и МРТ — высокоточные снимки, позволяющие обнаружить даже самые маленькие, не превышающие в размерах 1 мм, патологические образования на стенках органа.
- Возможно, определить степень разрастания опухолевой структуры, а значит стадию её развития.
- Минимальное время проведения такого рода обследований.
- Отсутствие возможности травмирования мягких тканей.
- Не требуется специальная предварительная подготовка.
Стоит отметить, что мрт при раке мочевого пузыря имеет перед компьютерной томографией небольшое преимущество – для проведения исследования применяют магнитное поле, которое полностью безопасно для человека, так как не даёт даже самого минимального излучения. Оценка необходимости проведения этих диагностических исследований, а также выбор наиболее подходящего в каждом конкретном случае метода, является прерогативой специалиста. Только врач способен взвесить все «за» и «против», наблюдающиеся со стороны общего состояния онкобольного.
Как делается цистоскопия мочевого пузыря у детей?
 Алгоритм проведения исследования следующий:
Алгоритм проведения исследования следующий:
Юный пациент ложится на кушетку на спину с раздвинутыми ногами. Если ребёнок совсем маленький, то его держит на руках мама или папа и выполняет все рекомендации врача.
Проводится антисептическая обработка наружных половых органов.
Если запланировано проведение цистоскопии под наркозом, то пациента вводят в общую анестезию
Если — под местной анестезией, то уретру вводится раствор новокаина.
Затем эндоскопист вводит стерильный, смазанный глицерином цистоскоп в отверстие уретры и медленно и осторожно продвигает прибор вдоль уретры в мочевой пузырь.
Происходит высвобождение остаточной мочи, измеряется её объём.
Полость мочевого пузыря заполняется стерильным физраствором или раствором фурацилина, для определения физиологической ёмкости органа. После чего через цистоскоп вводится оптическая система, позволяющая исследовать мочевой пузырь.
Врач последовательно осматривает:
- кончик и переднюю стенку;
- левую и правую стенки;
- заднюю стенку;
- дно и шейку МП.
В норме слизистая МП имеет светло-розовый цвет с умеренно выраженным сосудистым рисунком, изменения отсутствуют. Положение выхода мочеточников должно быть симметричным, сам мочеточник должен быть серповидной или овальной формы.
При необходимости эндоскопист берёт биопсию, делает катетеризацию мочеточника и выполняет другие манипуляции.
Нередко цистоскопию сочетают с хромоцистоскопией. Для проведения данного исследования в вену ребёнка вводят контрастное вещество, например, индигокармин, выделяющийся с уриной и окрашивающий её в синий цвет. Хромоцистоскопия позволяет выяснить по какому мочеточнику поступает моча в МП и с какой скоростью, что даёт возможность косвенно оценить состояние почек юного пациента.
На длительность процедуры влияет:
- квалификация эндоскописта;
- прибор, при помощи которого производятся манипуляции;
- заболевания и индивидуальные особенности, а также возраст ребёнка;
- цели процедуры.
Проведение исследования может занять от 10 минут до 1 часа.
Возможные осложнения
 Задача родителей, после проведения исследования, — внимательно следить за мочеиспусканием и общим самочувствием ребёнка.
Задача родителей, после проведения исследования, — внимательно следить за мочеиспусканием и общим самочувствием ребёнка.
Если специалист соблюдал технологию проведения детской цистоскопии, требования к антисептике и асептике, использовал атравматический инструментарий, ориентируясь на возраст и цели исследования юного пациента, то вероятность возникновения осложнений минимальна.
Тем не менее, цистоскопия является медицинским вмешательством и может вызвать ряд осложнений.
Неудачное исследование может закончиться:
- инфекцией органов нижней мочевыводящей системы (уретритом, циститом);
- травмированием стенки мочеиспускательного канала;
- травмированием или разрывом стенки МП.
Следует учитывать, что для мальчиков процедура проходит сложнее, чем для девочек, что объясняется особенностями строения и протяжённостью уретры. Кроме того, у мальчиков, помимо уретрита и цистита, может развиться везикулит, простатит и нарушение эрекции.
Также есть определённые условия, которые в разы усложняют задачу эндоскописта. Речь идёт о врождённых дефектах органов мочеполовой системы, наличии свищей и др. Данные обстоятельства приводят к развитию осложнений гораздо чаще.
Когда необходима катетеризация маленькому пациенту:
Цистоскопия МП считается одним из наиболее информативных и эффективных методов исследования мочевыводящих путей. Поэтому если ваш ребёнок жалуется на проблемы, связанные с мочеиспусканием, или вы сами заметили какие-либо отклонения, тянуть время или начинать самостоятельное лечение категорически нельзя. Необходимо обращаться за квалифицированной медицинской помощью к врачу, который, возможно, направит вашего ребёнка на цистоскопию.
О применении ботокса при недержании мочи читайте в этой нашей статье.
Записаться на приём к врачу вы можете непосредственно на нашем сайте.
Будьте внимательны к себе, здоровы и счастливы!
Противопоказания
Метод безопасен, несмотря на болезненность, так что существенных противопоказаний у него немного:
- острые инфекционные и воспалительные недуги – при этом цистометрия невыполнима из-за сильных болезненных ощущений;
- не проводятся при цистите и уретрите;
- беременным процедура назначается в крайнем случае, только по жизненным показаниям;
- нельзя проводить обследование при обнаружении злокачественных и большинства доброкачественных образований в мочевике;
- при сердечной недостаточности, тяжелой почечнойи печеночной дисфункции, при тяжелой стадии астмы обследование назначается только после консультации с ведущим специалистом;
- наличие крови в моче может быть признаком повреждения стенок. В таких случаях цистометрия также не проводится.
Новый метод лечения рака мочевого пузыря помогает даже при запущенной форме болезни
Злокачественные опухоли мочевого пузыря относительно хорошо лечатся на ранней стадии, пока имеют маленькие размеры. В этом случае после удаления новообразования возникает высокая вероятность полностью избавиться от болезни.
Однако, поскольку заболевание долго может протекать бессимптомно, оно нередко выявляется на поздней стадии, когда опухоль уже прошла глубоко и дала метастазы. В этом случае больным проводится химиотерапия, которая может сочетаться с хирургическим лечением.
К сожалению, запущенный рак уротелия, лечится плохо. Препараты на основе платины, применяемые для химиотеорапии, не всегда дают устойчивый эффект. Их применение сопровождается побочными эффектами – тошнотой, рвотой, нарушением функции желчного пузыря, кишечника, поджелудочной железы, болями в костях.
Следующая группы препаратов, которыми лечат этот вид рака – ингибиторы контрольных точек. Такие средства восстанавливают работу иммунной системы, убивающей опухоль.Новообразование во время роста “обманывает” иммунитет и он перестаёт уничтожать злокачественные клетки.
Ингибиторы контрольных точек восстанавливают нормальную иммунную реакцию, организм начинает находить раковые клетки и убивать их. Этот современный прогрессивный метод эффективен при разных типах рака, однако при лечении качественных опухолей мочевого пузыря он, зачастую, не дает нужного результата.
Поэтому перед учеными встал вопрос о необходимости разработки ещё каких-то препаратов для лечения этой формы онкологии. Новый тип лекарств сочетает антитела и лекарственные средства.
Действие этих лекарств основано на способности особых белков-антител – находить в организме нежелательные клетки или микроорганизмы, называемые антигенами. В данном случае, антитела находят раковые антигены и реагируют с ними. Раковые клетки становятся мишенью все зависимости от места их нахождения.
При производстве новых препаратов изобретатели соединили антитела с лекарством-цитостатиком, блокирующим размножение раковых клеток и рост опухоли. В результате препарат, попадающий в организм, ищет злокачественную опухоль, на которую он «настроен». Найдя новообразование, он внедряется внутрь него и начинает работать. Происходит уничтожение злокачественной «мишени».
Здоровые ткани такое лекарство не интересуют, поэтому оно на них не влияет. Это позволяет проводить химиотерапию с минимальными побочными эффектами.
Исследователи испытали новый препарат на 120 пациентах с раком мочевого пузыря, на которых не действовали другие лекарства. Результаты лечения оказались хорошими – у более 40% больных наступила ремиссия – исчезли симптомы, улучшилось самочувствие, а опухоль перестала расти.
Поскольку на ранней стадии заболевание лечится гораздо легче, всем пациентам нужно следить за мочеиспусканием. При рези, боли появлении крови в моче нужно обратиться к врачу, сдать анализы и пройти УЗИ малого таза. Это позволит обнаружить опухоль на ранней стадии, пока ее можно удалить через проколы с помощью эндоскопических методов. После такой операции ткани быстро восстанавливаются, а на теле не остаётся рубцов. При раннем обнаружении новообразования часто удается обойтись без химиотерапии, обучения и других дополнительных методов.
Что такое цистоскопия?
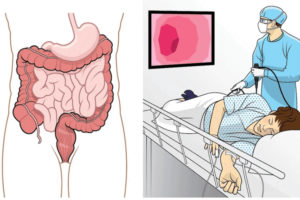
Цистоскопия — это эндоскопическая манипуляция, которая проводится с целью исследования внутренней поверхности органов мочевыделительной системы. Для проведения процедуры используется специальный медицинский прибор — цистоскоп, который вводится в мочевой канал, а затем — в мочевой пузырь.
Цистоскоп состоит из длинной трубки, на конце которой находится оптическое устройство. Именно благодаря этому устройству удаётся детально рассмотреть внутренние стенки органа и вовремя выявить развитие патологии.
На сегодняшний день выделяется три основных вида цистоскопии:
- Фиброцистоскопия. Диагностика с использованием этого метода проводится под общей анестезией. Фиброцистоскопия применяется не только с целью выявления патологии, но и для проведения операций.
- Гибкая цистоскопия. Проводится под местной анестезией, то есть наркоз вводится непосредственно в уретру. Если в ходе проведения процедуры выяснится, что пациент нуждается в биопсии либо удалении поражённого участка делается повторная цистоскопия под общим наркозом.
- Ригидная цистоскопия. Проводится под местной анестезией. Этот способ диагностики применяется для проведения биопсии или удаления поражённых патологией участков.
Показания к проведению цистоскопии
Исследование мочевого пузыря при помощи цистоскопа позволяет выявить у женщин наличие камней и папиллом, кровотечений внутри поражённого органа, различные новообразования, а также хроническую стадию цистита. Диагностика с использованием этого медицинского прибора проводится перед операцией, а также в случае обнаружения гноя и крови в урине, при болевом синдроме и жалобах пациента на недержание мочи.
Довольно часто женщины, услышав о назначении цистоскопии, приходят в ужас, считая такое исследование очень болезненным. Однако на самом деле это довольно простая и безобидная процедура, проводимая под анестезией, а значит без боли.
Показания к проведению цистоскопии как у мужчин, так и у женщин могут быть следующими:
- цистит;
- нейрогенное состояние мочевого пузыря;
- инфекционные патологии мочевыводящих путей;
- частые позывы к мочеиспусканию;
- мочекаменная болезнь;
- болевые ощущения в области таза, которые являются результатом хронических заболеваний;
- дискомфорт, жжение и боли во время мочеиспускания;
- подозрение на новообразование (доброкачественное или злокачественное) в области мочевого пузыря или уретры;
- наличие в моче гноя или крови;
- присутствие патогенных клеток (их наличие выявляется при исследовании мочи).
Подготовка к проведению цистоскопии
Цистоскопия мочевого пузыря не требует каких-либо особых действий по подготовке к проведению процедуры. Сначала специалист проводит с пациентом инструктаж, коротко рассказывая о том, как именно будет проходить процедура, сколько потребуется времени, какие симптомы могут беспокоить женщину после проведения манипуляции и т. д.
Цистоскопия относится к инвазивным методам диагностики и в очень редких случаях может вызвать серьёзные осложнения, о чём обязан предупредить доктор. Перед цистоскопией врач может назначить несколько дополнительных исследований мочи пациента. При этом для получения более точного результата необходимо воздержаться от мочеиспускания хотя бы в течение часа перед проведением манипуляции.
Кроме того, возможно потребуется отказ от употребления некоторых видов лекарственных средств: инсулина, антикоагулянтов и аспирина, нестероидных противовоспалительных и обезболивающих препаратов. С целью профилактики инфекционных и воспалительных осложнений после процедуры некоторыми специалистами рекомендуется приём антибактериального средства Монурал накануне вечером (около 22.00). В случае выполнения манипуляции под общей анестезией, с утра следует воздержаться от употребления пищи. Это же условие должно выполняться и при отдельных видах местного наркоза.
Для проведения цистоскопии проводятся следующие лабораторные исследования:
- Биохимический анализ мочи;
- общий анализ мочи;
- кровь на свёртываемость.