Подготовка к узи мочевого пузыря
Содержание:
- Узи почек ребенку
- Проведение процедуры
- Особенности подготовки для беременных и детей
- Где делают УЗИ детям?
- Об исследовании
- Лечение
- Узи почек ребенку: подготовка, показания, расшифровка – медси
- Показания и возможные противопоказания для детей
- Показания к УЗД
- Как проводится процедура УЗИ брюшной полости ребенка?
- Особенности УЗ-исследования у ребенка
- Причины РМП у детей
- Причины отклонения
- Как делают цистографию мочевого пузыря у детей?
Узи почек ребенку

Ультразвуковое исследование или Узи почек ребенку — это один из самых распространенных способов диагностики заболеваний этой области. Ультразвуковая диагностика проводится по принципу эхолокации — отражение звуковой волны от препятствия.
Ультразвуковые волны проникают сквозь ткани обследуемого органа, отражаются и в виде обратного импульса возвращаются к датчику. С помощью специальных технологий на экран монитора выводится изображение, которое позволяет оценить состояние органа.
Необходимость данной процедуры обусловлена распространенностью урологических патологий в детском возрасте. Исследование внутренних органов с помощью ультразвука абсолютно безвредно и безопасно для детского организма, его можно делать неограниченное количество раз.
Чтобы сделать Узи почек ребенку, не понадобится специальной подготовки. При обследовании детей используется та же аппаратура, что и для взрослых.
Патология на УЗИ
Выявить нарушения у детей можно с помощью ультразвука.
Ультразвуковое исследование может выявить различные аномалии в развитии органов, врожденные патологии или воспалительные процессы в почках. Комплексное обследование, которое также включает УЗИ мочевого пузыря, помогает выявить следующие заболевания:
- добавочная третья почка (образование, схожее на почку, но меньше в размере);
- соединительный эффект (образование, похожее на перегородку, обладает гиперэхогенностью и имеет треугольную форму);
- колонна Бертена (однородное образования в центре почки);
- синдром Фрейли (врожденная аномалия сосудов в почках);
- блуждающая почка (смещение органа из нормального положения; если смещение 1,8%-3% от роста ребенка, можно говорить про избыточную подвижность, если больше 3% — нефроптоз);
- удвоение (одна из самых распространенных форм врожденной патологии, ее не всегда можно обнаружить с помощью УЗИ; асимметричность размеров — это один из более явных признаков удвоения);
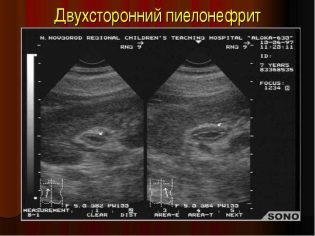
- пиелонефрит (при этом заболевании стенки лоханки почек утолщены; достаточно легко распознается при УЗИ);
- нефросклероз (постепенная гибель функциональных клеток и образование на их месте соединительной ткани);
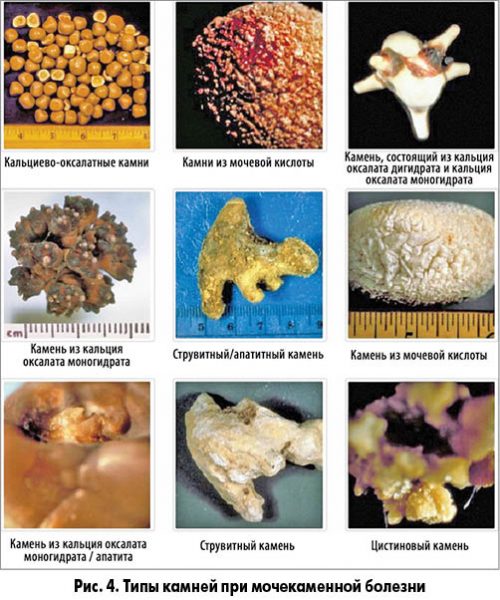
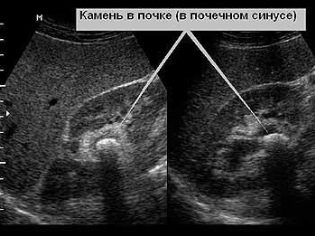
- мочекаменное заболевание (образование в почках камней; при УЗИ просматривается как четкая акустическая тень);
- кисты (небольшие полости округлой формы, заполненные жидкостью; хорошо визуализируются на УЗИ);
- гломерулонефрит (увеличение органов в размере; окончательный диагноз с помощью УЗИ поставить нельзя);
- травмы (УЗИ может определить как небольшие разрывы, так и более серьезные повреждения);
- опухоли (доброкачественные или злокачественные образования, сложно диагностируются с помощью УЗИ, поэтому применяется биопсия, КТ или МРТ);
- гидронефроз (увеличение чашечек почки и лоханки);
- «соли в почках» (скапливание солей в этом органе; УЗИ делают с целью определить наличие камней, их размера, формы, выявить патологию).
Своевременное проведение УЗИ почек у детей поможет выявить проблему на ранних стадиях ее развития, вовремя начать лечение и предотвратить ухудшение возможных последствий.
Некоторое время симптомы заболевания могут быть незаметными
Очень важно при первых же признаках обратиться к специалисту. Труднее всего заметить проблемы у грудничков, так как они не могут сказать, что и где им болит
В этом случае все зависит от внимательности мамы ребенка.
После проведения ультразвукового исследования и расшифровки его результатов врач ставит диагноз и назначает лечение. Ребенку могут назначить специальный режим питания, прием лекарственных средств или хирургическое вмешательство. Повторное УЗИ может проводиться для контроля эффективности применяемого лечения.
Проведение процедуры
По методике проведения процедура очень проста, важно предварительно освободить поясничную область и живот от пеленок или одежды, чтобы врач мог получить доступ к исследуемой области. На кожу крохи наносят особый гель, улучшающий проведение волн внутрь тела, в период процедуры врач водит по телу датчиком, посылающим УЗ-лучи и считывающим их отражение от тканей
На мониторе компьютера строится изображение в реальном времени. Чтобы хорошо рассмотреть почки, их исследуют с трех разных сторон:
- Через переднюю брюшную стенку (трансабдоминальное исследование)
- Через область спины в проекции почек (так называемое транслюмбальное обследование)
- При положении на боку, во фронтальной плоскости.
Все изображения внимательно анализируются врачом, проводятся измерения размеров почек, толщины коркового слоя, оценивается состояние чашечек и лоханок, что фиксируется в протоколе УЗИ. Все выявленные отклонения от нормы описываются и фиксируются в описании исследования, чтобы в дальнейшем лечащий врач использовал их в разработке лечения. Врач УЗИ не ставит диагнозов, он описывает увиденную картину и дает заключение о том, что он обнаружил. Уже лечащий врач, сопоставляя данные УЗИ с нормативными, определяет границы нормы и патологии, с учетом конкретного возраста.
Важно
Сами родители, даже пользуясь нормативными таблицами из интернета, не должны проводить оценку полученных результатов, так как они не могут учитывать определенных нюансов и вариантов нормы, что приведет к необоснованной панике и избыточным диагнозам.
Если не выявлено серьезных отклонений от нормативных размеров, не обнаружены пороки и аномалии, это говорит о том, что структурных аномалий не выявлено, но это не означает, что ребенок совершенно здоров, могут иметь место обменные или воспалительные процессы, сильно не нарушающие структурные части мочевой системы. Равно как и некоторые аномалии строения почек и мочевой системы совершенно не отражаются на здоровье, росте и развитии детей.
Оценка мочевого пузыря по данным УЗИ базируется на толщине стенок и контурах органа, объемах остаточной мочи после того, как опорожнен пузырь, а также на выявлении конкрементов, осадка или воспалительного процесса внутри него. Все возможные диагнозы по данным расшифровки УЗИ сообщит уже лечащий врач.
Особенности подготовки для беременных и детей
При подготовке детей нужно уделить внимание психологическому аспекту. Их нужно убедить, что обследование является абсолютно безболезненным и неопасным
Медицинский персонал также должен быть максимально положительным. Родителям советуют оставаться спокойными, поскольку их отрицательный настрой также влияет на поведение ребенка.
 При проведении УЗИ грудным детям, также нужно попытаться сделать это на максимально пустой желудок. С этой целью последнее кормление грудью или смесью рекомендуют минимум за 2 часа. Если ребенок за это время проголодается, то вместо молока ему можно давать небольшие объемы столовой воды.
При проведении УЗИ грудным детям, также нужно попытаться сделать это на максимально пустой желудок. С этой целью последнее кормление грудью или смесью рекомендуют минимум за 2 часа. Если ребенок за это время проголодается, то вместо молока ему можно давать небольшие объемы столовой воды.
Подготовка беременной к УЗИ почек практически не отличается. Ультразвуковые волны не влияют на развитие плода, поэтому их можно использовать без страха для диагностики заболеваний у матери. Единственный нюанс – к назначению диеты подходят значительно осторожней, поскольку организму в период беременности постоянно необходимо достаточное количество нутриентов.
Где делают УЗИ детям?
Сегодня в рамках скрининговых обследований УЗИ почек, наряду с другими органами, назначают еще в первые месяцы после рождения для исключения врожденных аномалий и серьезных болезней, которые могут повлиять на рост и развитие ребенка, требуют наблюдения и лечения, в том числе и оперативного. Подобные УЗИ бесплатны, их проводят в кабинете ультрасонографии при поликлиниках или диагностических центах. Также можно провести УЗИ почек в любой поликлинике или стационаре, где имеется аппарат для УЗ-диагностики, а также в платных центрах как по направлению врача, так и по желанию родителей.
Обратите внимание
При сложных случаях и возникновении спорных ситуаций, когда нужно прицельное и более подробное исследование, в том числе с таким методом как доплерография (исследование при УЗИ кровотока в артериях и капиллярах почек), дети направляются в специализированные диагностические нефрологические центры, где имеется оборудование высокой четкости и разрешения.
Важно оценивать не только сиюминутную картинку, но и динамику процессов, особенно если речь идет об определенных пороках – гидронефрозе, мегауретере или проблемах с чашечно-лоханочным аппаратом почек
Об исследовании
УЗИ почек и мочевого пузыря относится к неинвазивным методам исследования состояния мочевыделительной системы. Особенности анатомического строения и функционирования звеньев этой системы, естественно, не могут быть в полной мере оценены только посредством УЗИ, хотя такая диагностика и считается достаточно полной и точной. Но УЗИ является неотъемлемой частью обследования, наравне с анализами мочи и крови, если у ребенка имеются симптомы, характерные для патологий мочевыделения.
По поводу опасности ультразвуковых исследований, медицина дает официальный ответ – процедура безопасна. Тем не менее многие родители переживают за возможные последствия воздействия ультразвука на организм ребенка.
Действительно, не все последствия в достаточной мере изучены на сегодняшний день. Современная медицина располагает таким диагностическим инструментом лишь в течение последних 2.5 десятилетий. Для того же, чтобы проанализировать отдаленные последствия, нужно гораздо больше времени. С другой стороны, нет и данных о явном или косвенном негативном влиянии ультразвуковых волн на детский организм. Ввиду этого процедура считается безопасной.

Суть метода заключается в том, что ультразвуковые волны из датчика проникают через ткани и отражаются, присылая на монитор ответный сигнал в качестве изображения. Специальная компьютерная программа, которая есть в каждом УЗ-сканере, позволяет доктору быстро понять размеры, количество жидкости, другие особенности, не прибегая к сложным математическим расчетам.
почек и мочевого пузыря в упрощенном виде входит в исследование органов брюшной полости и рекомендуется Минздравом всем детям в рамках медицинского профилактического осмотра в 1 или 3 месяца, а потом – после года. В любое другое время такое исследование может быть выполнено отдельно, без оценки других органов брюшной полости (желудка, селезенки, печени и т. д. ) по показаниям.

Также специалисты Минздрава добавили этот вид УЗИ в программу диспансеризации для детей в возрасте полутора лет. Это связано с тем, что в последнее время существенно увеличилось количество детей, у которых выявляются недуги почек, мочеточников, мочевого пузыря и надпочечников в уже запущенной стадии.
Лечение
 Изображение предоставлено фотостоком на FreeDigitalPhotos.net
Изображение предоставлено фотостоком на FreeDigitalPhotos.net
Лечение вашего ребёнка будет зависеть от оценки, которую врач поставил после тестов.
Чем ниже оценка, тем больше увеличивается вероятность того, что патология исчезнет самостоятельно. Поэтому ваш врач вполне может рекомендовать занять позицию выжидания даже при рефлюксе 3 степени.
Также на тактику лечения оказывает влияние:
- Возраст юного пациента, общее состояние его здоровья и история болезни.
- Как уже было сказано выше, степень рефлюкса.
- Способность принимать некоторые лекарственные средства, переносить процедуры и методы лечения.
- Мнение или предпочтение родителей.
Могут быть использованы следующие варианты лечения:
- Антибактериальная терапия. Необходима при диагностировании ИМП, а также для исключения проникновения инфекционных агентов в почки.
- Deflux или отток. Инъекция специальной гелеобразной жидкости вводится в МП рядом с отверстием мочеточника. Она создаст выпуклость, мешающую обратному оттоку мочи в мочеточник.
- Хирургическое вмешательство. Назначается в тяжёлых случаях, когда консервативное лечение не даёт результатов или обнаружено повреждение почек. Также операция может устранить проблемы с работой клапана между мочеточником и МП.
Лечение рефлюкса 1-3 класса
 Изображение предоставлено Сержем Бертасиусом Фотография на FreeDigitalPhotos.net
Изображение предоставлено Сержем Бертасиусом Фотография на FreeDigitalPhotos.net
Большинство детей со степенями 1-3 не нуждаются в интенсивной терапии. В их случае рефлюкс может исчезнуть в течение 5 лет. Однако при наличии частых лихорадочных состояний или инфекции врачи рекомендуют постоянную профилактическую антибактериальную терапию и периодическую контрольную сдачу анализов мочи.
Обычно профилактическое лечение проводится:
- цефалоспоринами (Цефаклором, Цефуроксимом);
- пенициллинами (Панклавом, Амоксиклавом).
В некоторых случаях рекомендуется длительный приём:
- уроантисептиков (Фурагина, Фурамага);
- фторхинолонов (Нитроксолина, Налидиксовой кислоты).
Используемые дозы обычно очень низкие, но их достаточно для того, чтобы предотвратить развитие инфекции.
Лечение рефлюкса 4-5 класса
Юным пациентам с такими показателями может понадобится хирургическое вмешательство с целью создания клапана мочеточника нормального оттока мочи. Также могут быть удалены рубцы, образовавшиеся на мочеточниках и почках.
Вмешательство может проводиться посредством:
- Открытой операции. Делается разрез в нижней части брюшной полости (бикини-разрез), мочевой пузырь открывается и врач работает с мочеточниками так, чтобы предотвратить рефлюкс (успех операции 95-97%).
- Лапароскопической хирургии. Манипуляция выполняется с помощью робота (DaVinci), который есть в современных клиниках. Суть её аналогична первому варианту, но делается всего три мизерных разреза и после неё дети быстрее восстанавливаются.
Прогноз и возможные осложнения
В большинстве случаев консервативное и хирургическое лечение дают хороший лечебный эффект. Прогноз может вызывать сомнения, если причиной рефлюкса стало серьёзное заболевание, например, туберкулёз или опухоль.
Отсутствие адекватного лечения может привести к развитию:
- пиелонефрита,
- гидронефроза,
- нефролитиаза,
- почечной недостаточности,
- атрофии почки,
- кровотечениям,
- стойкой гипертонии.
Полезные советы родителям о детском ПМР даёт детский врач уролог:
Узи почек ребенку: подготовка, показания, расшифровка – медси

УЗИ почек – ультразвуковое исследование, в ходе которого волновой сигнал, поступающий от датчика, отражается от внутренних органов и по возвращении преобразуется в изображение, которое выводится на монитор диагностического аппарата. Преимущества:
- Точная визуализация (особенно на 3D и 4D аппаратах)
- Безопасность: метод неинвазивен, волны не разрушают ткани – может проводиться в любом возрасте, противопоказаний и побочных эффектов нет
- Исследование проводится в реальном времени, что позволяет оценить функциональную специфику; многие манипуляции выполняются под контролем УЗИ
Показания к проведению
Детям УЗИ почек назначают в диагностических целях, если:
- Есть подозрение на анатомическую патологию мочевыделительной системы
- Функциональные нарушения в работе органов мочеполовой системы
- Воспалительные (пиелонефрит) или аутоиммунные (гломерулонефрит) процессы
- Необходимо оценить состояние органов после травмы
Грудничку УЗИ почек могут назначить в целях профилактики, чтобы исключить патологию, когда:
- Почечные патологии диагностированы у ближайших родственников
- Малыш находится в группе риска (недоношенность, внутриутробное инфицирование, тяжелый поздний гестоз у матери, осложненные роды)
- Новорожденному была оказана реанимационная помощь
Подготовка ребенка к УЗИ почек
Включает устранение каловых масс и газов, чтобы переполненные петли кишечника не мешали осмотру. С этой целью грудному ребенку перед УЗИ почек дают ветрогонное, более взрослым – советуют не давать газообразующих продуктов накануне.
Перед исследованием может понадобиться наполнить мочевой пузырь (об этом врач предупредит заранее). Подготовка к УЗИ почек:
- Грудничку – покормить за 15 минут до исследования
- До 2-х лет – напоить 100 мл жидкости (несладкого чая, воды без газов)
- До 8 лет – выпить стакан воды
- До 12 – два стакана жидкости
- Более старшим – пол-литра воды
Как делают исследование?
УЗИ почек для детей не требует специального оборудования. Для младенцев кабинет может быть оснащен люлькой или кроваткой.
- Область живота и поясницы необходимо освободить от одежды
- Затем старшие дети укладываются на спину на кушетку, грудничков мамы могут удерживать на руках
- На живот и датчик наносится контактный гель – его компоненты гипоаллергенны, не всасываются с кожи
- Исследование проводится с трех сторон: трансабдоминально (через переднюю брюшную стенку), транслюмбально (со спины) и фронтально (сбоку); младенца мать переворачивает, следуя указаниям врача-диагноста
Результат фиксируется врачом на бумаге, к описанию прикрепляется снимок. Пояснения и заключение дает детский нефролог или уролог.
Патология на УЗИ, в том числе на УЗИ почек грудного ребенка
- Удвоение почки (распространенная врожденная аномалия, не ухудшает качество жизни)
- Третья почка (не функционирует, не влияет на здоровье)
- Блуждающая почка, нефроптоз – смещение почки в сторону/вниз более чем на 3 % от роста
- Мочекаменная болезнь – наличие конкрементов в чашечно-лоханочной системе (анэхогенные включения – тени)
- Пиелонефрит – острое бактериальное воспаление почечных канальцев (изменяет эхогенную плотность, размер чашечно-лоханочной системы)
- Гломерулонефрит – аутоиммунное воспаление клубочков, требует уточнения
- Кисты – образования, ограниченные стенками и заполненные жидкостью (гипоэхогенные образования)
- Опухоли – образование повышенной плотности; доброкачественность нельзя диагностировать с помощью ультразвука, дополнительно назначается биопсия
Преимущества проведения процедуры в МЕДСИ
- Аппараты с разрешением 3D и 4D с возможностью записи на диск/ваш носитель
- Опытные врачи ультразвуковой диагностики педиатрического профиля с обширной практикой
- Проведение процедуры без очередей в удобное для вас время в любом районе Москвы и за МКАД
- Проведение диагностики младенцам и новорожденным
- Посещение специалиста с результатами обследования – в клинике ведут прием педиатры, неонатологи, урологи и нефрологи детского профиля
Для записи на прием звоните по круглосуточному телефону 8 (495) 7-800-500.
Показания и возможные противопоказания для детей
Показаниям к назначению УЗИ почек у ребенка являются следующие симптомы:
- острая задержка мочи, которая сопровождается выраженным болевым синдромом;
- изменение цвета мочи (появление мутности, темно-желтого цвета или примесей крови);
- ноющие боли в области поясницы, которые сопровождаются повышением температуры, лихорадкой;
- подозрение на наличие врожденных аномалий развития почек;
- появление в детском возрасте артериальной гипертензии;
- наличие признаков почечной недостаточности (развитии обширных отеков, асцита, уменьшение количества суточной мочи, нарастание интоксикационного синдрома);
- подозрение на наличие злокачественных новообразований.
Важной особенностью УЗИ есть тот факт, что оно не имеет абсолютных противопоказаний к проведению. Ультразвуковые волны являются безопасными для детского организма, что неоднократно было подтверждено в независимых исследованиях и наблюдениях
Также проведение диагностики не влияет на прогрессирование существующих заболеваний, и не способствует возникновению новых. Единственным временным противопоказанием может быть необходимость оказания неотложных реанимационных мероприятий.
Ультразвуковые волны являются безопасными для детского организма, что неоднократно было подтверждено в независимых исследованиях и наблюдениях. Также проведение диагностики не влияет на прогрессирование существующих заболеваний, и не способствует возникновению новых. Единственным временным противопоказанием может быть необходимость оказания неотложных реанимационных мероприятий.
Показания к УЗД
Существует ряд симптомов, которые являются прямыми или косвенными показаниями к тому, чтобы сделать УЗИ:
Подготовка к ультразвуковому исследованию
Чтобы пройти УЗИ мочевого пузыря подготовка обязательна. За полтора-два часа до скрининга вам будет необходимо потребить около двух литров воды. Подойдут минералка без газа, морс, чай, компот. Таким образом вы наполните пузырь перед исследованием, что является необходимостью. Врач сможет более четко рассмотреть стенки органа, определить его структуру и сделать остальные важные заключения.
Также существует физиологический метод подготовки к исследованию. Для этого вам необходимо воздерживаться от мочеиспускания на протяжении пяти-шести часов. Если же позывы слишком сильные, то можно частично опорожнить мочевой пузырь. Однако тогда вам придется восполнить потерю жидкости, выпив стакан воды или сока. Если вам предстоит трансректальное исследование, в этом случае за несколько часов до него следует поставить очистительную клизму.
Порядок проведения процедуры
Чаще всего при исследовании применяется трансабдоминальный доступ. То есть врач будет проводить сканирование датчиком через стенку брюшной полости. Если у пациента высокая степень ожирения или же есть подозрения на опухоли простаты, тогда УЗД делают через прямую кишку. Если трансабдомиальное исследование затруднительно провести женщине, применяют трансвагинальный доступ.
В целом сама процедура длится недолго. Она занимает около пятнадцати-двадцати минут. Во время обследования пациент лежит на кушетке лицом вверх. На область живота доктор наносит специальный контактный гель, а затем проводит сканирование при помощи датчика. Если проходит трансректальное или трансвагинальное исследование, зонд или датчик вводится в прямую кишку или во влагалище соответственно. Если есть подозрения на изменения в предстательной железе, после обыкновенного исследования пациента просят опорожнить мочевой пузырь. Затем проводят повторное сканирование, чтобы определить остаток мочи в пузыре.
Что можно определить в процессе УЗИ?
Врач оценивает самые различные параметры мочевого пузыря. Его ассиметричная форма может свидетельствовать о возможных новообразованиях. Маленький размер говорит о фиброзировании стенок, хронических циститах на этапах обострения, шистосомозе. Увеличенный размер мочевого пузыря свидетельствует о наличии камней или аденомы простаты
Также врач обращает внимание на характер содержимого органа. В нем могут присутствовать гной или сгустки крови, проявляемые как гиперэхогенные структуры
Расшифрованные данные УЗИ мочевого пузыря передаются узкому специалисту — урологу либо нефрологу, который ставит диагноз, основываясь на результатах исследования.
Как проводится процедура УЗИ брюшной полости ребенка?
Ультразвуковая диагностика органов брюшной полости в клинике «Профимедика» детям проводится по клиническим показаниям. Процедура нужна при подозрении на заболевания поджелудочной железы, желчного пузыря, печени, возможные новообразования в животе.
Детские врачи клиники «Профимедика» имеют стаж работы с детьми более 10 лет. Накопленный нами опыт гарантирует высокую информативность диагностики, независимо от предполагаемого диагноза. Для оценки функции органов живота мы используем современный УЗ-сканер экспертного уровня с высокой разрешающей способностью.
 Обследование ребенка занимает от 10 до 25 минут. Пациент ложится на кушетку. Для обследования используется специальный датчик. Врач перед началом диагностики обрабатывает его проводящим гелем, который увеличивает контакт с кожей, что гарантирует получение лучшего изображения. Дальше с помощью плавных движений по передней поверхности живота малыша доктор выводит на экран интересующие структуры брюшной полости.
Обследование ребенка занимает от 10 до 25 минут. Пациент ложится на кушетку. Для обследования используется специальный датчик. Врач перед началом диагностики обрабатывает его проводящим гелем, который увеличивает контакт с кожей, что гарантирует получение лучшего изображения. Дальше с помощью плавных движений по передней поверхности живота малыша доктор выводит на экран интересующие структуры брюшной полости.
Сделать УЗИ органов живота в клинике «Профимедика» можно в удобное для родителей время. Для этого нужно позвонить по контактному телефону и записаться на прием. Обследоваться у нас можно без ожидания в длинных очередях. Сотрудники медицинского центра ответят на все возникшие вопросы. Цена процедуры указана на сайте клиники. Обращайтесь к лучшим сонологам в удобное время!
Цены:
Стоимость УЗИ для детей
Особенности УЗ-исследования у ребенка
Полноценность функционирования мочевыводящей системы детей является залогом здоровья человека любого возраста. Она позволяет поддерживать высокий уровень обмена веществ, обеспечивать нормальную деятельность организма, удалять шлаки, стабилизировать баланс электролитов.
Сразу же после появления младенца на свет нужно удостовериться в нормальной сформированности его почек. В дальнейшем требуется отследить их развитие, а также уровень функциональности выделительной системы.
 Необходимо также убедиться в отсутствии каких-либо пороков развития и внутриутробных патологий. При их выявлении требуется срочная коррекционная терапия или операция для того, чтобы обеспечить здоровье ребенку здоровье в последующие годы жизни.
Необходимо также убедиться в отсутствии каких-либо пороков развития и внутриутробных патологий. При их выявлении требуется срочная коррекционная терапия или операция для того, чтобы обеспечить здоровье ребенку здоровье в последующие годы жизни.
Ультразвуковое исследование не приносит детям никакого вреда. Поэтому родители могут совершенно спокойно следовать всем назначениям врача-педиатра.
Диагностика патологий у маленьких пациентов является достаточно непростой, поэтому ультразвуковое сканирование органов дает очень большие возможности для раннего выявления заболеваний почек.
Кроме того, эхо-метод является высокоинформативен. Он с большой степенью достоверности показывает любые негативные изменения в выделительной системе детей.
Ранняя диагностика ее болезней позволяет в дальнейшем избежать их формирования во взрослом состоянии. Своевременное лечение быстро и полностью возвращает ребенку здоровье и позволяет избежать тяжелых осложнений.
Поэтому осуществление УЗИ не следует откладывать до развития выраженной клинической картины. При первых же признаках неблагополучия требуется немедленно обратиться к специалисту.
Суть исследования
Ультразвуковая диагностика мочевыделительной системы основана на том, что при контакте датчика прибора с телом ребенка отраженный от тканей эхо-сигнал поступает на компьютер, анализируется им, а затем отображается на экране монитора. Полученную картину анализирует врач, проводя необходимое количество снимков.
Он получает возможность оценить размеры и контуры внутренних органов, объем содержащейся мочи, а также прочие особенности анатомического строения или физиологических особенностей.
Проводят процедуру специалисты по ультразвуковой диагностике или педиатры. Осуществляется она в государственном медицинском учреждении или частной клинике.
Причины РМП у детей
Есть множество причин развития данного заболевания у педиатрических пациентов.
Наиболее частые из них объясняются:
- наличием заболевания у родителей, братьев и сестёр;
- серьёзными дисфункциями мочеиспускания, например, такими как нейрогенная дисфункция мочевого пузыря по гипорефлекторному типу у детей;
- рождением с дефектами нервной трубки позвоночника, например, расщелина позвоночника;
- наличием других аномалий развития мочевыводящих путей, например, синдромом задних уретральных клапанов, удвоением мочеточника или уретероцеле;
- врождённым дефектом МП — экстрофией;
- чрезмерно частыми мочеиспусканиями или запором.
Пузырно-мочеточниковый рефлюкс делится на первичный и вторичный:
- О первичном ПМР говорят в следующей ситуации: клапан, удерживающий мочу, расположен там, где мочеточник соединяется с мочевым пузырём. В норме клапан даёт возможность одностороннему течению мочи (из мочеточников в МП). Но, если он работает неправильно, то допускает ретроградный отток мочи.
- Вторичный ПМР возникает, когда в МП образуется закупорка, из-за которой моча течёт обратно в мочеточники.
Причины отклонения
Увеличение паренхимы и ширины лоханки часто бывает первым признаком воспаления. Причиной его могут стать и соли, и нарушение обмена веществ, и простудные, и вирусные недуги. Размеры почек, их структура, состояние мочеточников и мочевого пузыря помогают установить наличие самых разнообразных заболеваний и состояний – гломерулонефрита, пиелонефрита, мочекаменной болезни.
Также могут быть обнаружены аномалии строения органов, а также приобретенные и врожденные опухоли и новообразования, кисты, нарушение оттока мочи из-за сужения определенных отделов почки, мочеточника. Истинные причины патологии, если она имеется, поможет установить комплексное исследование. Обнаружение мочекаменной болезни, например, нельзя считать достоверным без подтверждения из лаборатории – в моче должно обнаруживаться повышенное содержание солей (уратов, оксалатов и т. д. ).
Нужно отметить, что не все патологии, особенно на ранних стадиях, дают знать о себе появлением характерных симптомов. Порой заболевания органов мочевыделительной системы обнаруживаются совершенно случайно, когда два или три анализа мочи подряд показывают не лучшие результаты.
Многие родители отмечают, что данные, полученные в одной клинике, могут существенно отличаться от данных, полученных в другой. Многое зависит от квалификации врача, от разрешения и качества оборудования, на котором проводилось исследование. Именно поэтому порой несколько разных врачей могут ставить совершенно разные диагнозы одному и тому же ребенку.
Многие мамы, которые имеют печальный опыт многочисленных исследований почек у детей, призывают не доверять таблицам и нормам, не ориентироваться на них, ведь многое в размерах зависит от того, каков рост ребенка, его вес, возраст и другие, сугубо индивидуальные особенности развития. УЗИ почек у взрослых более точен, чем у детей, ведь размеры, особенно у малышей до года, маленькие, погрешность довольно велика. Именно это, по мнению мам, достаточно часто становится причиной установления ошибочных диагнозов, которые со временем не подтверждаются.
Сегодня у мам большой выбор – клиники и доктора на любой вкус и бюджет. Найти хорошего специалиста помогут отзывы других родителей, которые столкнулись с проблемами недостаточной или гипердиагностики при УЗИ почек. Этому вопросу посвящены целые темы на родительских форумах.

О том, как делают УЗИ детям, смотрите в следующем видео.
Как делают цистографию мочевого пузыря у детей?
Для того, чтобы процедура прошла успешно и была достаточно информативной, родителям необходимо уделить внимание подготовке ребёнка к ней. Речь и идёт не только о физической, но о моральной подготовке, если ребёнок достиг сознательного возраста
Подготовка
 Ещё до назначения даты обследования родители должны подписать информационную карту о возможных последствиях процедуры. Также необходимо сообщить врачу о препаратах, которые на данный момент принимает малыш. Врач тщательно изучит его медкарту и только убедившись в том, что диагностика не нанесёт вреда маленькому пациенту, назначит день обследования.
Ещё до назначения даты обследования родители должны подписать информационную карту о возможных последствиях процедуры. Также необходимо сообщить врачу о препаратах, которые на данный момент принимает малыш. Врач тщательно изучит его медкарту и только убедившись в том, что диагностика не нанесёт вреда маленькому пациенту, назначит день обследования.
Далее всё начинается с изменения рациона питания за два дня до посещения диагноста. Диетическое питание заключается не в полной замене всех привычных продуктов другими.
Всё что требуется от заботливых родителей — ограничить потребление ребёнком бобовых, а также других продуктов, усиливающих газообразование.
То есть временно в рационе малыша не должно быть:
- сырых фруктов и овощей;
- хлеба и сдобы;
- молока,
- газированных напитков.
Нужно переориентировать его на каши или отварное постное мясо.
Набор привычных напитков также следует изменить. Предпочтение нужно отдавать не подслаженным травяным сборам с ромашкой или фенхелем или чаям. Их действие не только хорошо скажется на работе ЖКТ, но и расслабит нервную систему маленького пациента, ведь будущая диагностика для него стресс.
Кроме диеты необходимо также подготовить кишечник, поставив очистительную клизму. Или выдавая лёгкое послабляющее средство за 2 недели до исследования.
Если малыш серьёзно обеспокоен предстоящим обследованием, с ним нужно спокойно поговорить, в доступной и доброжелательной форме объяснив пользу процедуры, предупредив его, что он может испытывать необычные ощущения, но всего лишь временно.
Как проводится цистография мочевого пузыря у ребёнка?
Если подготовка прошла правильно, то процедура будет информативной, а маленький пациент сможет выполнять инструкции специалиста, что важно доя получения правильных результатов цистографии. Если ребёнок неспокоен, испытывает тревогу, то взвесив пользу или риск для него, возможно применение успокаивающих препаратов
Доктор Дэвид Стад говорит о допустимости использования Мидазолама (перорально от 0,5 до 0,6 мг на кг за 30 или 45 минут до начала диагностики, либо непосредственно перед исследованием через нос 0,2 мг на кг). Это безопасное и эффективное средство для снижения стресса, не препятствующее мочеиспусканию
Если ребёнок неспокоен, испытывает тревогу, то взвесив пользу или риск для него, возможно применение успокаивающих препаратов. Доктор Дэвид Стад говорит о допустимости использования Мидазолама (перорально от 0,5 до 0,6 мг на кг за 30 или 45 минут до начала диагностики, либо непосредственно перед исследованием через нос 0,2 мг на кг). Это безопасное и эффективное средство для снижения стресса, не препятствующее мочеиспусканию.
Алгоритм следующий:
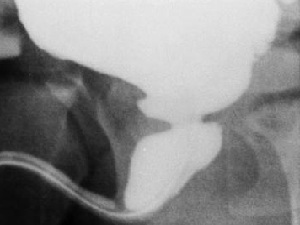
- Ребёнка переодевают в удобную одежду. Он ложится на рентгенологический стол.
- Первый рентгенологический снимок делают в до того, как контрастное вещество будет введено.
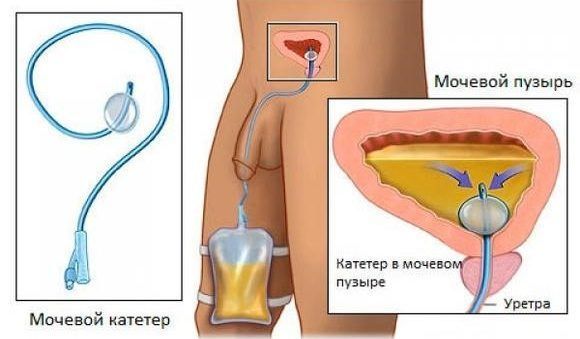
- После применения местной анестезии вводится катетер и начинается заполнение полости МП контрастной жидкостью. Её объём зависит от возраста ребёнка. Если он старше 12 лет, то вливается 200-300 мг, младше — от 50 до 100 мг.
- Снимки производятся в разных проекциях, для чего врач может попросить ребёнка принимать положения на спине, на левом и правом боку.
- Катетер вынимают, после чего ребёнок должен опорожнить МП во время чего также могут быть сделаны снимки. Затем делается рентгенграмма пустого МП.