Возрастная онкология: рак тонкого кишечника
Содержание:
Диагностические мероприятия
Схема поиска онкологии определяется врачом индивидуально для каждого пациента. Минимум это исследование кала на наличие в ней скрытой крови ( реакция Грегерсена), ее можно провести в обычной поликлинике. Пациенты, которые находятся в группах риска, должны раз в год проходить данное обследование. Если обнаруживается положительный результат, то необходимо пройти дополнительные исследования с помощью оптических приборов, колоноскопии или ректороманоскопии.
С помощью эндоскопа можно осмотреть слизистую, взять образцы на гистологическое исследование. Чтобы осмотреть верхние отделы тонкого кишечника производят это через ротовую полость, а толстого через прямую кишку.
Современные методы диагностического поиска позволяют с помощью маленькой капсулы оснащенной видеокамерой произвести осмотр всего кишечника. Эта капсула глотается пациентом, запивается стаканом воды и в режиме настоящего времени на мониторе осматриваются все участки ЖКТ. Этот метод безболезненный, высокоинформативен.
Если есть такая необходимость, то больным назначают различные компьютерные обследования. Можно осуществлять ультразвуковое исследование, которое проводится либо трансабдоминально, либо трансректально.
Гистологическое исследование клеток опухоли позволяет определить характер злокачественности, тип преобладающих клеток, характер роста новообразования. Гистология исследует тканевые формы, а цитология клетки.
Самым информативным из методов диагностики, еще на доклинических стадиях заболевания является определение специфических маркеров опухоли. Это метод позволяет с точностью определить наличие новообразования в кишечнике, своевременно начать лечение.
Лечение рака ободочной кишки
Аденокарциномы толстого кишечника малочувствительны к лучевой терапии и цитостатическим препаратам. Основным методом лечения при раке кишки является радикальное удаление опухоли. Объём резекции зависит от стадии заболевания и локализации метастазов.
Стадия 0
Проводится иссечение опухолевого очага или полипа в пределах здоровых тканей. Такой тип операции является наименее травматичным. Выполняется в случаях очень ранней диагностики карциномы in situ или при наличии немалигнизированных полипов.
Можно обойтись без операции на открытой брюшной полости.
Стадия 1
Удаление поражённого сегмента кишечника и части брыжейки. Чаще всего проводится гемиколэктомия – удаляется вся правая или левая половина ободочной кишки, включая печёночный или селезёночный угол.
После резекции может быть выполнен анастомоз или выведена колостома – приводящую петлю кишки подшивают к передней брюшной стенке, а отводящую ушивают.
После операции кишки и все удалённые ткани направляются на гистологическое исследование
Особое внимание уделяют краям резекции. Если в них находят признаки злокачественности, объём операции был недостаточным
Стадия 2
Хирургическая операция. Для части больных с высоким риском рецидива и метастазирования (большие размеры опухоли, полипоз кишечника) проводится адъювантная химиотерапия.
Химиотерапия назначается в послеоперационном периоде, чтобы исключить риск рецидивов опухоли и роста метастазов. Для назначения препаратов не требуется подтверждения наличия вторичных опухолевых узлов, её назначают в профилактических целях.
Стадия 3
Хирургическое лечение в сочетании с адъювантной химиотерапией для всех групп пациентов. Резецируется карцинома, регионарные лимфатические узлы.
Стадия 4
Операция в максимально возможном объёме. Резецируется первичная опухоль, лимфоузлы, изолированные отдалённые метастазы.
При невозможности радикального удаления узла проводится паллиативное лечение: накладывают обходной анастомоз кишечника, чтобы предотвратить развитие непроходимости.
Проводят химио- и лучевую терапию всем группам пациентов.
Препараты для химиотерапии
Цитостатические лекарства применяют перед операцией, чтобы уменьшить скорость развития опухоли, избежать появления новых метастазов перед операцией и в послеоперационный период.
- 5-фторурацил;
- Капецитабин;
- Иринотекан;
- Оксалипластин.
Аденокарциномы толстого кишечника являются наиболее распространённым типом рака, и он успешно лечится во всех развитых странах. Для лечения редких опухолей: плоскоклеточного рака, злокачественных нейроэндокринных опухолей и лимфом целесообразно обращаться в международные центры онкологии в Израиле.
Клиническая картина
Симптомы опухоли кишечника редко проявляются на раннем этапе. Пациент приходит к доктору на 3-4 стадии развития патологии. Клиническая картина зависит от степени рака тонкой кишки. У пациента могут наблюдаться такие симптомы заболевания:
- боли в животе;
- ощущение во рту привкуса меди;
- резкое снижение веса;
- тошнота;
- нарушение функции печени;
- понижение гемоглобина;
- рвота;
- анемия.
По мере разрастания новообразования перекрывается просвет тонкой кишки, что приводит к нарушению проходимости. Клиническая картина дополняется такими симптомами:
- перфорацией стенок;
- кишечным кровотечением;
- интоксикацией организма продуктами распада опухоли;
- попаданием содержимого кишечника в брюшину;
- развитием перитонита;
- нарушением функции поджелудочной железы;
- сложностью дефекации;
- анорексией;
- быстрой утомляемостью.
Первые признаки рака кишечника
Заболевание может развиваться бессимптомно в течение продолжительного срока. Первые признаки появляются при росте рака тонкого кишечника, пациент обращается за помощью, когда его беспокоят:
- повторяющиеся боли в животе;
- нарушения стула – чередование запоров и диареи;
- повышенное газообразование;
- тошнота;
- метеоризм;
- вздутие живота;
- спазмы в области пупка.
Человек начинает волноваться из-за резкого снижения веса. Как результат нарушения лимфотока наблюдается асцит (скопление жидкости в брюшной полости). Возможны такие симптомы рака кишечника на ранней стадии:
- интоксикация организма – повышение температуры тела, рвота, слабость;
- ложные позывы к дефекации;
- появление в кале слизи, крови;
- отвращение к еде;
- раздражительность;
- озноб;
- изжога;
- рвота.
Общие симптомы
При развитии рака тонкой кишки клиническая картина заболевания включает общие симптомы. Они возникают на всех стадиях развития опухолевого процесса. Характерно появление таких признаков патологии:
- бледности кожных покровов, слизистых оболочек;
- повышение температуры тела до субфебрильных значений;
- постоянного недомогания;
- головных болей;
- потери аппетита;
- отказа от мяса.
При раке кишечника наблюдаются такие симптомы развития новообразования:
- нарастающая слабость;
- резкое похудение;
- быстрое утомление;
- расстройство стула;
- ломота в костях;
- тяжелое дыхание;
- выделение мочи в процессе дефекации;
- появление в испражнениях слизи, крови;
- головокружение;
- стойкая гипертермия;
- болевой синдром в эпигастральной области.
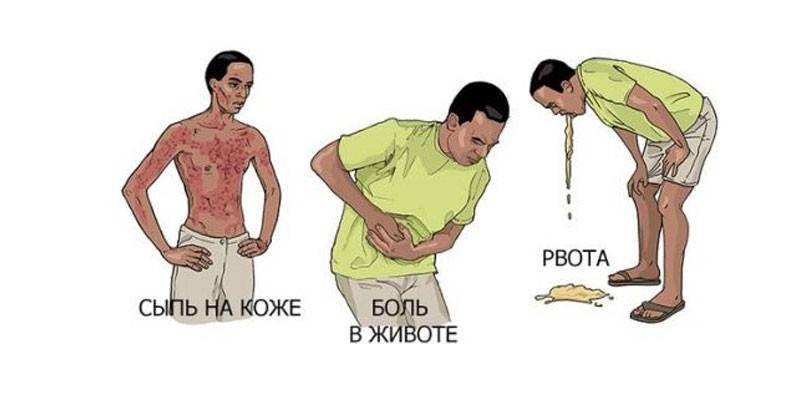
На поздних стадиях
Диагностирование рака на последних этапах развития осложняет процесс лечения. Распад опухоли приводит к общему отравлению организма. Пациенты на этой стадии ощущают сильную боль, которая иррадиирует в область поясницы, крестца, ануса. Плохая проходимость тонкой кишки, желчных путей вызывает такие симптомы:
- непрекращающуюся рвоту;
- повышенное газообразование;
- развитие желтухи;
- ишемию кишки;
- панкреатит.
Сдавливание злокачественным новообразованием соседних органов, возникновение свищей провоцирует появление симптомов рака:
- кишечных кровотечений;
- болей при дефекации;
- нарушения работы органов ЖКТ;
- резкой смены настроения;
- неврозов;
- сильной усталости;
- перитонита;
- истощения;
- сухости кожных покровов;
- расстройства функционирования соседних органов;
- низкого уровня белка в крови.
При метастазировании опухоли
Тонкий кишечник расположен так, что поблизости находится много важных органов. На этапе метастазирования начинается их поражение. Кроме того, через кровь злокачественные клетки распространяются по всему телу к отдаленным лимфоузлам. Происходит поражение раком таких органов:
- легких;
- яичников;
- простаты;
- почек;
- матки;
- надпочечников;
- молочных желез;
- мочевого пузыря;
- поджелудочной железы;
- отделов толстой кишки;
- печени;
- брюшины.
Отличительные признаки рака у мужчин и женщин
По наблюдениям медиков общие симптомы развития злокачественного новообразования схожи для мужского и женского организма. Есть небольшие особенности протекания опасной болезни. При поражении тонкой кишки можно отметить такие признаки:
Протяжённость человеческого кишечника составляет примерно 4 метра. По всей длине кишечника возможно развитие опухолей, симптомы которых проявляют разную клиническую картину и степень выраженности. Новообразования имеют как доброкачественную, так и злокачественную природу. Определяют тканевую структуру опухоли гистологическим исследованием после взятия биоптата.
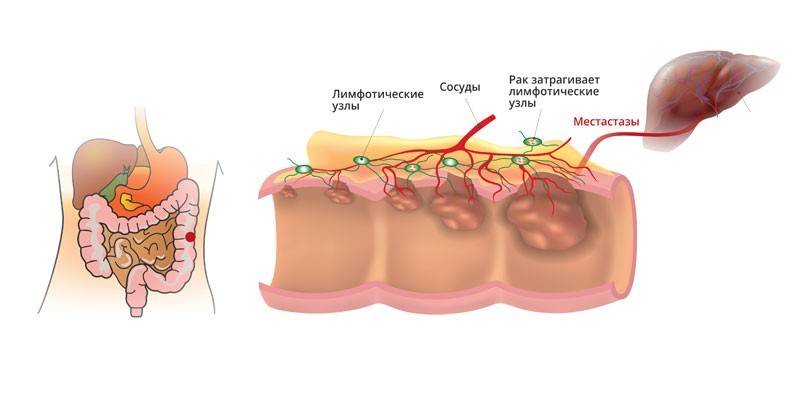
Метастазы
Метастазы являются осложнением рака тонкого кишечника. Они возникают на III и IV стадии. Сначала метастазы появляются в ближайших, а затем в отдаленных от кишки органах.
Метастазы при раке тонкой кишки IV стадии появляются в печени, почках, желудке, сальниках, надпочечниках, легких и даже костях. Для их выявления проводят УЗИ или МСКТ органов брюшной полости, рентгенографию грудной клетки и сцинтиграфию костей.
Диагностика
Во время диагностирования рак дифференцируют с туберкулезом тонкой кишки, блуждающей почкой, болезнью Крона, раком толстого кишечника, опухолями яичников или тонкой кишки, врожденным стенозом.
Первым делом проводится анализ крови. По показателям и онкомаркерам можно судить об онкологии.
Инструментальная диагностика рака тонкого кишечника:
- рентгеноскопия с применением бария;
- фиброгастроскопия – это обследование слизистой кишечника с помощью трубки с камерой;
- электрогастроэнтерография – исследование моторики желудочно-кишечного тракта;
- ангиография сосудов – рентгенологический метод обследования кровеносных сосудов с применением контрастного вещества;
- колоноскопия – метод исследования толстой и тонкой кишки с помощью колоноскопа;
- лапароскопия – инвазивная методика обследования через прокол в брюшной полости;
- КТ, МРТ;
- биопсия.
Пункция очень важна для установления типа и стадии онкологии.
Лечение
Лечение рака происходит путем оперативного вмешательства и химиотерапии. Образование удаляют вместе с пораженным участком кишки, брыжеечкой и лимфатическими узлами. Вид операции зависит от стадии и локализации рака. Например, при поражении 12-ти перстной кишки проводится дуоденэктомия с дистальной эктомией желудка и поджелудочной железы.
Показания к химиотерапии:
- рак кишечника на последней стадии;
- чувствительность новообразования к химиотерапии;
- предоперационный и послеоперационный период по поводу удаления онкологии (с целью уменьшения вероятности появления метастазов).
Препараты останавливают рост и распространение раковых клеток, снижают симптоматику и увеличивают продолжительность жизни.
После оперативного лечения и курса химиотерапии пациент ощущает облегчение. В послеоперационный период больного обязательно обследуют с целью исключения метастазирования и развития опасных последствий, например, пареза кишечника.
Продолжительность жизни
Прогноз благоприятный, он зависит от стадии, на которой пациент начал лечение. Этот вид рака при своевременном обращении в больницу полностью излечивается. Пациенты в таком случае живут полноценной жизнью, не вспоминая о страшной болезни.
В среднем после удаления опухоли при отсутствии метастазов в 35-40% случаев люди живут не менее 5 лет. Продолжительность жизни пациентов, у которых диагностирован рак III и IV зависит от динамики метастазирования, в каких органах появились метастазы.
Профилактика
Профилактические меры:
- вовремя удалять доброкачественные образования, в том числе кисты и полипы;
- хотя бы раз в год проходить профилактическое обследование, особенно в возрасте после 40 лет;
- своевременно лечить воспалительные заболевания ЖКТ, при хронических болезнях встать на учет к специалисту;
- правильно питаться, соблюдать диету, отдавать предпочтение продуктам с высоким содержанием грубой клетчатки;
- отказаться от вредных привычек;
- вести активный образ жизни;
- при подозрении на онкологию немедленно посетить врача.
После операции по поводу удаления онкологии пациентам также необходимо придерживаться мер профилактики. В таком случае меньше шансов появления рецидива.
Рак тонкой кишки является болезнью, которая угрожает жизни пациенту, но благодаря тому, что кишка плохо снабжается кровью, у пациента есть надежда на выздоровление. Главное, обнаружить болезнь, пока не начался процесс метастазирования.
Причины развития
Злокачественное образование в тонком кишечнике может возникнуть на фоне воспалительных процессов, происходящих в данном органе. Хронические болезни желудочно-кишечного тракта также могут поспособствовать развитию онкологии.
Наиболее предрасположены к этому заболеваний люди, страдающие язвенной болезнью, колитом, дуоденитом, болезнью Крона и т.д. В группу риска относят пациентов с генетическими аномалиями в пищеварительном тракте, выявленные доброкачественные процессы в кишечнике, а также злокачественные опухоли в других органах.
Не менее провоцирующими факторами является злоупотребление алкогольной продукцией, курение, употребление жареных блюд, консервации и продуктов, богатых животными жирами.
Рак тонкого кишечника классифицируют по гистологическому типу:
- лейомиосаркома — злокачественная опухоль, диаметром свыше 5 мм, часто провоцирует кишечную непроходимость, внутренние кровотечения и перфорацию стенок кишечника;
- карциноид – довольно распространенная опухоль, локализующаяся в разных отделах органа, чаще всего образуется в червеобразном отростке (аппендикс);
- аденокарцинома – достаточно редкая форма заболевания, опухоль основывается из железистой ткани организма;
- лимфома – редкий вид онкологии в данном органе, различается на лимфосаркому и лимфогранулематоз.
От характера развития опухоли, рак тонкого кишечника различают по видам: экзофитный и эндофитный. Экзофитное образование имеет четко структурированные границы, схожие с бляшками или полипами. Оно основывается в кишечном просвете, что в дальнейшем нередко провоцирует развитие кишечной непроходимости.
Эндофитная злокачественная опухоль считается самой опасной, так как данное образование часто распространяется на другие органы и не имеет выраженной границы. Такое образование сопровождается перфорацией тонкого кишечника и кровотечением.
Раковое заболевание в тонком кишечнике – довольно длительный процесс, происходящий в четырех стадиях. Начальный, первый этап онкологического образования, длится на протяжении нескольких лет. Чтобы достигнуть 2 см в диаметре, опухоли необходимо расти в течение 5 лет.
На второй стадии болезненное образование поражает лимфоузлы и возрастает в размерах. В этот период происходит полноценное развитие рака. На 3 стадии размеры опухоли достаточно большие, наблюдаются метастазы, обоснованные в лимфоузлах. Вылечить заболевание на такой стадии очень сложно.
Для четвертой, последней стадии рака, характерно значительное количество метастаз. Прогрессирование болезни обосновывается невероятным делением злокачественных клеток, и этот процесс уже невозможно остановить.
Когда же болезнь доходит до завершительного этапа, возникают болезненные симптомы, но излечить рак уже нельзя. Чтобы не допустить такого опасного развития, специалисты рекомендуют каждый год проходить обязательный медосмотр, даже при отсутствии каких-либо симптомов.
Причины рака тонкой кишки
Особых прямых причин онкологии тонкого кишечника пока еще не обнаружили
Внимание всегда обращается на хроническое ферментативное или воспалительное заболевание кишечника, симптомы рака могут прятаться за признаками болезней, как дивертикулит, неспецифический язвенный колит, энтерит, болезнь Крона, язва ДПК. Нередко опухоль развивается на фоне аденоматозных полипов, склонных к перерождению в онкогенные
Часто поражается ДПК за счет раздражающего действия желчи. Начальная часть тонкой кишки – за счет сока железы поджелудочной и активного контакта с канцерогенными веществами из пищи, жареных продуктов, алкоголя и никотина.
Профилактика рака толстой кишки
Не разработано надежных способов предупреждения этого заболевания. Людям рекомендуется соблюдать принципы сбалансированного питания, избегать стрессов и канцерогенных веществ.
Чем раньше выявлен рак, тем легче его победить. Профилактика заключается в раннем обнаружении болезни.
Для ранней диагностики необходимо проходить диспансеризацию с полным обследованием 1 раз в год. При наличии семейного анамнеза следует провериться у онколога и проходить регулярные скрининговые исследования после достижения 40-45 лет.
https://youtube.com/watch?v=-tBHXksUBz8
При диагностированном полипозе рекомендовано хирургическое удаление всех новообразований и последующее цитологическое исследование полипов.
Для повышения успешности лечения и увеличения выживаемости людей необходима постоянная онконастороженность врачей-терапевтов первичного звена и внимание пациентов к состоянию своего организма
Стадийность опухолевого процесса
Разделять рак по стадиям, начали очень давно. Это дает возможность по услышанному представить объем и характер опухоли, наметить лечение. Существует много классификаций опухолей, по их темпу и скорости прорастания, наличию метастазов. У нас же принята классификация по аббревиатуре ТNM, означающую первичную опухоль, поражение лимфатических узлов и наличие отдаленных метастазов.
Первая стадия характеризуется наличием первичной опухоли, не выходящей за пределы органа, не вовлекающей в патологический процесс лимфатические узлы и не имеющая метастазов других органах.
Вторая стадия отличается от первой значительным увеличением новообразования, прорастающего как в просвет кишки, так и вглубь нее. При этом могут поражаться близлежащие лимфатические узлы, метастазов во второй стадии не бывает.
При третьей стадии может быть много различных вариантов течения. При этом метастазы могут, как обнаруживаться в других органах, так может наблюдаться их отсутствие.
При четвертой, терминальной стадии всегда есть отдаленные метастазы, в основном поражается печень. Первичная опухоль и ее размеры значения не имеют.
Прогноз при раке толстого кишечника
Статистика выживаемости больных с раком кишечника и выживаемости зависит от того, на какой стадии была диагностирована опухоль, и как быстро началось адекватно лечение.
- Для 1 стадии – выживаемость составляет 90-99%. Рецидивы не выявлены.
- 2 стадия – клиническое излечение достигается в 85% случаев. Пятилетняя выживаемость 90-100%.
- 3 стадия – выздоровление возможно у 65% пациентов.
- 4 стадия – рак удаётся вылечить у 35% больных.
Даже при адекватном эффективном лечении рака 3-4 стадии трёхлетняя выживаемость после операции составляет 50%, больше пяти лет живут 30% людей. Это объясняется высокой травматичностью операции резекции кишки и сегментов печени.
Ситуация усугубляется пожилым возрастом пациентов с наличием сопутствующих заболеваний и поздней диагностикой рака. Чем выше возраст пациента, тем меньше процент выживаемости и продолжительность жизни после операции.
1-2 стадию диагностируют у 5-10% заболевших. У 50% больных на момент постановки диагноза обнаруживаются отдалённые метастазы в печень, то есть последняя стадия рака.
При проведении обследований у 5% человек обнаруживается более одного первичного очага, а у 30% – аденоматоз, склонный к малигнизации. Наличие этих факторов снижает вероятность успешного лечения.
Метастазы раковых клеток
Рак кишечника склонен давать рецидивы, при которых опухолевый рост начинается в краях резекции.
После операции серьёзно страдает качество жизни пациентов.
Операция на 3-4 стадиях предполагает лапаротомический разрез и обширную полостную операцию. Частыми послеоперационными осложнениями становятся:
- перитонит;
- атония кишечника;
- спаечная болезнь.
Так как удалена часть кишки, пациент вынужден соблюдать постоянную диету, а при формировании колостомы страдает психологическое состояние больных.
При удалении сегментов печени есть риск развития желчного перитонита в раннем послеоперационном периоде и печёночно-клеточной недостаточности в позднем периоде.