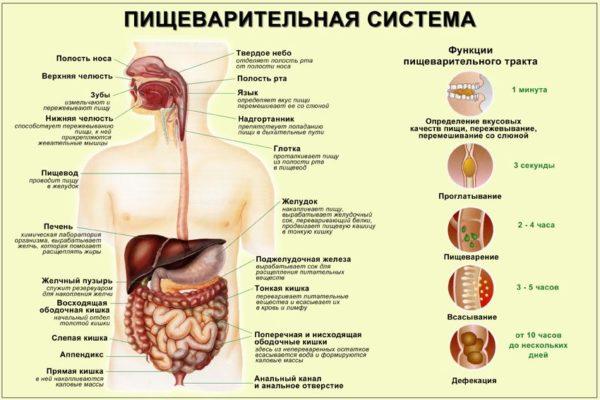
Прием невролога в москве: какие болезни лечит этот врач?
Содержание:
Какие болезни лечат специалисты
Две разные области специализации: нефрология и урология. Каждая из них охватывает определенные области исследования:
- Нефрология считается узкоспециализированной сферой, в которой специалисты прилагают усилия на определение заболевания и устранение симптоматики при проблемах, связанных с заболеваниями почек. По большому счету нефрология — это наука о почках, в которую входят такие направления, как мочеполовые системы обоих полов.
- Урология — более широкая специализация. Доктора данного профиля диагностируют заболевания мочеполовой сферы и лечат их, подбирая курс лечения. Основным родом деятельности уролога является лечение заболеваний мужской половой сферы.

Уролог и нефролог: в чем разница? В компетенцию уролога входит мочеполовая система человека. Специалист уролог лечит следующие заболевания:
- различные виды циститов;
- простатиты;
- нефроптоз;
- образование камней в почках и песка в мочевом пузыре;
- острый и хронический пиелонефрит;
- разнообразные врожденные аномалии внутренних органов системы мочевыведения;
- последствия травм органов мочевыделения.
Если в больнице по ряду причин отсутствуют такие специалисты, как венеролог, сексопатолог либо андролог, он может замещать их, занимаясь лечением таких болезней:
- венерические заболевания;
- воспалительные процессы в тканях органов;
- эректильную дисфункцию и другие мужские проблемы.
Нефролог — это врач, который лечит заболевания, не попадающие в сферу работы уролога:
- почечная недостаточность;
- пиелонефрит;
- гломерулонефрит;
- опухоли;
- рак почек;
- туберкулез почек.
Также нефролог должен заниматься лечением больных, у которых проблемы с почками являются следствием других заболеваний: волчанка, узелковый периартериит, диабет, СПИД.
«Повышенный креатинин в крови — повод заподозрить почечную недостаточность»
— Из-за чего чаще всего болят почки?
— Чаще всего это происходит при остром воспалительном процессе, но в этом случае у человека, скорее всего, будет еще и высокая температура и воспалительные изменения в общем анализе крови и мочи: увеличено количество лейкоцитов и эритроцитов. При этом потеря белка с мочой также может увеличиться — более 0,15 грамма за сутки.
Воспалительного процесса в почке с хорошим анализом мочи не бывает. Если анализ мочи в норме, нет повышенной температуры, а пациент говорит, что у него болевой синдром — проблемы не с почками.
Нужно обратить внимание и на общий анализ крови. При воспалительном процессе количество лейкоцитов будет выше 9, а палочкоядерных будет больше 6%
— СОЭ в крови тоже будет повышена?
— Норма СОЭ — до 15 мм/час. При воспалительном процессе СОЭ, как правило, повышается
Вместе с тем, важно понимать, что незначительное повышение СОЭ при отсутствии других признаков воспалительного процесса в организме не всегда является признаком патологии. Есть такое понятие, как синдром ускоренной скорости оседания эритроцитов
— Как болят почки?
— Если это острый воспалительный процесс, то болит поясница. Чтобы оценить болевой синдром, врачи применяют прием «поколачивания». Пациент поворачивается к нам спиной, мы прикладываем свою руку, а второй по ней стучим. Если пациент на это никак не реагирует, то у него, как правило, острого воспаления в почках нет.
— Пиелонефрит может возникнуть из-за того, что посидел на холодном?
— Да. При местном переохлаждении может возникнуть инфекция нижних мочевых путей, «подняться» вверх с развитием острого пиелонефрита. Вообще, инфекция нижних мочевых путей (цистит, уретрит) — это наиболее частая причина развития острого пиелонефрита.
Очень редко бывает гематогенный пиелонефрит — он переносится кровью. Это происходит у людей со сниженным иммунитетом (на фоне ВИЧ, применения иммуносупрессивных препаратов) при развитии сепсиса, то есть генерализованной инфекции.
Очень важно вовремя лечить инфекцию мочевых путей у беременных и у пациентов с сахарным диабетом. Если этого не сделать, то повышается риск развития пиелонефрита с различными осложнениями
— Пиелонефрит может быть хроническим?
— Может. Обычно хронический пиелонефрит развивается вторично у пациентов с уже существующей патологией мочевыводящих путей: мочекаменной болезнью, поликистозом почек, врожденными аномалиями мочевыводящих путей.
Если нет причины для нарушений оттока мочи из почек, то развитие хронического пиелонефрита маловероятно.
— С подозрением на какие заболевания терапевты направляют пациентов к нефрологу?
— Основная патология, которой занимаются нефрологи, — это хроническая болезнь почек. Она развивается из-за гломерулонефрита, сахарного диабета, артериальной гипертензии, наследственной патологии почек, генетических заболеваний, врожденных аномалий мочевых путей, ревматологических болезней и патологии почек у беременных.
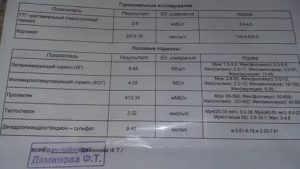
К нефрологам направляют из-за повышенного уровня креатинина и мочевины в крови, наличия белка или эритроцитов в моче, хронической инфекции мочевыводящих путей, артериальной гипертензии, которая не поддается лечению, при изменениях в почках, которые видны на УЗИ, из-за длительного приема нестероидных противовоспалительных, мочегонных, при планировании беременности, если во время предыдущих беременностей у женщины были проблемы с почками.
Креатинин — продукт метаболизма мышечной массы. Его уровень будет ниже, если у человека есть парезы или параличи, когда не работают какие-то мышцы. При значительной физической нагрузке, например, у спортсменов и активно занимающихся фитнесом людей, уровень креатинина будет несколько выше. Также более высокие цифры креатинина могут быть у людей с ожирением.
Врач нефролог – что он лечит?
В сферу интересов доктора попадают болезни разной природы, появившиеся вследствие инфекций, отравлений и произошедших воспалений. Врач-нефролог выполняет устранение следующих проблем:
- амилоидоз – сбой взаимодействия белков и углеводов;
- патологические изменения под влиянием долгого приема лекарств;
- камни в почках;
- пиелонефрит – поражение бактериальной природы;
- гемолитическая анемия;
- инфекционные проблемы мочевыводящих путей;
- гломерулонефрит.
Что лечит нефролог у взрослых?
Проблемы классифицируются не только по возбудителю, важным фактором становится и возраст человека. Нефролог взрослый сталкивается с:
- образованием камней;
- нефрогенным диабетом разного происхождения;
- обширным поражением сосудов;
- пиелитом;
- подагрической почкой;
- поликистозом;
- нефрогенной анемией;
- туберкулезом почек.
Некоторые из этих проблем требуют взгляда другого врача из-за невозможности терапевтического устранения. Если заболевание не относится к тому, что лечит нефролог, то на следующем этапе будет рекомендовано хирургическое вмешательство. По этой причине не стоит затягивать с выявлением любых проблем, которые указывают на почечную дисфункцию, их раннее обнаружение может предотвратить необходимость операции.
Нефролог – что лечит у детей?
Нарушения в работе этого органа у ребенка особенно опасны из-за незавершившегося формирования организма. По этой причине требуется внимательное отношение к любым проявлениям, говорящим о нестабильности мочевыделительной системы. Детский нефролог обязательно должен провести осмотр при обнаружении крови в моче, потому что это может говорить о приступе почечной недостаточности. Вот что лечит нефролог у маленьких пациентов:
- тубулопатию;
- пиелонефрит;
- нефропатию;
- васкулит;
- дисплазию;
- аномалии мочевыводящих путей;
- нефрит.
Симптоматика как фактор выбора врача
Выбрать, к какому доктору обратиться помогут и симптомы, с которыми столкнулся пациент.
К нефрологу человек попадет в случае, если:
- изменился оттенок мочи;
- появился неприятный запах урины;
- моча стала мутной;
- если анализ выявил высокое содержание лейкоцитов, белка и эритроцитов;
- отмечается частое мочеиспускание;
- развивается никтурия.

При этом выше риск у тех, кто страдает повышенным давлением, либо сахарным диабетом.
При возникновении боли в области поясницы, появлении отеков ног и лица, нужно посетить нефролога. Он выслушает жалобы и назначит анализы, назначит препараты для лечения и даст рекомендации относительно изменения привычного образа жизни, которые помогут избежать рецидива.
На начальных стадиях заболеваний практически все заболевания почек могут быть компетенцией нефролога. Однако, если пациент обратился к доктору поздно, и болезнь серьезно запущена, ситуация становится сферой уролога.
К урологу обращаются мужчины, если столкнулись с:
- симптомами снижения эрекции;
- болью при половом акте;
- подозрении на мочекаменную болезнь;
- появлении зуда и жжения в мочеиспускательном канале;
- если в паху появились высыпания и покраснения.
Терапия
При заболеваниях почек лечение состоит из специфического лечения конкретного заболевания и нефропротективного лечения, универсального для всех патологий почек.
Специфическое лечение назначается в зависимости от конкретного заболевания. При гломерулонефритах, поражении почек при системных заболеваниях соединительной ткани применяют стероиды, БИАРЛ (болезнь-изменяющие антиревматические лекарства). При инфекционных поражениях почек и мочевыводящих путей — воздействие на конкретно-установленного возбудителя почечно щадящие антибиотики (хлорамфеникол, фурагин) противовирусные (рибавирин, курантил), антипаразитарные (эсколол, делагил). Дозы подбираются строго индивидуально, в зависимости от спектра нефротоксичности, степени почечной экскрекции конкретного лекарства, от клиренса креатинина и общей тяжести состояния больного. При диабетической нефропатии — коррекция уровня глюкозы крови. При токсикогенном генезе: своевременно введенный специфический антидот, или комплексон (унитиол, десферал, димеркапрол, дантролен), энтеросорбенты, адсорбенты, ксенобиотики, пробиотики, очистительные клизмы, регулирующие окислительно-восстановительные процессы средства, кишечный диализ, витаминные комплексы (викасол, карбоксилаза, кльциотенол), диуретики. При травматогенном и гнойно-септическом, полиорганной недостаточности генезе: своевременное хирургическое устранение травматических и гнойно-септических очагов (в первую очередь, в системе верхних и нижних дыхательных путей), своевременная борьба с ДВС и ВСД синдромами, с травматическим и ожоговым шоком.
Нефропротективное лечение назначается при всех хронических заболеваниях почек и преследует цель замедления прогрессирования почечной недостаточности. Основным в нефропротективном лечении является блокада ренин-ангиотензин-альдостероновой системы за счёт нескольких групп лекарственных препаратов: блокаторов ангиотензин-превращающего фермента, блокаторов рецепторов ангиотензина, антагонистов альдостерона и других. Неспецифическим, но крайне важным лечением, является антигипертензивная терапия при сопутствующей артериальной гипертензии).
При прогрессировании до хронической почечной недостаточности проводится соответствующая терапия (часто необходим приём эритропоэтина, витамина D, так как их производство в организме прекращается), коррекция вторичного гиперпаратиреоза, специальная диета. При кахексии: ретаболил, неробол. При гастроинстенальных симптомах: фамотидин (симптоматическое при нефрогенных ЖКТ-кровотечениях. При развитии терминальной и претерминальной стадий почечной недостаточности необходим диализ (гемодиализ и другие экстракорпоральные методы очищения), или трансплантация почки. Важная роль в лечении патологии почек со снижением их функции также отдаётся натуральным биопрепаратам (леспенефрил) и лекарственным травам (ортосифон, листья брусники, урологические сборы, почечный чай).
Что лечит врач
Специализация – консервативная терапия заболеваний естественных фильтров. Врач-терапевт с высшим медицинским образованием занимается лечением мужчин и женщин, отдельное направление – детская нефрология
При выборе доктора важно учесть его квалификацию, опыт, узнать отзывы пациентов
Распространенные заболевания почек:
- нефролитиаз (конкременты в бобовидных органах);
- острая и хроническая почечная недостаточность;
- амилоидоз – проблемы с метаболизмом, провоцирующие образование амилоида;
- токсические поражение естественных фильтров после употребления нефротоксичных лекарств, суррогатного алкоголя, ядов, зараженной воды и пищи;
- почечное давление и гипертония, поражающая бобовидные органы;
- гломерулонефрит – поражение почечных клубочков. Патология имеет иммунно-аллергическую природу;
- гидронефроз – заболевание развивается при расширении лоханки почек;
- пиелонефрит. Воспалительный процесс на фоне проникновения вредоносных микроорганизмов и условно-патогенной флоры протекает в паренхиме и чашечно-лоханочной системе;
- нефрит. В эту категорию входят патологии воспалительного характера;
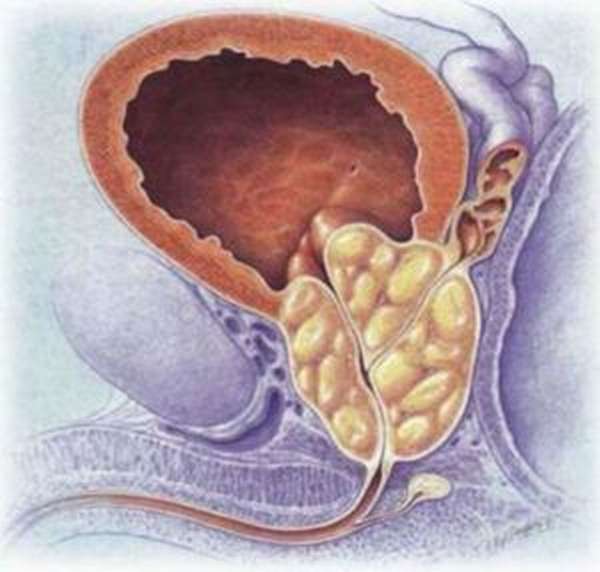
- опухолевый процесс в почечной ткани. Образования имеют доброкачественный характер, у некоторых пациентов доктор выявляет злокачественное поражение тканей. Распространенная патология – поликистоз почек. Оперативное вмешательство проводит хирург в урологическом стационаре, при выявлении онкозаболеваний больного наблюдает онкоуролог;
- почечная колика. Опасное состояние с тяжелой симптоматикой. Основной признак – ярко-выраженный болевой синдром, развивающийся при мочекаменной болезни, гломерулонефрите, острой почечной недостаточности, инфекционных поражениях бобовидных органов. Боль распространяется в область живота, паха, ног, пациента тошнит, возможна рвота, поднимается давление, нередко развивается болевой шок, в моче появляются сгустки крови;
- нефроптоз. В результате резкого уменьшения жировой прослойки, при травмах, врожденных нарушениях бобовидные органы расположены неправильно: опущение почки провоцирует проблемы с функционированием естественных фильтров. Нефролог выполняет диагностику, устранение проблемы проводится в урологическом стационаре другим врачом.
Специалист наблюдает пациентов после трансплантации бобовидного органа, при выявлении туберкулеза почек.
Узнайте о причинах острой задержки мочи у мужчин и о лечении патологии.
Анализ мочи на слизь: что это значить и на какие патологии указывает? Ответ прочтите в этой статье.
Алгоритм работы врача-нефролога:
- опрос пациента, изучение жалоб и анамнеза;
- выяснение клинической картины патологии, оценка результатов анализов, с которыми больной пришел на прием;
- определение возможного перечня патологий естественных фильтров, направление на диагностику: сбор урины, анализ крови, инструментальные исследования;
- оценка данных диагностических исследований, определение вида и формы заболевания;
- подбор методов терапии, по необходимости – направление в урологический стационар для проведения консервативной терапии (тяжелые формы патологий) либо хирургического лечения;
- советы по питьевому режиму, изменению образа жизни, подбор диеты, указание ограничений в повседневной жизни и профессиональной деятельности для предупреждения осложнений либо рецидивов;
- рекомендации по профилактике почечных патологий, назначение дат контрольных приемов.
Детская нефрология
Детский нефролог обследует и лечит маленьких пациентов с применением медикаментозной терапии при выявлении заболеваний почек. Врач также занимается врожденными дефектами бобовидными органов, изучает нарушения гомеостаза у ребенка, выясняет причины отклонений.
Признаки поражения почек:
- количество урины резко увеличивается либо снижается;
- ребенок жалуется на болезненность при выведении урины;
- после четырех лет у ребенка зафиксировано частое опорожнение мочевого пузыря по ночам;
- струя урины прерывистая, напор слабый, после опорожнения ребенок жалуется, что снова хочет в туалет;
- изменение оттенка урины, появление посторонних примесей;
- в поясничном отделе ощущается боль, маленькие дети капризничают, плачут;
- при остром воспалении повышается температура, появляется тошнота и рвота, развивается слабость.
Перечень заболеваний:
- аномалии развития органов мочеполовой системы;
- семейные нефропатии;
- нефрит на фоне геморрагического васкулита;
- развитие гемолитико-уремического синдрома;
- тубулопатии;
- пиелонефрит и гломерулонефрит;
- мочекаменная болезнь, другие виды дисметаболической нефропатии;
- дисплазия и опущение почек.
Когда обращаться к нефрологу?
О том, что орган не справляется со своими функциями, могут говорить следующие моменты:
- недостаток выделения мочи;
- поясничные боли – симметричные или с одной стороны;
- избыточное выделение мочи;
- почечные колики;
- белок или кровь в моче;
- воспаления, затрагивающие орган.
В отдельных случаях уролог-нефролог должен произвести осмотр, когда нет явных указаний на это, но имеются сопутствующие болезни. Нередко такой становится гипертония. Она может образовываться на фоне скрытых процессов, протекающих в почках. По этой причине при обнаружении устойчивого повышения давления требуется осмотр врача для исключения возможной аномалии работы органа.
Ребенка нужно показать специалисту в следующих случаях:
- наличие крови или слизи в моче;
- плач при мочеиспускании;
- отечность, даже если это только припухлость глаз;
- изменился цвет, прозрачность или запах мочи;
- выделение мочи снизилось до трети привычного объема;
- мочеиспускание ночью у детей старше 4 лет;
- постоянная краснота внешних половых органов.
Признаки почечных патологий
На прием к нефрологу важно записаться даже при легкой степени отрицательной симптоматики. Многие патологии протекают без сильных болей и характерных изменений мочи, пока болезнь не переходит в тяжелую форму
Появление одного-двух перечисленных признаков либо плохие анализы мочи – повод для проверки состояния бобовидных органов.
Признаки поражения почек:

- мутная моча, изменился оттенок выведенной жидкости: урина темная, ярко-желтая, красно-коричневая, прозрачная, грязно-серая с посторонними примесями;
- появление в урине песка, хлопьев белка, кровяных сгустков, слизи;
- боль в поясничном отделе. В отличие от проблем с позвоночником, изменение положения туловища не приносит облегчения;
- при воспалительных процессах повышается температура;
- сложно мочиться, опорожнение пузыря происходит чаще либо реже обычного;
- во время мочеиспускания появляется дискомфорт, после удаления жидкости беспокоят болезненные рези;
- постоянно хочется спать, развивается вялость, слабость;
- по утрам опухают нижние конечности и веки, днем припухлость тканей исчезает. При тяжелых формах почечных патологий отечность держится на протяжении суток;
- развивается гипертония, при некоторых заболеваниях почечное давление сложно привести к норме;
- снижается аппетит, беспокоит тошнота, возможна рвота.
Подробнее о том, что изучает область медицины нефрология узнайте после просмотра следующего видео:
Watch this video on YouTube
Лечение неврологической болезни
Метод лечения определяется лечащим врачом с учетом того, как развивается неврологическая симптоматика и какими осложнениями она сопровождается. Интенсивность проявления зависит от факторов – скорости некроза нервных волокон и степени нарушения взаимосвязи между нейронами – лечение направлено на формирование новых нейронных связей, которые смогут выполнять функцию погибших клеток.
 С целью нормализации нейронных связей пациенту назначают прием лекарственных препаратов, которые способствуют повышению нейротрофического воздействия, нейрометаболики и нейропротекторы. Препараты оказывают стимулирующее влияние на процесс восстановления мозговой активности и обеспечивают формирование новых информационных цепей.
С целью нормализации нейронных связей пациенту назначают прием лекарственных препаратов, которые способствуют повышению нейротрофического воздействия, нейрометаболики и нейропротекторы. Препараты оказывают стимулирующее влияние на процесс восстановления мозговой активности и обеспечивают формирование новых информационных цепей.
Если развитие очаговой неврологической симптоматики спровоцировано расстройством кровообращения, больному прописывают такие группы медикаментов, как ноотропы, сосудистые препараты и антикоагулянты. Если неврологический дефицит образовался на фоне злокачественного процесса, лечение патологии осуществляется с помощью введения гормональных препаратов, а также операции.
Диагностика
Как и в остальной медицине, важные подсказки о причине симптомов получают из истории болезни и анализов.
Лабораторные тесты оценивают главным образом азотистый баланс: уровни мочевины, креатинина, миоглобина, метгемоглобина и других фракций гемоглобина, электролитов калия, магния, натрия, кальция и фосфата, маркеры pH электролитного баланса, скорость осаждения эритроцитов, анализ C-реактивного белка и уринализ, бактериологический посев мочи. Для уточнения причины патологии могут проводиться также пробы Пастернатского, Реберга, Зимницкого, анализы на глюкозу в моче и в крови, токси-пробы, пробы на парапротеины и на наличие анемии (в случае связи с гематологической патологией — сывороточное железо и его фракции, количественный и качественный общий анализ крови, анализы на эритроциты в моче). Набор образцов мочи за 24 часа может дать ценную информацию о фильтрующей способности почки, а также об уровне потери белков при некоторых заболеваниях. Важную информацию могут также знание энцефалопатийных, полинейропатийных, миопатийных, остеопатийных, артропатийных остеоалгических, миалгичских, эндокриннопатийных, коагулопатийных, дерматопатийных клиник болезней почек. В случае инфекций (средиземноморская лихорадка с почечным синдромом) и интоксикаций (при употреблении наркотиков и алкоголя, пероральном, травматогенном — в случае укусов змей, медуз и пауков, контактно-бытовом, профессионально-патогенном, апирационном-бронхорейном — отравлении двуокисью углерода), приёме гемолитических, нефролитических ядов): обязателен тщательно собранный анамнез.
Другие тесты проводимые врачами-нефрологами:
- Биопсия почки — для получения тканевого диагноза заболевания, когда точная причина неизвестна;
- УЗИ мочевого тракта
- Компьютерная томография
- Сцинтиграфия (радионуклидная медицина)
- Ангиография — если подозревается поражение сосудов
- Экскреторная урография
- Дерматовенерические пробы.