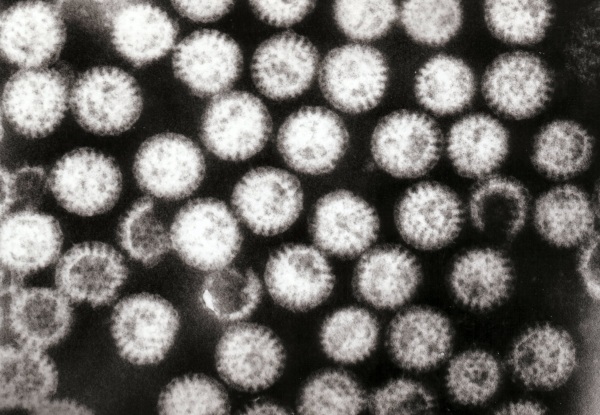
Гемолизирующая кишечная палочка у взрослых — описание, причины, симптомы и лечение
Содержание:
Другие условно-патогенные энтеробактерии
(протеи, серрации, энеробактеры, клебсиеллы, хафнии, цитробактеры, морганеллы и др.) Большая группа лактозонегативных энтеробактерий большей или меньшей степени патогенности. Допустимое количество этих микроорганизмов менее 104 КОЕ/г. Большее количество этих бактерий является признаком дисбактериоза. Значительное превышение нормы (более 106) может приводить к воспалительным заболеваниям кишечника (проявляются нарушениями стула, болями), урогенитальной сферы и даже ЛОР-органов, особенно у детей раннего возраста и лиц с пониженным иммунитетом.
Наиболее неприятные бактерии данной группы:
- Протеи — чаще всего с ними связаны запоры, но они также могут вызывать острые кишечные инфекции, заболевания мочевыводящих путей и почек человека, в частности, острый и хронический простатит, цистит, пиелонефрит.
- Клебсиеллы — прямые антагонисты (конкуренты) лактобактерий, приводят к развитию аллергий, запоров, проявлениям лактазной недостаточности. Косвенный признак избыточного присутствия клебсиеллы — зеленый стул со слизью, кислый запах кала (симптомы бродильной диспепсии).
Стафилококк золотистый (S. aureus)
Один из наиболее неприятных представителей условно-патогенной флоры. В норме должен отсутствовать, особенно у детей. Для взрослых допустимо содержание 103 КОЕ/г.
Даже небольшие количества золотистого стафилококка могут вызвать выраженные клинические проявления (аллергические реакции, гнойничковые кожные высыпания, дисфункции кишечника), особенно у детей первых месяцев жизни. Кроме кишечника и кожных покровов, стафилококки в немалых количествах живут на слизистых оболочках носа и могут вызывать воспалительные заболевания носоглотки, отиты.
Главные условия, от которых зависит степень патогенности стафилококков и восприимчивость к ним организма, — это активность иммунной защиты организма, а также количество и активность конкурирующих со стафилококком бифидо- и лактобактерий, которые способны нейтрализовать его вредоносность. Чем больше в организме сильных, активных бифидобактерий и лактобактерий, тем меньше вреда от стафилококка (клинических проявлений может не быть, даже если его количество достигло 105 КОЕ/г). Чем больше дефицит бифидо- и лактобактерий и чем слабее иммунная защита организма, тем активнее стафилококк.
В группе риска сладкоежки и люди, имеющие слабый иммунитет. В первую очередь это дети — недоношенные, рожденные в результате проблемной беременности, кесарева сечения, лишенные естественного грудного скармливания, перенесшие антибиотическую терапию. В организм ребенка стафилококки могут попасть через материнское молоко, со слизистых и кожи мамы (тесный контакт).
Стафилококки сапрофитный, эпидермальный (S. epidermidis, S. saprophyticus)
Относится к условно-патогенной микрофлоре. При превышении нормальных значений (104 КОЕ/г или 25% от общего количества кокков) эти стафилококки способны вызывать определенные нарушения. Как правило, они выступают в роли вторичной инфекции. Кроме кишечника живут в верхних слоях кожи, на слизистых оболочках рта, носа и наружного уха. Патогенность микроорганизма усиливается при значительном снижении защитных сил организма, при длительных хронических заболеваниях, стрессах, переохлаждении, иммунодефицитных состояниях.
Дрожжеподобные грибы рода Candida
Максимально допустимое количество — до 104. Превышение этого уровня говорит о снижении иммунной защиты организма и очень низком рН в зоне обитания кандиды, а также может быть следствием применения антибиотиков и большого количества углеводов в рационе. При повышенном количестве этих грибов на фоне снижения количества нормальной флоры на слизистых оболочках ротовой полости и половых органов могут появится симптомы кандидоза, чаще называемого молочницей. Инфицирование грибами кишечника на фоне дефицита основных групп кишечных бактерий говорит о системном кандидозе, неработающем иммунитете и повышении риска развития диабета.
Неферментирующие бактерии (в некоторых бланках обозначены как «Прочие микроорганизмы»)
Pseudomonas, Acinetobacter и др. редко встречающиеся в кишечнике человека виды бактерий, самым опасным из которых является синегнойная палочка (Pseudomonas aerugenosa). Максимально допустимое количество у взрослых — не более 104. Как правило, их обнаружение в количестве выше нормы требует антибактериальной терапии и иммуннокоррекции.
Эшерихиоз у малыша
Иногда ребенок начинает много капризничать, плохо спать. У него образуются приступообразные боли в области живота после кормления и появляется:
- частое срыгивание;
- урчание, повышенное газообразование;
- вздутие животика;
- кал с кислым или гнилостным запахом;
- потеря веса.

- снижение иммунитета ребенка;
- последствия лечения лекарственными препаратами;
- неправильное питание при искусственном вскармливании.
E. coli – что это такое? Другими словами, это кишечная палочка, которая нераздельно связана с микрофлорой кишечника. До тех пор, пока она контролируется организмом, ее клетки способствуют перевариванию пищи, производят витамины, создают благоприятные условия для жизнедеятельности других полезных микроорганизмов. Но какое-либо нарушение этого равновесия приводит к патологиям и может вызвать серьезные воспалительные заболевания. Благодаря медицине можно вовремя обнаружить отклонения от нормы и принять необходимые меры.
Чем опасен возбудитель?
Для человека с нормально функционирующей иммунной системой, гемолизирующая кишечная палочка не представляет никакой опасности. Это один из постоянных обитателей слизистых оболочек организма, который препятствует попаданию и размножению патогенной микробной флоры. Важным моментом является не только количество гемолитической кишечной палочки, но и ее соотношение (процентное содержание) относительно других представителей нормальной микрофлоры человеческого организма. О серьезной опасности для человека любого возраста следует думать только в том случае, если развивается дисбактериоз – количество клеток условно-патогенной микрофлоры преобладает над нормальной (непатогенной).
Среди осложнений, которые может спровоцировать гемолизирующая кишечная палочка, выделяют:
- различные формы кишечной инфекции (гастрит, гастроэнтерит, гастроэнтероколит);
- воспаление мочеполового тракта (цистит, пиелит);
- поражение репродуктивной сферы (простатит у мужчин, сальпингоофорит у женщин).
Кроме того, возможно тяжелое течение кишечной инфекции, которое осложняется гиповолемическим или инфекционно-токсическим шоком.
- различные формы кишечной инфекции (гастрит, гастроэнтерит, гастроэнтероколит);
- воспаление мочеполового тракта (цистит, пиелит);
- поражение репродуктивной сферы (простатит у мужчин, сальпингоофорит у женщин).
Вместе с этим гемолитическая кишечная палочка может распространяться на слизистую не только кишечника, но и мочеполовых и репродуктивных органов, что в итоге вызовет воспаление мочеиспускательного канала, уретрит, цистит или даже простатит.
Для человека опасна не сама бактерия, а ее продукты жизнедеятельности, которые действуют как токсин. Определенное их количество организм способен нейтрализовать, однако если их накапливается в избытке, проявляются симптомы интоксикации.
Помимо дисбактериоза, гемолитическая кишечная палочка может провоцировать развитие следующих заболеваний:
- У мужчин: цистит, пиелит, простатит, уретрит.
- У женщин: уретрит, пиелит, цистит, сальпингоофорит.
- У детей: колит, гастрит, гастроэнтерит, уретрит, пиелит, цистит.
Аналогичные заболевания бактерия вызывает и у беременных женщин, но дополнительно это может сказаться и на организме вынашиваемого малыша. Уже после рождения у ребенка могут обнаружить заражение крови, колибактерит, воспаление головного мозга. Соответственно, при обнаружении повышенной концентрации гемолитической кишечной палочки в кале у беременной врач может назначить сохраняющую терапию с последующим приемом иммуномодуляторов и пробиотиков.
Из возможных осложнений неконтролируемого роста гемолитической кишечной палочки в организме человека следует выделить:
- тромбоз сосудов, которые пронизывают брюшину;
- сердечная недостаточность, развивающаяся на фоне хронической интоксикации;
- заражение крови;
- инфекционно-токсический шок.
Однако такие формы осложнений возникают преимущественно у пожилых пациентов, у которых не удается нормализовать работу иммунной системы даже длительным приемом иммуномодуляторов.
Лактозонегативные эшерихии повышены у взрослого

Лактозонегативная кишечная палочка спокойно сосуществует с другими микроорганизмами в кишечнике человека, пока совокупность определённых благоприятных факторов для её роста не приведёт к повышенному её содержанию в организме. В этом случае кишечная палочка из условно-патогенной становится болезнетворной и вызывает различные заболевания и способствует формированию патогенной микрофлоры.
Причины образования лактозонегативной кишечной палочки
Микроорганизмы являются обязательной частью пищеварительной системы, без их участия не будет перевариваться и усваиваться пища в желудочно-кишечном тракте. Поддерживают нормальную работу кишечника и условно-патогенные микроорганизмы, которые не наносят вреда здоровью до тех пор, пока не начинается их бесконтрольное размножение.
Лактозонегативная кишечная палочка относится к грамотрицательным бактериям, она является анаэробным организмом, но в кислородной среде не погибает.
Чрезмерное размножение лактозонегативных штаммов может стать результатом антибиотикотерапии, когда антибактериальные препараты подавляют естественных антагонистов этой бактерии и тем самым создают для нее благоприятные условия. Вследствие этого развивается дисбактериоз, энтероколит и другие заболевания.
Симптомы проявления
Симптомы проявления лактозонегативной палочки зависят от того, какие органы она поражает. Если кишечная палочка размножилась в желудочно-кишечном тракте, нормальное пищеварение вытесняется процессами гниения и брожения. Развивается симптоматика, характерная для дисбактериоза:
- диспепсия (рвота, диарея, вздутие живота);
- вялость, упадок сил;
- боль в животе.
На присутствие палочки лактозонегативного вида указывает такой признак как гнилостный запах фекальных масс и неприятный запах изо рта. Больной страдает от чередующихся между собой запоров и поносов, от кишечных колик, вызванных чрезмерным газообразованием.
Кроме нарушения кишечной микрофлоры и следующих за этим заболеваний ЖКТ, лактозонегативная бацилла влияет на развитие других заболеваний – дыхательной системы, мочеполовой сферы и т. д.
Грудные дети могут заболевать менингитом, у мужчин результатом заражения кишечной палочкой становится инфекционный простатит, у женщин – кольпит и вагинит.
О развитии тяжёлых заболеваний и распространении инфекции свидетельствуют высокая температура, появление выделений, болезненность
Поэтому нужно обращать внимание на самые первые признаки бесконтрольного размножения лактозонегативных бактерий, в частности, на диспепсию, отсутствие аппетита, потерю веса и наличие в фекальных массах непереваренной пищи
Способы лечения лактозонегативной кишечной палочки
Эффективное лечение основывается на комплексном применении антибиотической терапии и лечебного питания. Целесообразно назначение:
| Ципрофлоксацин | от 21 руб. |
| Левофлоксацин | от 133 руб. |
| Фурацилин | от 101 руб. |
| Амоксициллин | от 41 руб. |
При заболеваниях урогенитальной сферы, спровоцированных лактозонегативной кишечной палочкой, диетологи прописывают больным лечебный стол №7. Это диета, применяемая при лечении почечных заболеваний, ограничивает употребление соли, острой и тяжёлой жирной пищи.
При установленном дисбактериозе назначается диета №4, исключающая трудно перевариваемую пищу и рекомендующая специальные молочные продукты, в частности, ацидофильное молоко и кальцинированный творог. Обе лечебные диеты приветствуют приготовление продуктов на пару, а в качестве первых блюд используют слизистые протёртые супы на воде, овощном отваре или нежирном бульоне из птицы.
Такое питание способствует восстановлению нормальной кишечной микрофлоры и регулированию показателей лактозонегативной палочки. Чтобы лечение было более эффективным, терапия дополняется Ациполом, Лактобактерином и т. п.
Применение антибиотикотерапии должно проходить под врачебным контролем, поскольку кишечная микрофлора может выработать резистентность к применяемым антибиотикам. Если промежуточные анализы снова покажут рост лактозонегативной бактерии, нужно вносить изменения в схему лечения.
Если речь идёт о заболеваниях урогенитальной сферы, пациентам рекомендуется воздержаться от сексуальных контактов до полного излечения.
Профилактика
Профилактические мероприятия включают в себя:
- неукоснительное соблюдение санитарно-гигиенических правил, поскольку заражение в основном происходит орально-фекальным путём;
- правильное сбалансированное питание;
- регулярное употребление кисломолочных продуктов, которые способствуют созданию «живой» кишечной микрофлоры, полезной для здоровья.
Лечение инфекции
При составлении протокола лечения учитываются многие факторы. В частности: возраст ребенка, тяжесть заболевания, текущая симптоматика, ответ организма на медицинские препараты.
 Схема терапии в каждом конкретном случае разрабатывается индивидуально с учетом текущей симптоматики
Схема терапии в каждом конкретном случае разрабатывается индивидуально с учетом текущей симптоматики
В целях подавления активности возбудителя назначается прием средств из группы антибиотиков. Часто используются лекарства из линейки фторхинолонов (Ципрофлоксацин, Гатифлоксацин, Левофлоксацин), отличающихся широким спектром действия и малым числом побочных эффектов. Синдром привыкания патогенов развивается медленно.
При легком течении заболевания ребенку рекомендована оральная регидратация. В течение дня он должен пить как можно больше жидкости. Это способствует восстановлению нарушенного водно-солевого баланса, а также компенсирует запасы потерянной организмом жидкости. Приобрести препараты можно в любой аптеке. Они выпускаются в виде порошка для приготовления водного раствора.
При тяжелом течении болезни используются солевые растворы для внутривенного введения. Инфузионная детоксикация проводится в условиях стационара и реализуется в целях выведения скопившихся в организме токсинов. Ребенок внутривенным способом (капельно) получает большой объем жидкости. Чаще всего используются растворы солей и глюкозы.
Симптоматическое лечение направлено на улучшение общего самочувствия. Больному могут назначаться:
- сорбенты – препараты, способствующие очищению ЖКТ;
- противодиарейные медикаменты – Иммодиум, Энтерофурил, Лоперамид и другие;
- спазмолитики – средства, устраняющие болевой синдром – Но-Шпа, Спазмалгон, Плантекс и т. д.;
- нестероидные противовоспалительные средства – необходимы для устранения воспалительного процесса – Ибупрофен, Индометацин, Кетопрофен и другие;
- эубиотики, пробиотики, пребиотики – препараты, восстанавливающие нарушенный дисбаланс микрофлоры – Лактовит, Бифидумбактерин, Линекс и т. д.;
- комплексы витаминов.
 Начинается коррекция питания с 4 стола
Начинается коррекция питания с 4 стола
В течение всего периода лечения ребенок должен придерживаться принципов диетического питания и соблюдать водный режим. В остром периоде (при сильном поносе) рекомендован стол №4, предусматривающий сокращение потребляемых жиров и углеводов, ограничение соли, частое дробное питание.
После улучшения состояния и стабилизации стула больного переводят на диету №2. Она обеспечивает выздоравливающий организм всеми необходимыми веществами.
Современная медицина шагнула далеко вперед и присутствие гемолизирующей кишечной палочки в организме ребенка значительной опасности для него не представляет. Вовремя начатая терапия позволяет избавиться от инфекции и исключает формирование каких-либо осложнений.
Кишечной палочкой (Escherichia coli) учёные называют палочковидную условно-патогенную бактерию, которая способна нормально функционировать и размножаться только в условиях отсутствия кислорода. Была открыта в восемнадцатом веке Теодором Эшерихом, благодаря которому и получила своё название.
Бактерия имеет довольно много штаммов (разновидностей) и большинство из них считаются безвредными (они живут в кишечнике человека, участвуют в синтезировании витаминоподобных соединений, обладают бактерицидными свойствами по отношению к некоторым патогенным микроорганизмам), но встречаются и такие, которые могут вызывать развитие серьёзных проблем со здоровьем, начиная с нарушений работы ЖКТ и заканчивая развитием , поэтому лечение кишечной палочки должно быть качественным и своевременным.
Возникновение и лечение лактозонегативной кишечной палочки
Понятие и возникновение кишечной палочки
От природы микрофлора людей содержит много микроорганизмов, к числу которых относятся лактозонегативные энтеробактерии, энтерококки, стрептококки и другие. Такие бактерии, в частности их штаммы, пребывают в балансе, но при нарушении его, они начинают усиленно размножаться, что приводит к гниению, брожению, а также развитию опасных болезней.
Некоторые кишечные штаммы способны провоцировать не только болезни желудочно-кишечного тракта, но и мочеполовой системы, в виде цистита, кольпита, менингита у грудничка, простатита и иногда перитонита, пневмонии и сепсиса.
Лактозонегативная палочка может и передаваться от больного человека к здоровому фекально-оральным путем. Развитию заболевания способствует пренебрежение правилами гигиены приготовления еды, потребление немытых продуктов, а также употребление не очень хорошо прожаренного мяса и некипяченого молока, ведь данные продукты могут происходить непосредственно от носителей штаммов палочки кишечной.
Проявление заболевания и способы его лечения
- палочка с нормальной ферментацией;
- лактозонегативная;
- гемолизирующая.
Симптомы кишечной палочки #8212; это явное проявление кишечного дисбактериоза, который может возникать как у взрослого, так и у ребенка.
Помимо расстройства стула, довольно часто возникает рвота, тошнота, болевые ощущения в животе и вздутие. К тому же меняется запах кала и возникает запах изо рта. К общим симптомам заболевания относится:
Copyright –2018, ozheludke.ru
Копирование материалов сайта возможно без предварительного согласования
Внимание! Информация, опубликованная на сайте, носит исключительно ознакомительный характер и не является рекомендацией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом!
Кишечные палочки у женщин
Если у женщин E. coli лактозонегативные повышены в кале, диагностируется дисбактериоз II степени. Вызвать его могут:
- тяжелые заболевания любой этиологии, приведшие к снижению иммунитета;
- бесконтрольный или длительный прием антибиотиков.
Попадание в кишечник других патогенных E. coli возможно в таких ситуациях:
- употребление некачественной воды и пищи;
- телесный контакт (например, рукопожатие) с носителем бактерии;
- несоблюдение гигиены;
- пользование предметами обихода, на которых имеются кишечные палочки (надо заметить, что они во внешней среде очень живучи, подолгу могут существовать в почве, в продуктах питания и в воде).

В большинстве случаев заболевание проходит без приема антибиотиков. Методы лечения:
- жесткая диета;
- обильное питье;
- прием энтеросорбентов.
Гораздо опаснее, если обнаружены лактозонегативные E. coli в моче или во влагалище, потому что в норме их там быть не должно. Попадают бактерии в несвойственную им среду при неправильной гигиене или ее отсутствии (без регулярного подмывания кишечные палочки, вышедшие из толстой кишки с каловыми массами, остаются на теле и проникают во влагалище), при ношении тесного белья, особенно стрингов, при незащищенном половом акте с носителем бактерии.
Если во влагалище обнаружена E. coli лактозонегативная, как лечить такое заболевание? И обязательно ли это делать, если женщина не чувствует дискомфорта? Кишечные палочки, попав в половые органы, могут переместиться оттуда в уретру, мочевой пузырь, яичники, матку. Струей мочи они не вымываются и практически всегда вызывают воспаление, которое без должного лечения переходит в хроническую форму. То есть женщина становится носительницей E. coli. При этом явные симптомы могут отсутствовать, наблюдаются только выделения из влагалища с характерным неприятным запахом и некоторый дискомфорт во время полового акта. Переохлаждение, стресс, плохое питание, любое заболевание могут спровоцировать переход хронической формы в острую, поэтому если анализ показал наличие во влагалище лактозонегативных E. coli, лечение проводится обязательно. В курс терапии входит прием антибиотиков и общеукрепляющих средств. Через месяц нужно повторить анализ. Если палочка в мазке или в моче вновь обнаружена, назначают второй курс, но с другими антибиотиками.
Лактозонегативная кишечная палочка
Лактозонегативная кишечная палочка проявляет свою деятельность в анаэробных условиях, но присутствие в кислородной среде не вызывает ее гибель, т.е. она относится к факультативным анаэробам.
Как образуется патология?
Штаммы энтеробактерии, в своем большинстве, причиняют вред патогенной микрофлоре кишечника, синтезируют витамин К. Отдельные штаммы – источники появления у человека энтероколитов, дисбактериозов, колибактериозов.
Источники возникновения патологий в виде дисбактериоза, расстройств пищеварения и превышения нормы содержания кишечной лактозонегативной палочки могут быть разными, но проявления заболеваний пищеварительной системы, вызываемой ими, часто имеют сходных характер. Нередко дисбактериоз развивается по причине употребления антибиотиков, подавляющих развитие не только патогенных микроорганизмов, но и бактериальных форм, сдерживающих размножение болезнетворных бактерий.
Диагностические методы выявления патогенной микрофлоры
Современные способы обнаружения патогенной микрофлоры в кишечнике сводятся к биохимическому анализу фекальных масс, в частности:
Технологии и способы лечения
Пациент подлежит обязательному лечению антибиотиками. В отношении видов антибиотиков проводится выделение возбудителя и изучение его резистентности в отношении разных групп антибактериальных средств. Наиболее чувствительны лактозонегативные бациллы к амоксициллину, левофлоксацину, нитрофуранам, ципрофлоксацину. Самостоятельно подбирать антибиотик и дозировку препарата докторами не приветствуется, так как в курсе лечения врач проводит отслеживание динамических показателей привыкания и сопротивляемости патогенных палочек к лекарственному средству. Снижение концентрации полезных микроорганизмов при дисбактериозе является показанием для назначения препаратов с «окультуренной микрофлорой»: Аципол, Лактобактерин, Линнекс, Бификол и пр.
- Вы устали от болей в животе, тошноты и рвоты…
- И эта постоянная изжога…
- Не говоря уже о расстройствах стула, чередующихся запорами…
- О хорошем настроении от всего этого и вспоминать тошно…
Поэтому если вас мучает язва или гастрит рекомендуем вам прочитать блог Сергея Коротова, главы Института заболеваний ЖКТ.
Пищеварительная система человека изобилует микроорганизмами, которые участвуют в процессе пищеварения. К условно-патогенным микроорганизмам относятся такие бактерии, которые всегда присутствуют в кишечнике человека в нормальном состоянии и не вредят здоровью. В определенных количествах они необходимы для правильного функционирования кишечника. Однако при некоторых условиях такие организмы начинают бесконтрольно размножаться, что подавляет полезную флору и способствует развитию дисбактериоза.
Кишечная палочка имеет несколько типов штаммов. Это гемолизирующая, палочка с нормальной ферментацией, а также лактозонегативная кишечная палочка. К условно-патогенным микроорганизмам относится лактозонегативная кишечная палочка. Она является грамотрицательной бактерией и развивается без доступа кислорода. Чрезмерное размножение бактерий такого вида может привести к отравлениям разной тяжести, а также к дисбактериозу и колибактериозу. Оно провоцирует процессы брожения, гниения и развитие некоторых опасных для здоровья состояний. Штаммы кишечной палочки вызывают не только проблемы с системой пищеварения. Они могут стать причиной самых разных заболеваний: цистита, простатита, кольпита, пневмонии и даже перитонита, сепсиса.
Провоцировать усиленное размножение патогенных организмов может прием некоторых антибиотиков, которые уничтожают полезные микроорганизмы, предотвращающие развитие патогенной флоры. Но на первом месте стоит пренебрежение правилами гигиены. Заражение кишечной палочкой может произойти при использовании в приготовлении пищи плохо помытых продуктов, при употреблении испорченной пищи, плохо прожаренного мяса, сырого молока. Также возможна передача болезни от больного человека к здоровому орально-фекальным путем.