Как посчитать гестационный срок беременности и что это значит
Содержание:
- Что такое гестационный диабет?
- Диагностика ГСД во время беременности
- Диагностика гестационного диабета и нормы сахара в крови
- Причины
- Профилактика и лечение гестационного диабета
- Осложнения при сахарном диабете
- Показатели сахара крови при гестационном диабете
- Что такое гестационная доминанта?
- Вопросы лечения
- Несколько слов о лечении гестационного диабета
- Лечение сахарного диабета при беременности
- Причины
Что такое гестационный диабет?
Гестационный сахарный диабет (ГСД) или диабет беременных – это состояние, которое характеризуется гипергликемией (повышенным содержанием глюкозы в крови), возникшей или выявленной впервые во время беременности. Гестационный диабет развивается у 2-14% беременных женщин.
В пищеварительной системе углеводы расщепляются до глюкозы. Глюкоза попадает в кровь, а затем, с помощью инсулина (гормона, вырабатываемого поджелудочной железой), попадает в клетки, где используется в качестве источника энергии. Однако если организм не вырабатывает достаточное количество инсулина или нарушено его взаимодействие с клетками, в крови остается слишком много глюкозы, которая не может попасть в клетки.
ГСД развивается обычно во второй половине беременности. Во время беременности гормональные изменения могут сделать клетки менее чувствительными к инсулину. Для большинства будущих мам это не проблема, потому что, когда организм нуждается в дополнительном инсулине, поджелудочная железа вырабатывает его в повышенном количестве. Но если поджелудочная железа не успевает за повышенными потребностями организма в инсулине, уровень глюкозы в крови поднимается слишком высоко, в результате чего развивается гестационный диабет.
У большинства женщин гестационный сахарный диабет проходит после рождения ребенка. Однако, женщины, у которых был обнаружен ГСД, подвержены более высокому риску появления гестационного диабета во время следующих беременностей, а также развития истинного сахарного диабета позже в течение жизни.
Диагностика ГСД во время беременности
Первым пунктом диагностики гестационного диабета является оценка риска его развития. При постановке женщины на учет в женскую консультацию оценивается ряд показателей, например, таких как возраст и вес беременной, акушерский анамнез (наличие гестационного диабета во время прошлых беременностей, рождение детей весом более 4 кг, мертворождение и другие), семейный анамнез (наличие СД у родственников) и так далее. Заполняется такая таблица:
| Параметры | Высокий риск |
Умеренный риск |
Низкий риск |
| Возраст женщины старше 30 лет | Да/нет | да | Менее 30 |
| СД 2 типа у близких родственников | да | нет | нет |
| ГСД в анамнезе | да | нет | нет |
| Нарушенная толерантность к глюкозе | да | нет | нет |
| Глюкозурия во время предшествующей или данной беременности |
да | Да/нет | нет |
| Гидрамнион и крупный плод в анамнезе |
Да/нет | да | нет |
| Рождение ребенка весом более 4000 г или мертворождение в анамнезе |
Да/нет | да | нет |
| Быстрая прибавка веса во время данной беременности |
Да/нет | да | нет |
| Избыточный вес (> 20% от идеального) | Да | да | нет |
Обратим внимание на параметр «Рождение ребенка весом более 4 кг». Он включен в оценку риска развития гестационного диабета неслучайно
Рождение такого малыша может свидетельствовать о развитии в будущем как истинного сахарного диабета, так и гестационного. Следовательно, в будущем момент зачатия необходимо планировать и постоянно контролировать уровень сахара в крови.
Определив риск развития сахарного диабета, врач выбирает тактику ведения.
Второй шаг — забор крови с целью определения уровня сахара, что должно быть сделано несколько раз за беременность. Если хотя бы раз содержание глюкозы превысило 5 ммоль/л, проводят дальнейшее обследование, а именно глюкозотолерантный тест.
Когда тест считают положительным? При проведении теста с нагрузкой 50 г глюкозы оценка уровня гликемии производится натощак и через 1 час. В случае, если глюкоза натощак превышает 5,3 ммоль/л, а через 1 час значение выше 7,8 ммоль/л, то необходимо назначение теста со 100 г глюкозы.
Диагноз гестационного сахарного диабета выставляется, если глюкоза натощак — более 5,3 ммоль/л, через 1 час — выше 10,0 ммоль/л, через 2 часа — выше 8,6 ммоль/л, через 3 часа — выше 7,8 ммоль/л
Важно: повышение только одно из показателей не дает основания для постановки диагноза. В этом случае тест нужно повторить еще раз через 2 недели
Таким образом, повышение 2 и более показателей свидетельствует о диабете.
Правила проведения теста:
- За 3 дня до обследования беременная находится на обычном для себя питании и придерживается обычной для себя физической активности
- Тест проводится утром натощак (после ночного голодания не менее 8 часов).
- После взятия пробы крови натощак пациентка должна в течение 5 минут выпить раствор глюкозы, состоящий из 75 грамм сухой глюкозы, растворенной в 250-300 мл воды. Повторная проба крови для определения уровня сахара крови берется через 2 часа после нагрузки глюкозой.
Нормальные значения гликемии:
- гликемия натощак — 3,3-5,5 ммоль/л;
- гликемия перед приемом пищи (базально) 3,6-6,7 ммоль/л;
- гликемия через 2 часа после еды 5,0-7,8 ммоль/л;
- гликемия перед отходом ко сну 4,5-5,8 ммоль/л;
- гликемия в 3.00 5,0-5,5 ммоль/л.
Если результаты исследования соответствуют норме, то повторно тест проводится на 24-28 неделе беременности, когда изменяется гормональный фон. На более ранних сроках ГСД часто не выявляется, а установление диагноза после 28 недель не всегда предотвращает развитие осложнений у плода.
Однако беременные женщины сталкиваются не только с высокими показателями сахара в крови. Иногда анализ крови «показывает» гипогликемию — низкое содержание сахара в крови. Чаще всего гипогликемия развивается при голодании. Во время беременности усиливается потребление глюкозы клетками и поэтому нельзя допускать длительных перерывов между приемами пищи и ни в коем случае нельзя «садиться» на диету, направленную на похудание. Также иногда в анализах можно встретить пограничные значения, которые всегда свидетельствуют всегда о более высоком риске развития болезни, поэтому необходимо строго контролировать показатели крови, придерживаться рекомендаций врача и соблюдать диету, назначенную специалистом.
Диагностика гестационного диабета и нормы сахара в крови
Первично анализ на сахар назначается всем беременным женщинам при постановке на учет в женской консультации. По выбору врача проводится исследование капиллярной крови (из пальца) или венозной. Расхождение в показаниях анализов незначительное (в пределах 12%). Забор крови осуществляется строго на голодный желудок, поскольку пища, при расщеплении на составляющие, образует глюкозу, которая благополучно всасывается в кровь.
После еды уровень сахара в крови всегда выше. Нормальные показатели глюкозы натощак должны укладываться в рамки от 3,5 до 5,5 ммоль/л (миллимоль на литр – принятая величина измерения). Женщинам из «группы риска» базовый анализ на содержание сахара в крови должен проводиться еженедельно. Со второй половины беременности сахар контролируется более тщательно.
На сроке гестации от 24 до 28 недель (в конце второго – начале третьего триместра) назначается ГТТ (глюкозотолерантный тест). Суть исследования заключается в определении степени усваивания сахара клетками организма будущей мамы. Тестирование на глюкозотолерантность производится в три этапа:
- анализ натощак;
- спустя час после «нагрузки»;
- спустя 2 часа.
Роль нагрузки исполняет водный раствор глюкозы, в пропорции 75 гр. вещества на 200 мл воды. Норма сахара после второго забора составляет 10,0 ммоль/л. После третьего анализа показатели не должны превышать границу в 8,5 ммоль/л. Оценочная таблица результатов скрининг-теста на глюкозотолерантность при беременности ниже.
Однократное превышение значений нормы не может быть трактовано, как гестационный диабет. При отклонениях от нормативов, назначается повторное исследование через 7-10 дней. Причиной искаженных результатов может быть нестабильное психоэмоциональное состояние пациентки, либо некорректная подготовка накануне исследования:
- обильное употребление простых углеводов;
- поздний ужин;
- несоответствующая положению физическая активность.
Стабильно высокие показатели гликемии указывают на развитие ГСД. В таких случаях, женщину ставят на специальный учет. Ей назначается дополнительная микроскопия крови на определение уровня HbA1C (гликированного гемоглобина). Данное вещество образуется при взаимодействии гемоглобина и глюкозы, и сохраняется в крови на протяжении жизни эритроцитов (120 дней). Таким образом, анализ на HbA1C позволяет определить уровень сахара в крови в ретроспективе за прошедшие 4 месяца. После диагностических процедур доктор определяет тактику ведения гестационного диабета.
Причины
Причины возникновения гестационного диабета у беременных не установлены. Однако все больше специалистов склоняются к версии, что патология развивается на фоне гормонального сбоя. В результате гормоны блокируют выработку инсулина. Однако организм не может допустить такую ситуацию, поскольку маме и малышу требуется глюкоза для нормального функционирования органов и систем. В итоге происходит компенсаторное повышение синтеза инсулина. Так и развивается гестационный диабет.
Аутоиммунные патологии – одна из возможных причин возникновения ГД. Такие болезни негативно воздействуют на состояние поджелудочной железы. В результате происходит уменьшение синтеза инсулина.

Группы риска
Существуют факторы, которые увеличивают риск возникновения ГД:
- Ожирение.
- Национальная принадлежность. Учеными доказано, что некоторые национальности страдают от гестационного сахарного диабета чаще других. В их число входят негры, азиаты, латиноамериканцы и коренные американцы.
- Повышенная концентрация глюкозы в моче.
- Нарушение толерантности организма к глюкозе.
- Генетическая расположенность. Если в роду кто-то страдал от данной патологии, то существует вероятность, что такая болезнь будет диагностирована и у женщины.
- Предыдущие роды, если вес малыша превышал 4 кг.
- Предыдущая беременность сопровождалась гестационным диабетом.
- Большое количество околоплодных вод.
Профилактика и лечение гестационного диабета
Если вы хотите предотвратить развитие гестационного диабета или вылечить его, вы можете применить эти знания на практике. Вы можете самостоятельно избавиться от диабета беременных, не навредив при этом организму, и снизив риск развития аутизма у вашего ребенка.
Чтобы устранить гестационный диабет, используйте пиридоксальфосфат, а не пиридоксин. Поскольку пиридоксин является формой витамина В6, которая слабо активирует рецепторы этого витамина. Организм большинства людей способен активировать пиридоксин, однако без тестирования вы не можете узнать точно, может относитесь ли вы к этой группе людей.
Чтобы убедится, что витамин В6 выполняет свою функцию, лучше использовать его «активную» форму — иридоксаль-5-фосфат, которая сокращается как P5P. К счастью, такие добавки можно найти практически в любой аптеке. Не прекращайте пить ваши витамины для беременных, поскольку они содержат остальные витамины группы В, которые также благотворно сказываются на работе вашего организма, и способствуют усвоению витамина В6.
Осложнения при сахарном диабете
К сожалению, эта болезнь никогда не проходит одинаково у всех женщин. Организм каждой беременной индивидуален, и у кого-то диабет проходит в довольно легкой форме, а у кого-то с рядом осложнений. По статистике примерно 15% всех больных переносят диабет без особых осложнений для беременности.
Но есть и такие женщины, у которых диабет может существенно повлиять и на их собственное здоровье, и на здоровье ребенка. Вот какие осложнения могут возникнуть при сахарном диабете беременных:
1. Развитие гестоза — позднего токсикоза беременных. Гестоз опасен тем, что при нем повышается риск развития преэклампсии, состояния, при котором происходят необратимые изменения в сосудистой системе, почках и мозговом кровообращении. Без соответствующего лечения преэклампсия может в любой момент перейти в эклампсию. При эклампсии наступает кома и смерть.
2. Поражение половых органов, отчего возникает их несостоятельность. Как следствие — выкидыши, преждевременные роды, внутриутробная гибель плода.
3. Негативное влияние на развитие ребенка.
Показатели сахара крови при гестационном диабете
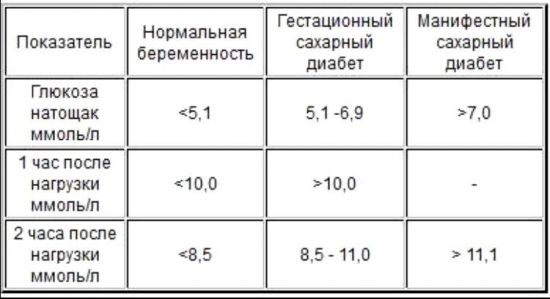
Как я уже рассказывала в статье “Причины повышения сахара в крови у беременной”, чтобы поставить диагноз “Гестационный диабет” нужно проведение специального анализа – перорального глюкозо-толерантного теста. По результатам этого теста можно точно выставить диагноз и выбрать правильную тактику ведения. Там же я говорила, что во время беременности может возникать не только гестационный диабет, который вызван непосредственно состоянием беременности, но и манифестный сахарный диабет, который вызван другими причинами, а беременность только спровоцировала его развитие. Разница между этими видами в том, что гестационный протекает более вяло и проходит после родов, а при манифестном диабете показатели гликемии выше, выраженная клиника и он остается навсегда и не исчезает с родами. Ниже вы видите таблицу, в которой отображены диагностические показатели для гестационного диабета. Все что превышает эти показатели говорит о манифестном сахарном диабете 1 или 2 типа. Кликните, чтобы сделать крупнее.
Там же я говорила, что во время беременности может возникать не только гестационный диабет, который вызван непосредственно состоянием беременности, но и манифестный сахарный диабет, который вызван другими причинами, а беременность только спровоцировала его развитие. Разница между этими видами в том, что гестационный протекает более вяло и проходит после родов, а при манифестном диабете показатели гликемии выше, выраженная клиника и он остается навсегда и не исчезает с родами. Ниже вы видите таблицу, в которой отображены диагностические показатели для гестационного диабета. Все что превышает эти показатели говорит о манифестном сахарном диабете 1 или 2 типа. Кликните, чтобы сделать крупнее. Итак, вы видите, что диагноз “Гестационный сахарный диабет (ГСД)” выставляется, когда сахар натощак выше 5,1 ммоль/л, но меньше 7,0 ммоль/л. После теста с глюкозой через 1 час глюкоза крови не должна превышать 10,0 ммоль/л, а через 2 часа – не более 8,5 ммоль/л. Какие же нормальные показатели для беременной женщины я говорила в статье “Норма сахара в крови у беременных женщин”. Рекомендую прочитать.
Итак, вы видите, что диагноз “Гестационный сахарный диабет (ГСД)” выставляется, когда сахар натощак выше 5,1 ммоль/л, но меньше 7,0 ммоль/л. После теста с глюкозой через 1 час глюкоза крови не должна превышать 10,0 ммоль/л, а через 2 часа – не более 8,5 ммоль/л. Какие же нормальные показатели для беременной женщины я говорила в статье “Норма сахара в крови у беременных женщин”. Рекомендую прочитать.
Как правильно сдавать анализ (тест) на скрытый диабет беременных
Тест проводят на 24-26 неделе гестации. Прежде всего нужно выждать 10-12 часовой период голода и хорошо выспаться накануне. Не курить. Для процедуры понадобится порошок глюкозы 75 грамм и теплая вода 200 мл. Далее следуйте инструкции:
- Сначала сдается сахар крови натощак
- После этого порошок глюкозы растворяем в принесенной воде и выпиваем.
- Усаживаемся в кресло или на кушетку в приемной лаборатории, никуда не уходим.
- Через 1 и 2 часа вновь сдаем кровь из вены.
- После третьего забора вы можете быть свободны.
Что такое гестационная доминанта?
Термин «гестационная доминанта» довольно таки часто встречаем в результатах исследования у беременных. Сам по себе, данный диагноз означает, что в период гестации, такая беременная имела негативные факторы при влиянии внешних показателей среды, а именно, женщина пережила как физиологически происходящие изменения в организме, так психоэмоциональные. Последние одерживают победу над осознанием себя самой и окружающего ее мира и проявляются в следующем: нервозность, чрезмерная плаксивость, повышенная ранимость, резкие поведенческие перепады и расстройства характеристик настроения, депрессивные моменты, вплоть до суицидальных замыслов.
Все это весьма чревато, что будущую роженицу начинают посещать неправильные, относительно психоневрологчиских аспектов и общественности, мысли, что вина ее плохого состояния — это беременность, видится в ней «корень зла», считая это состояние как патологическое изменение и она портит ей нормальную и привычную жизнь, нарушая ее «зону комфорта», сам факт вынашивания ребенка воспринимается как психотравматический фактор. Это в будущем крайне негативно и плачевно сказывается на матери: нелюбовь или даже ненависть к малышу, послеродовая депрессия, суицидальные наклонности, отказ от материнских обязанностей, нежелание кормить грудью, подходить к малышу и подобное. Все эти мыслительные патологонарушения и изменения ведут к тяжелым и серьезным психоневрологическим проблемам у такой женщины.
Вопросы лечения
Инсулинотерапия
Необходим самоконтроль уровня глюкозы в периферической венозной крови при помощи глюкометров. Беременная проводит анализ самостоятельно натощак и через 1-2 часа после приема пищи, записывая данные вместе с калорийностью принятой пищи в специальный дневник.
Если же гипокалорийная диета при гестационном диабете не привела к нормализации показателей гликемии, врачом принимается решение о назначении инсулинтерапии. При этом назначаются инсулины короткого и ультракороткого действия в режиме многоразовых инъекций с учетом калорийности каждого приема пищи и уровня глюкозы. Иногда дополнительно используются инсулины со средней продолжительностью действия. На каждом приеме врач корректирует схему лечения, учитывая данные самоконтроля, динамику развития плода и УЗ-признаки диабетической фетопатии.
https://youtube.com/watch?v=4ZBpVOaCRDw
Уколы инсулина проводятся специальными шприцами подкожно. Чаще всего женщине для этого не требуется посторонняя помощь, обучение проводит эндокринолог или персонал Школы диабета. Если необходимая суточная доза инсулина превышает 100 Ед, может быть принято решение об установке постоянной подкожной инсулиновой помпы. Применение пероральных сахароснижающих препаратов при беременности запрещено.
В качестве вспомогательной терапии могут быть использованы препараты для улучшения микроциркуляции и лечения фетоплацентарной недостаточности, Хофитол, витамины.
Питание при гестационном сахарном диабете
Во время беременности основой лечения при диабете и нарушении толерантности к глюкозе является диетотерапия. При этом учитывается масса тела и физическая активность женщины. Диетические рекомендации включают коррекцию режима питания, состава пищи и ее калорийности. Меню беременной с гестационным сахарным диабетом должно, к тому же, обеспечивать поступление основных питательных веществ и витаминов, способствовать нормализации работы желудочно-кишечного тракта. Между 3 основными приемами пищи нужно устраивать перекусы, причем основная калорийность должна приходиться на первую половину дня. Но последний перекус перед ночным сном тоже должен включать углеводы в количестве 15-30 г.
Что можно есть при диабете беременных? Это нежирные сорта птицы, мяса и рыбы, богатые клетчаткой продукты (овощи, бобовые и зерновые), зелень, маложирные молочные и кисломолочные продукты, яйца, растительные масла, орехи. Чтобы определить, какие фрукты можно вводить в рацион, нужно оценивать скорость подъема уровня глюкозы в крови вскоре после их приема. Обычно разрешаются яблоки, груши, гранат, цитрусовые, персики. Допустимо употреблять свежий ананас в небольшом количестве или ананасовый сок без добавления сахара. А вот бананы и виноград лучше исключить из меню, они содержат легкоусвояемые углеводы и способствуют быстрому пиковому росту гликемии.
Несколько слов о лечении гестационного диабета
Беременной женщине, столкнувшейся с сахарным диабетом, необходимо овладеть методикой самостоятельного контроля гликемии. В 70% случаев гестационный диабет корректируется диетой. Ведь выработка инсулина происходит, и необходимости в инсулинотерапии нет.
Основные принципы диеты при ГСД:
Суточный рацион необходимо разделить между углеводами, жирами и белками -35-40%, 35-40% и 20-25% соответственно.
Калорийность в условиях избыточного веса должна составлять 25 ккал на 1 кг веса или 30 — 35 ккал на 1 кг при нормальном весе. Женщинам, имеющим избыточный вес, даются рекомендации по его снижению или стабилизации
Снижать калорийность питания необходимо с особым вниманием, не предпринимая жестких мер.
Из ежедневного меню исключают легкоусвояемые углеводы, то есть любые сладости.Стоит ли здоровой женщине бить тревогу, если ей хочется сладкого? «Любовь к сладкому» должна насторожить, если в анализах есть изменения. Но в любом случае следует придерживаться рекомендаций по питанию и не перебарщивать со сладким или еще чем-либо
Нужно помнить, что съесть «чего-нибудь сладенького» хочется чаще из желания просто полакомиться. Поэтому «сладенькое» можно заменить фруктами.
Снизить количество потребляемых жиров, обогатив рацион клетчаткой (фрукты и овощи) и белками до 1,5 г/кг.
В случае, если одной диетой скорректировать уровень гликемии не представляется возможным, необходима инсулинотерапия, которая рассчитывается и титруется (корректируется) лечащим врачом.
Гестационный диабет так называется не только потому, что манифестирует (проявляется) во время беременности. Другая его особенность состоит в том, что его признаки исчезают после родов. Однако если женщина перенесла гестационный диабет во время беременности, риск развития истинного увеличивается в 3-6 раз
Поэтому важно наблюдение за женщиной и после родов. Через 6 недель после родов обязательно проведение исследования состояния углеводного обмена матери
Если изменений не обнаружено, назначается контроль 1 раз в 3 года, а при нарушении толерантности к глюкозе — выдача рекомендаций по питанию и наблюдение 1 раз в год.
В этом случае все последующие беременности должны строго планироваться.
Лечение сахарного диабета при беременности
Лечат недуг с помощью специальной диеты, а также — с помощью медицинских препаратов. Беременная женщина должна находиться под постоянным наблюдением лечащего врача.
Диета
Во время беременности наряду с лечением в стационаре больная сахарным диабетом должна чаще бывать на свежем воздухе, а также — обязательно соблюдать строгую диету, чтобы не провоцировать повышение сахара в крови.
В диете необходимо соблюдать определенные пропорции углеводов, жиров и белков, иначе уровень сахара может возрасти. Вот дневная норма для беременной:
- углеводы 200-250 г;
- жиры 60-70 г;
- белки 1-2 г на 1 килограмм массы тела беременной.
Общая калорийность еды для беременной в сутки не должна быть больше 2500-3000 ккал.
Очень важно, чтобы беременная не переедала, не ела помногу. Поэтому лучше, если питание будет дробным — 8 раз в день
Диета должна быть полноценной в отношении витаминов. За время беременности больная должна прибавить в весе не более 10-12 кг, иначе возрастает риск гестоза на поздних сроках.
Не стоит забывать, что должен быть строгий промежуток между приемом пищи и инъекцией инсулина.
Причины
В первую очередь разберемся, что такое гестационный сахарный диабет. Гестационный сд патология, развившейся в период 15-16 вынашивания младенца. Когда гипергликемия выявлена раньше, то значит, имеет место скрытая форма диабета, существовавшая до беременности. Однако пик болезни наблюдают в 3 триместре.
Синоним данного состояния призван гестозный сд. Отличие манифестного типа заболевания от гестационного при вынашивании ребенка в том, что после единичного случая гипергликемии глюкоза медленно растет и у нее отсутствует тенденция к устойчивости. Данный тип болезни с большим риском приобретает диабет 1 или 2 типа после рождения ребенка.
Для определения дальнейшей тактики роженицам с гестационным диабетом после родов выявляют показатель сахара. Если глюкоза не нормализовалась, то сформировалась 1 или 2 форма диабета.
Почему развивается гестационный диабет до сих пор не установлено. При этом врачи склоняются к той версии, что диабет при беременности гестационного типа формируется за счет гормональной перестройки. Вследствие сбоя гормонами блокируется выработка инсулина. Но организм неспособен этого допустить, так как роженице и младенцу необходим сахар, чтобы нормально работали органы и системы.
Аутоиммунные болезни возможные факторы появления ГСД. Данные патологии влияют на состояние поджелудочного органа, что ведет к уменьшению синтеза инсулина.
 причины нарушения
причины нарушения
Группа риска
Имеются некоторые факторы риска, которые повышают возможность того, что в период беременности у женщины появиться гестационный диабет.
Перечень факторов, увеличивающих риск появления ГСД.
- Избыточный вес, наблюдающийся до беременности, в особенности при превышении нормы на 20%.
- Национальность – имеются этнические классы, где ГД фиксируется чаще, по сравнению с другими (негры, азиаты, американцы).
- Повышенный показатель глюкозы по итогам анализирования мочи.
- Нарушена толерантность организма к сахару.
- Наследственная предрасположенность.
- Рождение ребенка весом более 4 кг.
- Предыдущие орды, закончившиеся мертворожденным младенцем.
- На ранней беременности диагноз ГСД.
- Многоводие.