Диспепсия: симптомы, причины
Содержание:
Особенности этого синдрома
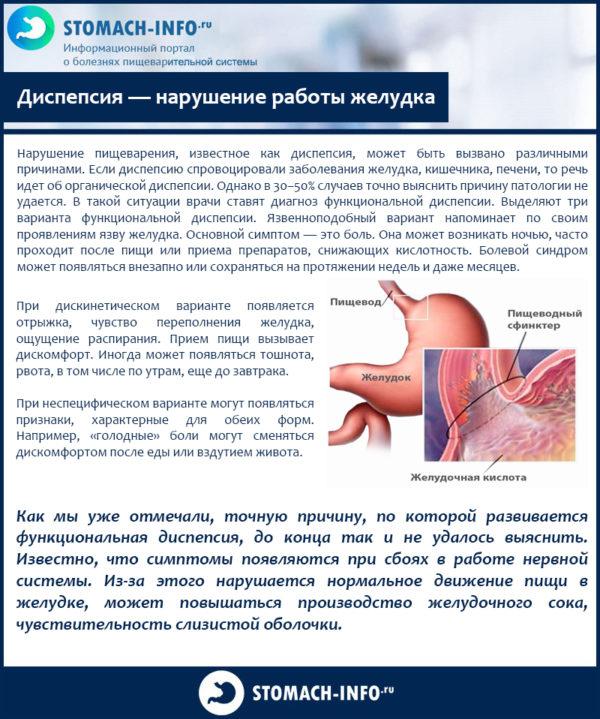
Слово «диспепсия» переводится с греческого как «нарушение пищеварения». То есть при таком состоянии желудок переваривает пищу с трудом. Часто этот процесс сопровождается болями, локализованными в верхней области живота. Обычно данное состояние связано с так называемыми функциональными расстройствами процесса пищеварения из-за недостаточного количества пищеварительных ферментов. Однако он может развиться и из-за органического поражения желудка.
Диспепсия — нарушение работы желудка
Обычно диспепсия – это комплекс различных симптомов, совокупность которых будет зависеть от того, каким заболеванием ЖКТ страдает человек. Также диспепсия может возникнуть и без видимых причин.

Диспепсия – это комплекс различных симптомов
Врачи называют диспепсию одной из главных проблем гастроэнтерологии, так как обращаются за помощью при возникновении этого синдрома совсем незначительное количество людей. Как правило, женщины страдают ею в 1,5 раза чаще, чем представители сильной половины человечества. Диспепсия характерна для людей в возрасте 17-35 лет.
Диагностика диспепсии
Диспепсия может являться сопутствующим синдромом при следующих заболеваниях:
- холецистит;
- язвенная болезнь;
- рефлюкс гастроэзофагеальный;
- дуоденит;
- гастрит;
- панкреатит;
- развитие новообразований;
- желчекаменная болезнь;
- болезнь Крона.
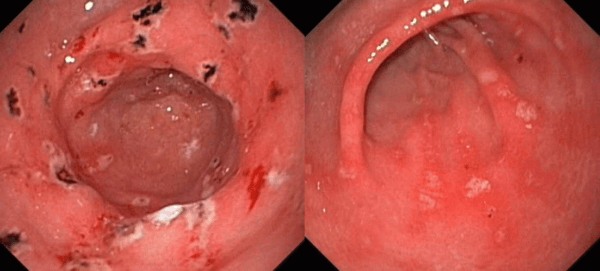
Хронический гастрит — фото
Лечение
Лечение функциональной диспепсии в первую очередь заключается в мероприятиях направленных на соблюдение диетических рекомендаций, ведение здорового образа жизни. Это значит, что нужно отказаться от алкоголя, курения, соблюдать режим дробного частого питания. В домашних условиях такой режим питания позволяет пациенту длительно находиться в ремиссии. Дополнительно можно использовать народную медицину. Народные средства не менее эффективно помогают убрать вздутие, боль в животе. Для этого используют отвар ромашки, укропа, фенхеля, шалфея.
Схема медикаментозной терапии будет зависеть от формы диспепсии. Клинические рекомендации включают лекарства, которые используются для снятия основных симптомов диспепсии. Для нормализации моторики пищеварительного тракта советуют принимать:
- метоклопрамид;
- домперидон;
- итоприд.
Жжение и боль в эпигастрии снимают ингибиторы протонной помпы:
- омепразол;
- пантопразол;
- рабепразол.
Антациды помогают быстро избавиться от изжоги. Спазмы желудочно-кишечного тракта рекомендуют лечить:
- «Дуспаталином»;
- «Но-шпой»;
- «Тримспа»;
- «Энтероспазмилом»;
- «Дицетел».
При лечении ассоциированной с Helicobacter pylori диспепсии обязательно проводится эрадикационная терапия антибиотиками. Избавиться от хеликобактерной инфекции – означает убрать основу для развития органической патологии у пациентов любого возраста: у взрослых, подростков и у детей раннего возраста. Для этого используются в комплексе:
- антибактериальные препараты;
- ингибиторы протонной помпы;
- антациды;
- лактопрепараты.
Профилактировать осложнения, которые возникают от приема антибиотиков, помогают «Линекс», «Энтерожермина» и другие про- и пре-биотики.
Таким образом, можно сказать, что ни один препарат, используемый для лечения диспепсии, не сможет в одиночку вылечить этот недуг. Здесь нужен комплексный подход с использованием не только таблеток, но и психотерапии, диетотерапии. Давно уже доказано, что слова тоже лечат, особенно из уст грамотного психолога.
Своевременное лечение диспепсии у взрослых позволяет избежать обострения и развитие осложнений хронического заболевания, перерождение его в онкопатологию. Хроническая форма болезней в медицине подразумевает не только прием лекарства. Здесь имеет значение образ жизни, позволяющий избегать обострений. Правильное питание, режим, умеренная физическая нагрузка вместе дают возможность отказаться от лекарственных препаратов, способствуют полному исчезновению проявлений болезни или уменьшению их интенсивности.
Диета
В острый период диспепсии используют диету №1. Она обеспечивает щажение желудка. В меню не должно быть копченостей, маринадов, жареных блюд. По мере исчезновения острых симптомов в меню при диспепсии можно включать:
- супы из картофеля;
- свежий творог;
- кефир;
- омлеты;
- нежирное мясо;
- любые каши.
Можно есть сладкие фрукты отварные или печеные, кисели, сухое печенье. Кушать нужно не более 5 раз в сутки, убрать перекусы.
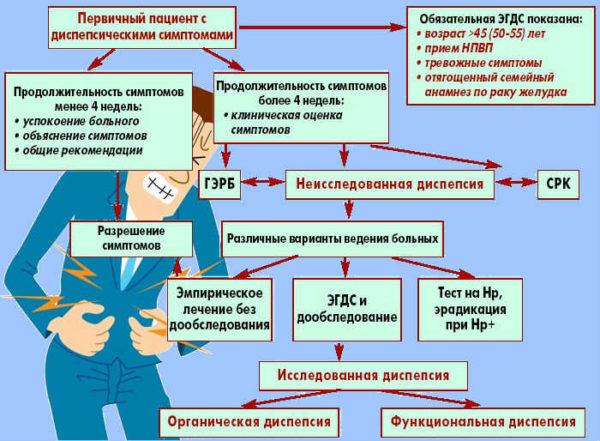
Когда проводить обследование и какие методы назначать
Обследование по поводу явлений диспепсии как синдрома всегда назначают при появлении настораживающих симптомов.
К ним относят следующие:
- любые признаки желудочно-кишечного кровотечения;
- прогрессирующее похудание, не связанное с борьбой с ожирением;
- дисфагия;
- стойкая рвота;
- железодефицитная анемия;
- пальпируемое объемное образование в эпигастральной области;
- подозрительные признаки при рентгенологическом исследовании с барием.
Нужно решить, нуждается ли больной в срочной консультации специалиста для более глубокого обследования. Если нет никакой почвы для опасений, то сначала назначают пробную терапию, а при отсутствии эффекта проводят дальнейшее обследование.
Важно выяснить, какими медикаментами пользуется больной, поскольку они могут быть причиной диспепсии, — блокаторы кальциевых каналов, нитраты, теофиллины, бисфосфонаты (особенно алендроновая кислота), глюкокортикоиды, НПВС. В дифференциальной диагностике следует учесть возможность патологии сердца, билиарного тракта и поджелудочной железы
В дифференциальной диагностике следует учесть возможность патологии сердца, билиарного тракта и поджелудочной железы.
Актуальны рекомендации по изменению образа жизни. Если больной нуждается в обследовании, предпочтительным методом следует признать ФЭГДС, поскольку она более чувствительна, чем рентгенологическое исследование. Наряду с этим ФЭГДС позволяет провести биопсию.
В отношении больных, отказывающихся от эндоскопии, альтернативный метод исследования — двойное контрастирование с барием.
Анамнез. Анамнез настоящего заболевания помогает прояснить тип клинических проявлений и уточнить, носят ли они острый, хронический или рецидивирующий характер. Кроме того, можно установить время, частоту рецидивов, имеются ли затруднения глотания, связь симптомов с приемом пищи или лекарств. Анализируют факторы, вызывающие нарастание симптоматики (в особенности физическую активность, определенные виды пищи, употребление алкоголя) или облегчающие ее (в особенности прием пищи или антацидов).
Оценка состояния различных систем позволяет выявить сопутствующие проявления со стороны ЖКТ, такие как снижение аппетита, тошнота, рвота, рвота с примесью крови, похудание, стул с примесью крови или мелена
Важно также обратить внимание на одышку и избыточное потоотделение
Анамнез перенесенных заболеваний подразумевает учет заболеваний ЖКТ, сердечно-сосудистой системы с уже установленными диагнозами, результатов предшествующих обследований и проведенных курсов лечения. Необходимо проанализировать, какие лекарства принимает пациент, употребляет ли он наркотики и алкоголь.
Физикальное исследование. При оценке жизненно важных показателей необходимо отметить наличие тахикардии или аритмии.
При общем осмотре следует отметить бледность кожи и слизистых, потливость, наличие кахексии, желтухи. Пальпация живота проводится с целью выявления болезненности, объемных образований, увеличения органов. Исследование per rectum проводится для выявления явной или скрытой примеси крови.
Рекомендации по изменению образа жизни при диспепсии: все ли реализуются?
В любом литературном источнике присутствует раздел с рекомендациями по изменению образа жизни, но практически ни в одном из источников нет подтверждения эффективности предлагаемых мер. Исключение составляет совет при ГЭРБ приподнимать головной конец постели (но не «подкладывать дополнительные подушки») с целью уменьшения гастроэзофагеального рефлюкса во сне.
В числе других рекомендаций следующие:
Избегать приема пищи менее чем за 4 ч до сна.
Избегать употребления алкоголя и кофе, незадолго до сна.
Не допускать ожирения
Это особенно важно при наличии грыжи пищеводного отверстия диафрагмы.
Что такое диспепсия
Тошнота, рвота, изжога, отрыжка и так далее — все это симптомы диспепсии.
Диспепсия – это симптомокомплекс, свидетельствующий о различных заболеваниях. В первую очередь, когда пациент приходит к гастроэнтерологу с жалобами на боли в эпигастральной области, тошноту, изжогу или другие проявления нарушения пищеварения, клиницист рекомендует пройти обследование. Зачастую во время исследования выявляется органическое поражение. Диспепсия свидетельствует о таких заболеваниях:
- язвенная болезнь;
- гастроэзофагеальная рефлюксная болезнь;
- гастрит;
- дуоденит;
- рефлюкс-эзофагит;
- холецистит;
- желчнокаменная болезнь;
- панкреатит;
- рак органов ЖКТ;
- болезнь Крона.
Основные клинические проявления диспепсии наблюдаются не только при поражениях ЖКТ. Нарушение пищеварения возникает в результате патологий других органов и систем. Например, при:
- сахарном диабете;
- гипо-, гипертиреозе;
- гиперпаратиреоидном синдроме;
- ишемической болезни сердца;
- хронической сердечной недостаточности;
- болезни билиарной системы;
- заболеваниях соединительной ткани;
- нарушении водно-электролитного баланса.
У ¾ пациентов после прохождения полноценного обследования патологий ЖКТ или других заболеваний, сопровождаемых диспепсией, не выявляют. Хотя клинические проявления нарушения пищеварения мучают больного на протяжении не менее 6 месяцев. В этом случае клиницист ставит диагноз «функциональная диспепсия». Факторами, благоприятствующими появлению этого заболевания, являются:
- Курение и злоупотребление спиртными напитками. Никотиновая зависимость увеличивает риск развития функциональной диспепсии в 2 раза. При отказе от этой вредной привычки у пациентов восстанавливается моторная функция желудка. Алкоголь – это яд, который не только способствует развитию диспепсии. Он разрушает нервные клетки. Из-за него страдает печень, так как должна выводить всевозможные токсины, а когда она не справляется, под удар попадают другие органы.
- Алиментарные погрешности. Появлению диспепсии способствует чрезмерное употребление крепкого чая, кофе. Пациенты с диспепсией стараются не употреблять красный перец, лук, орехи, цитрусовые, майонез, шоколад, орехи, газированные напитки, так как они вызывают ухудшение.
- Долговременный приём лекарственных средств. Возникновению нарушения пищеварения способствуют: аспирин, антибиотики, теофиллин, нестероидные противовоспалительные средства, препараты калия и железа.
- Нервно-психические факторы. Острая стрессовая ситуация тормозит моторику желудка и двенадцатиперстной кишки, а это приводит к появлению типичных симптомов нарушения пищеварения. У пациентов с функциональной диспепсией повышен уровень тревожности, есть склонность к депрессии, выражены ипохондрические и невротические реакции.
- H. pylori. Часть исследователей считает, что эти бактерии играют существенную роль в развитии функциональной диспепсии. У больных выявляют эту инфекцию в 60-65 % случаев, поэтому этот фактор не является основным в развитии болезни.
У большинства пациентов причиной возникновения функциональной диспепсии является нарушение эвакуаторной способности желудка и двенадцатиперстной кишки.
Определить, является ли диспепсия признаком или же самостоятельным заболеванием, может исключительно врач, проведя исследование
Чтобы установить точный диагноз, в первую очередь необходимо обратить внимание на основные симптомы
Симптомы
Проявления функциональной диспепсии варьируются от человека к человеку. Даже у одного и того же пациента симптомы могут время от времени меняться.
Наиболее характерные для функциональной диспепсии жалобы:
- боли или дискомфорт в области желудка;
- чувство переедания после приема пищи;
- тошнота;
- изжога, отрыжка с кислым вкусом.
Часто симптомы ухудшаются во время или после приема пищи. Нередко параллельно развивается синдром раздраженного кишечника (СРК). Последний проявляется запорами (или, наоборот, диареей), метеоризмом, вздутием, болями по ходу кишечника.
 Для функциональной диспепсии характерны неприятные ощущения в эпигастрии – зоне между мечевидным отростком грудины и пупкомФото: shutterstock.com
Для функциональной диспепсии характерны неприятные ощущения в эпигастрии – зоне между мечевидным отростком грудины и пупкомФото: shutterstock.com
У многих людей диспепсия сочетается с другими функциональными нарушениями. Например, беспокоят периодические головные боли, головокружение, ощущение комка в горле, нерегулярные месячные и пр.
В зависимости от преобладания определенных симптомов выделяют 2 основных вида диспепсии:
- язвенноподобная (синдром боли в эпигастрии);
- дискинетическая.
Первый вариант болезни проявляется болью или ощущением жжения в эпигастрии как минимум один раз в неделю. Боль не постоянная и не имеет четкой зависимости от приема пищи. Обычно нет болевых ощущений в других отделах живота и признаков патологии желчевыводящих путей или кишечника.
Дискинетическая диспепсия, или постпрандиальный дистресс-синдром, возникает как минимум три раза в неделю. В основном проявляется чувством переполнения в желудке после еды. Дополнительно могут возникать тошнота, дискомфорт в желудке. Симптомы появляются независимо от качества или количества принятой пищи, достаточно даже небольшого ее объема.
Как проявляется диспепсия
При нарушении пищеварения пациенты предъявляют различные жалобы, которые объединяют общим термином «диспепсия». Это:
- дисфагия (затруднение при глотании);
- боль, дискомфорт в эпигастральной области;
- отрыжка;
- тошнота, рвота;
- изжога;
- урчание в животе;
- метеоризм;
- понос, запор.
Пищеводная диспепсия проявляется дисфагией. Пациенты жалуются на затруднённое глотание, невозможность проглотить жидкую (при спазме пищевода) или же твёрдую пищу. Возникает ощущение комка в горле, болезненность при глотании, попадание пищи в другие органы. Дисфагия возникает при всех заболеваниях пищевода, например:
- эзофагит;
- гастроэзофагеальная рефлюксная болезнь;
- язва пищевода;
- стеноз;
- рак;
- доброкачественные опухоли пищевода;
- периэзофагит;
- дивертикул пищевода;
- склеродермия.
Кроме того, дисфагия может свидетельствовать о других заболеваниях, не связанных с органическим поражением пищевода:
- Болезни центральной, периферической нервной и мышечной систем. На пищеводную диспепсию жалуются пациенты с эзофагоспазмом, атонией пищевода и ахалазией кардии.
- Патологии соседних органов. Дисфагия возникает при сужении пищевода, вызванном опухолью или кистами средостения, центральным раком лёгкого, митральным пороком, аневризмой аорты, аномалиями сосудов, гиперплазией щитовидной железы и др.
При диспепсии, вызванной болезнями желудка и двенадцатиперстной кишки, пациенты жалуются на:
- Боль в эпигастральной области. Она может быть интенсивной, или же пациенты ощущают в подложечной области дискомфорт.
- Быстрое насыщение, чувство переполнения, тошнота.
- Отрыжка. При гиперсекреции желудочного сока пациенты жалуются на отрыжку кислым, изжогу. Отрыжка воздухом и пищей возникает при ахлоргидрии.
Желудочная диспепсия возникает при:
- язвенной болезни;
- гастрите;
- доброкачественных опухолях;
- раке желудка.
Тревожными симптомами, сопровождающими желудочную диспепсию, являются потеря аппетита, внезапное, без веской причины снижение массы тела.
При кишечной диспепсии пациенты жалуются на:
- урчание в нижней и средней части живота;
- флатуленцию (усиленное газоотделение);
- метеоризм;
- диарею;
- запор.
Нарушения пищеварения в кишечнике сигнализирует о таких патологиях:
- инфекционные болезни кишечника (дизентерия, сальмонеллёз, туберкулёз кишечника, холера, тифопаратифозные заболевания);
- синдром раздражённого кишечника;
- энтерит;
- колит;
- болезнь Крона;
- ишемический колит;
- дивертикулярная болезнь;
- дисбактериоз;
- опухоли кишечника;
- энзимопатии;
- болезни желудка (демпинг-синдром, гастрит, рак);
- патологии поджелудочной железы;
- заболевания эндокринной системы;
- гинекологические болезни;
- патологии обмена веществ.
У пациентов с функциональной диспепсией преобладают различные симптомы. В зависимости от этого выделяют такие варианты клинического течения заболевания:
- Язвенноподобный. Пациенты жалуются на голодные и ночные боли в эпигастральной области. Они усиливаются при нервном напряжении, беспокойстве, страхе.
- Дискинетический. Характерно быстрое насыщение, чувство переполненности желудка, вздутие живота, редко сопровождается тошнотой и рвотой.
- Неспецифический. Сочетание признаков язвенноподобного и дискинетического варианта протекания болезни. Нередко к ним добавляются симптомы патологий ЖКТ (боль в животе, которая исчезает после акта дефекации, запоры).
Выявить, чем же именно вызвана диспепсия, может только врач, проведя обследование
Особое внимание следует уделить «симптомам тревоги»:
- потеря веса без причины;
- ночные боли в животе;
- абдоминальная боль – единственный признак болезни;
- лихорадка;
- увеличение печени, селезёнки;
- лейкоцитоз;
- анемия;
- высокая СОЭ;
- отклонение от норм в биохимическом анализе крови.
Для точного диагноза, кроме тщательного осмотра и опроса пациента, необходимы:
- общий и биохимический анализ крови и мочи;
- общий анализ кала и тест на скрытую кровь;
- УЗИ органов брюшной полости;
- ЭГДС;
- определение кислотности желудочного сока;
- оценка моторно-эвакуаторной функции желудка (рентген, электрогастроэнтерография, зондовый пищевой тест и др.);
- определение инфицированности H. Pylori.
Нередко пациента направляют на дополнительные консультации к эндокринологу, кардиологу, невропатологу, психиатру. И только после того, как будет установлен точный диагноз, начинают лечение. Оно зависит от причины болезни.
Лечение диспепсии
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии.
При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приема пищи. Переход к привычному рациону должен быть постепенным и последовательным;
В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами;
При жировой диспепсии назначается диета с низким содержанием жиров;
При гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи;
Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
 Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой — капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тертые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины — аскорбиновая кислота, никотиновая кислота, цианокобаламин.
Классификация диспепсического синдрома
Классифицируют диспепсические расстройства по причинам, провоцирующим их появление.
Классификация диспепсии:
- алиментарные (функциональные);
- ферментативные;
- органические;
- инфекционные;
- интоксикационные.
Алиментарные
Возникают по причине неправильного питания.
Среди них выделяют следующие формы:
- Бродильную. Развиваются у людей, в больших количествах употребляющих свежую выпечку или вызывающие брожение овощи (бобовые, капуста). В летнюю жару синдром может быть спровоцирован чрезмерным употреблением кваса или пива. При бродильной диспепсии симптомы будут проявляться вздутием и отрыжкой.
- Гнилостную. Связана с избыточным употреблением белковых продуктов (яйца, мясо, рыба). Может развиться после того, как человек поел несвежие продукты — рыбу или мясо. Проявляется болями в эпигастрии, гнилостной отрыжкой, может быть однократная, не приносящая облегчения рвота.
- Мыльную (жировую). Возникает при избытке в меню тугоплавких жиров (свиного, бараньего), но может развиться и после длительного употребления другой жирной пищи. Для мыльной характерны тошнота и тяжесть.
- Аллергическую. Развивается при непереносимости некоторых продуктов питания.
- Стрессовую. При стрессовых ситуациях прекращается выработка пищеварительных ферментов. Наиболее часто стрессовая простая диспепсия проявляется симптомами нервной анорексии. При ней человек после стресса испытывает отвращение к еде.
Простая диспепсия вылечивается простой корректировкой питания.
Ферментативные
Чаще всего это хроническая диспепсия, вызванная недостаточностью одного из пищеварительных ферментов.
Выделяют:
- гастрогенную;
- гепатогенную;
- панкреатогенную;
- энтерогенную (недостаточность кишечных ферментов) формы.
Часто проявляется симптоматикой язвенной болезни. Но неязвенная диспепсия возникает не сразу, а только после заболевания определенного органа (поджелудочной железы, печени). Синдром неязвенной диспепсии устраняется после нормализации выработки необходимого фермента.
Органические
Желудочная диспепсия вызывается различными болезнями:
- гастрит;
- холецистит;
- панкреатит;
- язвенная болезнь;
- резекция желчного пузыря;
- ЖКБ (желчнокаменная болезнь);
- гастроэзофагеальный рефлюкс (происходит заброс в пищевод желудочного содержимого);
- дуоденогастральный рефлюкс (происходит возврат пищевых масс из 12-перстной кишки в желудок);
- стеноз привратника желудка (отверстие, через которое пища проходит в 12-перстную кишку сужается, что затрудняет прохождение пищевых масс);
- сахарный диабет;
- грыжи диафрагмы;
- частичная кишечная непроходимость (развитию непроходимости способствует диспепсия кишечника и при этом желудочные диспепсические нарушения будут вторичными);
- доброкачественные и злокачественные опухоли пищеварительного тракта;
- нарушение кишечного всасывания (при этом синдром кишечной диспепсии будет хроническим, а лечить желудочные расстройства будет сложно).
Инфекционные
Вызываются кишечными инфекциями:
- дизентерия;
- сальмонеллез;
- пищевые токсикоинфекции.
Развившийся по этим причинам синдром желудочной диспепсии сопровождается рвотой, поносом и лихорадкой. При пролечивании инфекции диспепсические симптомы проходят самостоятельно.
Интоксикационные
Развивается:
- при острых гнойных инфекциях (сепсис, менингит или тяжелые пневмонии);
- при острых хирургических состояниях (гнойный аппендицит, панкреатит);
- в случае отравления ядами.
Такая классификация, помогающая выявить вызвавшие диспепсию причины, способствует более точной диагностике и качественному лечению.
Виды диспепсических расстройств и причины их возникновения
Нормальным считается пребывание пищи в желудке около 2 часов. В это время усиливается выделение соляной кислоты и фермента пепсина, которые отвечают за химическую обработку попавших в желудок продуктов. Мышцы пищеварительного органа начинают активно сокращаться, измельчая пищу и перемешивая ее с желудочным соком.
Выполнив свою задачу, желудок передает эстафету дальше — в тонкий кишечник. Делает он это несколькими мощными сокращениями, после чего наступает расслабление. В каких случаях орган не укладывается в отведенные временные рамки и “передерживает” пищу?
- Органическая диспепсия связана с патологическими изменениями в работе отдельных органов желудочно-кишечного тракта (воспалительные процессы, опухоли, язвенные поражения).
- Алиментарная. К развитию патологии приводит неправильное или однообразное питание на протяжении длительного срока. В зависимости от продукта, составляющего основу рациона, выделяют: — бродильное раздражение. Газированные напитки, квасы, пиво и другие напитки на основе дрожжей, большое количество углеводов могут спровоцировать кишечное расстройство; — гнилостное. Белковая пища не успевает перевариваться, что вызывает развитие процессов гниения и отравление организма продуктами распада; — жировое. Продолжительное употребление пищи с повышенным содержанием жира, медленно усваивающегося желудком, затрудняет нормальную работу пищеварительной системы.
- Ферментативная. Недостаточное количество ферментов может выделять поджелудочная железа (в этом случае говорят о панкреатогенной патологии), желудок (гастрогенная диспепсия), печень (гепатогенное расстройство). Недостаточное количество желудочного сока также ведет к проблемам в пищеварении.
- Заболевание, связанное с нарушением всасывающей функции кишечника, которое может быть как врожденным (мальабсорбция), так и приобретенным.
- Развитие патологии в результате поражение кишечника инфекциями. У пациентов с дизентерией и сальмонеллезом диагностируют кишечную диспепсию.
- Интоксикационная. Появляется при отравлении химическими веществами или продуктами жизнедеятельности бактерий.
Итак, основные причины развития патологии:
- Заболевания внутренних органов ЖКТ и других систем (сахарный диабет, дисфункция щитовидной железы, печеночная и почечная недостаточность).
- Нерегулярные приемы пищи, переедание, отсутствие разнообразия в рационе.
- Психические и психологические расстройства (стрессы, депрессии).
- Продолжительный прием лекарственных средств, негативно воздействующих на слизистую желудка и кишечника.
- Аллергические реакции в том числе на пищевые продукты.
- Отравление ядовитыми веществами, при поражении организма гнойными инфекциями.