Симптомы, причины и последствия воспаления слизистой прямой кишки
Содержание:
Диагностика
При появлении первых симптомов важно своевременно обратиться к специалисту. Подтвердить или опровергнуть диагноз можно только после полного комплексно обследования
Оно также определит причину и тип недуга, наличие образований или полипа, а также укажет метод борьбы с заболеванием.

К диагностическим мерам для определения воспалительного процесса относят:
- ректальное обследование;
- эндоскопию;
- биопсию слизистой оболочки или полипа;
- анализы кала и бактериологические посевы.
С помощью обследований и анализов специалист определит характер воспаления и возбудителя, если необходимо проводят также общие анализы крови и ультразвуковое обследование органов малого таза при подозрениях на воспаление других органов.
Причины проктита
Геморрой – это венозное расширение в прямой кишке, которое носит хронический характер с периодическими обострениями.
Основная причина недуга – малоподвижный образ жизни, частые запоры, беременность, поднятие тяжестей, резкое переохлаждение.
Если заболевание игнорировать и не проводить лечение, это может стать началом образования полипов, тромбов, рака. Поэтому не стоит откладывать визит к специалисту. Эффективными являются народные методы лечения – свечи, мази с содержанием сырого картофеля, свеклы, моркови, чеснока, прополиса и мёда. Хорошо зарекомендовали себя отвары из трав (тысячелетник, рябина), настои из конского каштана.
Не стоит игнорировать симптомы, когда воспаляется прямая кишка. Заболевания, фото которых не увидишь в обычной больнице, не только «неудобные», но и порой опасные для жизни.
- Причины местного характера, когда воспаление происходит под влиянием непосредственного раздражения прямой кишки чем-либо.
- Общие причины, которые затрагивают весь организм, либо любой из его органов и систем, и как следствие появляется воспаление прямой кишки.
Чтобы легче было ознакомиться с двумя этими обширными группами, рассмотрим их в таблице.
| Причины местного характера | Общие причины |
|---|---|
| Повреждение прямой кишки инородными предметами, вводящимися в задний проход:• трубки для обследования прямой кишки;• медицинский инструментарий;• клизмы;• ватные палочки или аппликаторы;• предметы сексуального характера.Сюда же относится анальный секс. | Кишечные инфекции, вызванные бактериями или вирусами:• дизентерия;• эшерихиоз;• сальмонеллез. |
| Введение в организм лекарственных препаратов через кишечник, которые только усугубляют ситуацию:• спиртовые настойки и вытяжки;• эфирные масла;• камфора;• ректальные свечи, которые вызывают индивидуальную непереносимость. | Инфекции, передающиеся половым путем, могут также спровоцировать:• проктит:• хламидиоз;• сифилис;• герпес;• гонорея.У женщин проктит по этим причинам встречается реже, так как ИППП у них имеют яркую симптоматику и быстро обнаруживаются и вылечиваются. У мужчин такие болезни часто протекают бессимптомно и успевают затронуть прямую кишку. Исключение составляет гонорейный проктит. |
| Прохождение с каловыми массами твердых, особенно колющих и режущих веществ:• непереваренные кости;• мелкие игрушки (часто встречается у детей, которые вечно все тянут в рот). | Иные инфекции, распространяющиеся с током крови и попадающие в прямую кишку:• туберкулез. |
| Травмы кишечника и собственно прямой кишки, которые получены вследствие внешних воздействий (падения на острые предметы и т.п.) | Наличие глистных инвазий и паразитирование простейших в просвете кишечника:• лямблиоз;• аскаридоз;• описторхоз;• тениоз;• балантидиоз;• тениоринхоз, многие другие. |
| Травмы, спровоцированные родами – разрывы влагалища и прямой кишки. | Болезни органов пищеварительного тракта:• воспаление печени, вызванное вирусами, токсическим поражением, алкогольной интоксикацией или вследствие приема медикаментов;• цирроз печени;• воспаление поджелудочной железы;• холецистит;• болезни желудка: гастриты или язвенная болезнь;• колит и проктоколит;• анусит;• дивертикулит кишечника;• ректит;• дисбиоз кишечника- нарушение баланса микрофлоры. |
| Развитие анальных трещин. | Аутоиммунные заболевания, которые поражают кишечник:• амилоидоз;• болезнь Крона;• неспецифическая форма язвенного колита. |
| Неправильное выполнение массажных процедур, а именно массажа предстательной железы или анального кольца. У мужчин встречается чаще, чем у женщин. | Состояния, при которых нарушается перистальтика кишечника, ее иннервация нервными окончаниями:• синдром раздраженного кишечника;• дискинезия толстого кишечника. |
| Опухолевые новообразования в прямой кишке, а также в близлежащих отделах кишечника и органах. | Болезни кровеносной системы, которые влияют на кишечник, а именно на кровоснабжение его стенок:• геморрой;• венозный застой и венозная недостаточность;• сердечная недостаточность;• тромбофлебит;• варикозная болезнь. |
| Распространение инфекции на прямую кишку с женских или мужских половых органов, мочевого пузыря. | Лучевая болезнь может затронуть кишечник после проведения лучевой терапии, а также лечения радоновыми ваннами. |
| Неправильное питание:• употребление чрезмерно жирной, острой, соленой, жареной пищи;• переедание;• преобладание в рационе копченостей и фаст-фудов;• частое употребление алкоголя в больших количествах. |
- ослабление иммунитета, особенно длительное;
- частые запоры, в редких случаях поносы;
- переохлаждение организма;
- подверженность простудным заболеваниям.
Диагностика
Диагностика начинается с опроса больного. Чтобы не ошибиться с диагнозом, врачи используют лабораторные и инструментальные методы диагностики. Чаще всего применяется ректороманоскоп, чтобы осмотреть прямую и конечный отдел сигмовидной кишки. Ректороманоскопия – это точный способ диагностики, который позволяет исследовать 20 – 25 см кишечника.
Методы диагностики:
- Пальцевое исследование проводится проктологом в медицинском учреждении;
- Общий анализ крови развернутый с подсчетом лейкоформулы и тромбоцитов;
- Анализ кала на скрытую кровь, наличие патогенной флоры и клеточный состав;
- Ректороманоскопия или колоноскопия с целью оценки состояния слизистой кишечника и выявления осложнений;
- При необходимости может быть взята биопсия (забор тканей для дальнейшего исследования) из подозрительного участка.
При осмотре слизистой оболочки прямой кишки обращают внимание на следующие патологии:
- Целостность стенок кишечника;
- Изменения структуры;
- Наличие образований;
- Выделения гноя и слизи;
- Состояние сосудов;
- Изменение цвета слизистой.
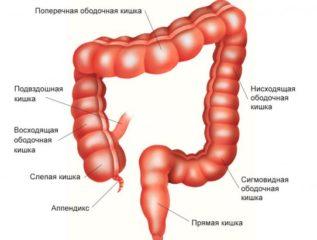
Анатомия и физиология прямой кишки
Прямая кишка – конечный отдел кишечника. Ее основная функция – удаление непереваренной пищи. Прямая кишка находится в полости малого таза и окружена со всех сторон жировой тканью. Она начинается от сигмовидной кишки и заканчивается анальным отверстием. Стенка органа состоит из слизистой оболочки, и мышц, которые проталкивают каловые массы. Слизистая оболочка прямой кишки вырабатывает много слизи, которая служит смазкой для облегчения прохождения кала. Кишка имеет два сфинктера – мышечных кольца. Сжимаясь, они удерживают кал, а во время дефекации (испражнения) расслабляются. В слизи прямой кишки содержатся некоторые пищеварительные ферменты. Но они действуют слабее, чем в остальном кишечнике. Здесь перевариваются остатки питательных веществ, а все, что не переварилось, уплотняется и выводится наружу. Вокруг прямой кишки находится геморроидальное венозное сплетение. Это сеть из большого количества вен, которые находятся под слизистой оболочкой и служат для соединения нижней полой (собирающей кровь от всей нижней части тела) и воротной вен (собирающей кровь от кишечника в печень). У мужчин прямая кишка прилегает к мочевому пузырю и простате, а у женщин – к влагалищу и матке. Дефекация – сложный рефлекс, во время которого задействуются многие мышцы и нервы. Поэтому в слизистой оболочке прямой кишки находится много нервных окончаний.
Рак прямой кишки: группа риска
В большинстве случаев болезнь не возникает на ровном месте. Ей всегда предшествуют воспалительные процессы в органе, которые долгое время игнорировались и не лечились. Это всевозможные свищи, трещины, полипы, геморрой.
Опухоль чаще всего обнаруживается у тех, кому за пятьдесят. Группу риска составляют люди:
- С наследственной предрасположенностью.
- Страдающие дисбактериозом.
- Ведущие малоподвижный способ жизни.
- С сахарным диабетом или те, кто мучается с ожирением.
- Злоупотребляющие канцерогенными веществами (никотин, алкоголь).
- Кто имеет предраковые состояния.
Наверное, нет ничего страшнее и неприятнее состояния, когда воспаляется прямая кишка. Заболевания симптомы могут иметь одинаковые, однако лечение будет разным.
Следует помнить, что рак прямой кишки долгое время «сидит» бессимптомно и обнаруживается только на стадии метастазирования
Поэтому людям из группы риска нужно уделять этому органу особое внимание
Спровоцировать развитие острого воспаления или обострение хронического могут такие факторы:
- сексуальные предпочтения: гомосексуализм; использование грубых или слишком больших фаллоимитаторов для раздражения анального кольца у обоих полов; использование различных посторонних предметов с целью сексуального удовлетворения, ведущих к хронической травматизации прямой кишки;
- болезни кишечника, имеющие хроническое течение, особенно болезнь Крона;
- системные инфекции, особенно сифилис и гонорея;
- воспаление стенок кровеносных сосудов или васкулит;
- операции на органах малого таза по поводу раковых опухолей с последующим облучением;
- злоупотребление клизмами;
- слишком частое использование ректальных свечей;
- постоянное употребление острой перченой пищи;
- частое употребление крепких спиртных напитков.
Лечение проктита
Лечением проктита занимается проктолог, оно может быть консервативным или оперативным, но должно начинаться как можно раньше и быть комплексным! Больным назначается специальная диета и постельный режим.
Диета при проктите играет большую роль и призвана уменьшить проявления заболевания и выраженность болевого синдрома. Пациенту рекомендуется исключить из рациона острые, жирные и маринованные блюда; продукты, усиливающие брожение в кишечнике; свежие фрукты и овощи; шоколад и свежеиспеченные продукты. Запрещается курение и алкоголь, особенно в периоды обострения заболевания, твердая и раздражающая пища. Рекомендуются кисломолочные продукты, отварные или тушеные овощи, каши на воде, паровые блюда из кролика, телятины или курицы.
Кратность питания должна быть 5-6 раз в день, продукты свежие, порции небольшие и комфортной температуры. Человек должен проводить как можно меньше времени сидя. Когда удается достигнуть улучшения, пациенту назначается умеренная физическая активность. Рекомендуется лечение в санаториях и на курортах.
Если острый проктит протекает тяжело, то больного госпитализируют, так как он должен быть под постоянным контролем медицинского персонала. Режим при тяжелом состоянии может быть постельным; при более легких формах заключается в умеренных дозированных физических нагрузках для профилактики копростаза, ограничении времени в сидячем положении с целью предупреждения застоя и депонирования крови в органах малого таза.
Методы лечения проктита:
- Если заболевание возникло из-за паразитов, то назначаются антигельминтные препараты;
- Когда причиной воспаления выступают инфекции, то в зависимости от возбудителя приписывают антибиотики и противовирусные средства с целью уничтожения патогенной флоры и уменьшения выраженности воспаления;
- Если проктит развился из-за хронических форм заболеваний системы пищеварения, то сначала лечится основная патология;
- Чтобы устранить спазмы, ложные позывы к дефекации и снять болезненные ощущения, используют спазмолитики и обезболивающие препараты;
- С целью улучшения отхождения стула назначают препараты лактулозы или фитослабительные, которые мягко и эффективно помогают опорожнять кишечник;
- При повышении температуры используют жаропонижающие и противовоспалительные средства в сочетании с антигистаминными препаратами;
- Для нормализации собственной микрофлоры назначают пребиотики и пробиотики, которые способствуют уничтожению болезнетворных микроорганизмов и заселению кишечника физиологической флорой;
- При неэффективности консервативной терапии используют глюкокортикостероиды и цитостатики при условии назначения их врачом.
Каждый день пациент очищает кишечник с помощью клизмы, после чего вводит в анальное отверстие лечебные препараты – отвар ромашки, календулы, раствор на основе облепихового масла. Лечебные средства подбираются в зависимости от характера и разновидности воспалительного процесса. Также прописывают сидячие ванночки, ректальные свечи и аэрозоли с восстанавливающим эффектом.
Наиболее популярные свечи для лечения проктита:
- Ультрапрокт (на назначение препарата прямо указывает название);
- Проктозан;
- Преднизолон (пациенты выделяют этот препарат, отмечая в отзывах быстрое наступление облегчения).
Показания для хирургического вмешательства:
- Перфорация стенки кишечника и развитие перитонита;
- Образование абсцесса;
- Появление ректальных свищей, соединяющих полость прямой кишки и близлежащих органов;
- Возникновение стойкого сужения кишечника, препятствующего его работе;
- Развитие опухоли на фоне длительного течения воспалительного процесса.
Учитывая деликатность проблемы, необходимо помнить о мерах первичной профилактики проктита:
- Отсутствие механических травм, нормализация полового поведения и отказ от анального секса;
- Использование принципов рационального питания;
- Поддержание гигиены органов малого таза и использование барьерной контрацепции, а также умеренная физическая активность.
При минимальных признаках заболевания необходимо сразу же обратиться к врачу и выполнять все профессиональные рекомендации.
После перенесенного проктита помните о мерах вторичной профилактики, которые заключаются в соблюдении здорового образа жизни и правил личной гигиены, нормализации стула и общего иммунитета с регулярным наблюдением в медицинских учреждениях.
Причины лучевого проктита
Лучевой проктит всегда является осложнением радиационной терапии онкопатологии органов малого таза. Чаще всего данное состояние развивается после проведения контактной гамма-терапии рака шейки и рака тела матки с использованием изотопов тория, реже – при применении чистого радия. Также лучевой проктит может быть следствием рентгенотерапии и дистанционной гамма-терапии рака органов малого таза. Радиационное повреждение прямой кишки возникает в том случае, когда суммарная очаговая доза излучения превышает 50 Гр (это толерантная доза, при которой частота поздних осложнений составляет около 5%). Вероятность патологии напрямую коррелирует с дозой облучения: риск развития лучевого проктита возрастает до 50% уже при показателе 65 Гр.
Воздействие радиационного излучения приводит к нарушению процессов пролиферации и созревания эпителия прямой кишки, к десквамации и атрофии клеток. Развивается неспецифическое воспаление слизистой и подслизистого слоя, в процесс может быть вовлечен и мышечный слой. Спустя несколько месяцев после лучевой терапии формируется воспалительный процесс в артериолах прямой кишки, приводящий к хроническому нарушению кровообращения в данной области, трофическим изменениям и рубцовому стенозированию. Недостаточная микроциркуляция часто становится причиной некрозов, язв, которые могут осложниться кровотечением, перфорацией, формированием свищей прямой кишки.
В зависимости от сроков развития, лучевой проктит классифицируют на ранний (возникает в первые 3 месяца после радиотерапии) и поздний (возникает позднее указанного срока). По характеру морфологических изменений, происходящих в прямой кишке, различают катаральный, эрозивно-десквамативный, некротический и инфильтративно-язвенный процесс. Отдельно выделяются такие осложнения лучевого проктита, как рубцовый стеноз, ректовезикальные и ректовагинальные свищи.
Лечение парапроктита
Лечение острого парапроктита
Перед операцией назначается стандартное обследование, включающее
- общий анализ мочи;
- общий анализ крови;
- электрокардиографию;
- осмотр анестезиолога.
Ход операции
- Хирург уточняет расположение гнойника при помощи осмотра прямой кишки на ректальных зеркалах.
- Затем вскрывают гнойник и очищают от гноя. Хирург должен внимательно исследовать полость, вскрыть все карманы, разрушить имеющиеся перегородки.
- Полость гнойника промывают раствором антисептика.
- В ране оставляют дренаж (выпускник, через который оттекает гной, сукровица).
- В прямую кишку может быть вставлена специальная трубка для отвода газов.
- В дальнейшем ежедневно проводятся перевязки, больному назначают антибиотики.
Три главные задачи, которые должен решить врач во время операции:
- вскрыть и очистить гнойник;
- иссечь пораженную крипту – так как она является источником гнойной инфекции;
- рассечь и очистить гнойный ход, который соединяет крипту и гнойник.
Лечение хронического парапроктита
Консервативное лечение хронического парапроктитаПоказания к консервативной терапии
- у пожилых пациентов, имеющих противопоказания к хирургическому вмешательству;
- во время подготовки к операции.
Методы лечения
| Метод | Описание | Применение* |
| Сидячие ванны | Теплая ванна помогает облегчить течение болезни, уменьшить симптомы. | Сидячие ванны принимают после акта дефекации 1 раз в сутки в течение 15 минут. Можно добавлять в воду отвары лекарственны растений (ромашка, календула). Продолжительность курса лечения – 2 недели. |
| Промывание свища антисептическими растворами | Антисептики, введенные в свищевой ход, способствуют уничтожению инфекции, быстрому и эффективному очищению. | Раствор антисептика вводят в свищ на коже при помощи тонкого катетера или шприца. Можно использовать разные растворы, например, хлоргексидина, фурацилина, «Декасана». В свищ вводят по 5-10 мл антисептика 1 раз в день. |
| Введение антибиотиков в свищевой ход | Антибактериальные препараты уничтожают возбудителей парапроктита. Перед началом лечения нужно провести бактериологическое исследование гноя из свища, определить чувствительность возбудителей к антибиотикам. | Применяются разные антибиотики по назначению врача. Их вводят в свищ на коже в виде растворов при помощи катетера или шприца. |
Микроклизмы:
|
Свойства облепихового масла:
Свойства колларгола: Антисептик, уничтожает болезнетворные микроорганизмы. |
Для микроклизмы используют резиновую спринцовку или шприц на 150-200 мл. В них набирают облепиховое масло или раствор колларгола, подогретые до температуры 37°C.Проведение процедуры:
|
*Информация представлена исключительно в ознакомительных целях. Лечение должно проводиться только по назначению и под контролем врача.Сроки хирургического лечения при хроническом парапроктите:
- во время обострения – срочное хирургическое вмешательство, не откладывая;
- при подостром течении (когда в стенке прямой кишки имеются воспалительные уплотнения): операция проводится после консервативного лечения в течение 1-3 недель;
- во время улучшения состояния – проводится консервативная терапия до очередного обострения.
Поражение толстого кишечника
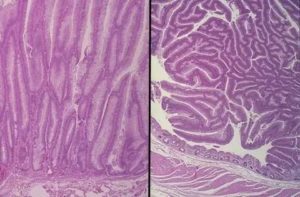
Воспаление слизистого слоя стенок толстого кишечника называется «колит». Заболевание часто выявляется у лиц старшей возрастной группы (40 лет и старше) – в молодом возрасте болеют колитом чаще всего женщины. Толстый кишечник располагается после тонкой кишки и является замыкающим отделом пищеварительного тракта. Всего выделяют пять разновидностей колита, но иногда встречаются сочетанные формы воспаления, когда в патологический процесс вовлекаются сразу несколько сегментов толстой кишки.
Воспаление толстого кишечника: виды
| Название заболевания | Изображение | Локализация воспалительного процесса |
|---|---|---|
| Тифлит |
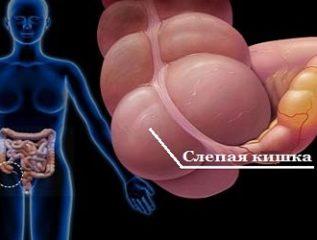 |
Слепая кишка |
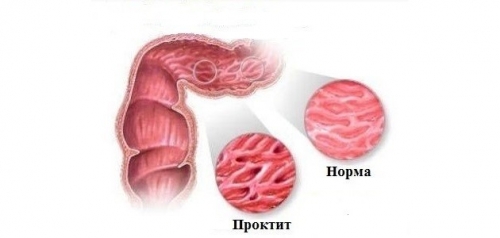
| Проктит |
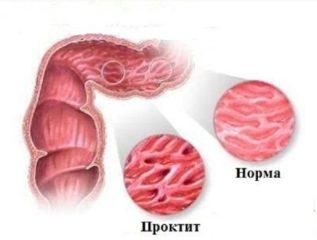 |
Прямая кишка |
| Сигмоидит |
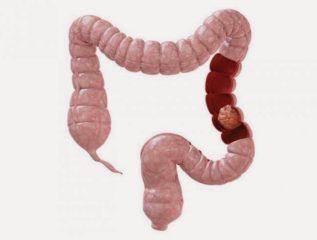 |
Сигмовидная кишка |
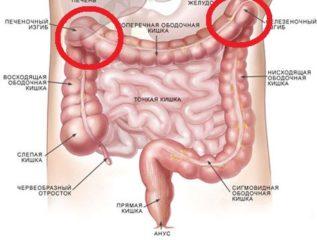
| Трансверзит |
 |
Поперечная ободочная кишка |
| Панколит |
 |
Весь толстый кишечник |
Причины воспаления
Колит чаще всего встречается у больных в хронической форме и является осложнением длительно текущих заболеваний пищеварительного тракта, например, гастрита. Большую роль в развитии воспалительного процесса в отделах толстой кишки играет состояние иммунной системы организма. Если человек неправильно питается, ведет недостаточно активный образ жизни, злоупотребляет алкоголем, курит, риск колита кишечника у него увеличивается на 40-60 % по сравнению с людьми, у которых иммунная система работает без нарушений.
Заболевания аноректальной зоны, к которой относятся прямая кишка и задний проход, часто являются источником инфекционного воспаления в результате восходящей инфекции. Прием антибиотиков, нарушение микрофлоры кишечника также способствуют снижению общей резистентности организма и развитию воспаления.
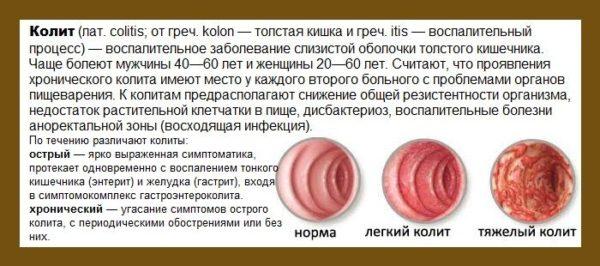
Что такое колит
К другим факторам, способным спровоцировать возникновение очага воспаления в кишечнике, относятся:
- нехватка грубоволокнистой пищи в рационе на фоне повышенного потребления мучных, жирных и острых блюд;
- кишечные инфекции и гельминтозы;
- атеросклероз сосудов, по которым происходит кровоснабжение толстого кишечника;
- длительный прием сильнодействующих лекарственных препаратов;
- прохождение лучевой терапии или радиационного облучения.

Нехватка грубоволокнистой пищи в рационе приводит к колиту
Специалисты не исключают роль наследственного фактора и аутоиммунных расстройств в развитии хронического воспаления толстого кишечника, поэтому людям, имеющим, генетическую предрасположенность к колиту кишечника, необходимо особенно внимательно относиться к составлению рациона и формированию своих привычек.
Признаки и симптомы
Симптомы воспаления толстого кишечника у взрослых можно перепутать с проявлениями энтерита. Отличительным признаком является локализация болезненных ощущений: если при поражении тонкой кишки боль возникает преимущественно в центральной части живота, то при колите место расположения болевого синдрома связано с анатомией источника боли и определяется как нижняя часть живота.
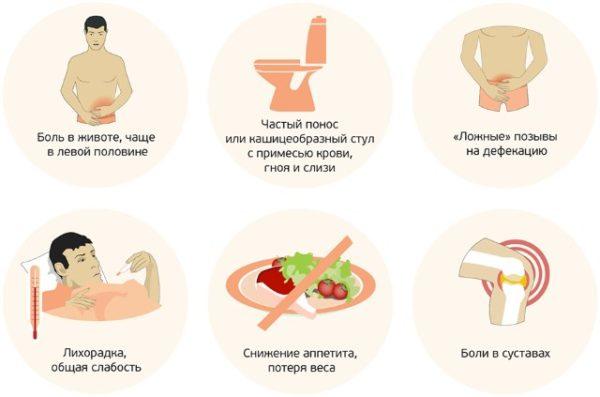
Признаки и симптомы колита
Боли в животе могут сопровождаться чувством тяжести, сдавливания, распирания, а также позывами к опорожнению кишечника. Стул при колите жидкий, может содержать примеси крови или слизистые прожилки. Если воспаление вызвано активностью патогенных бактерий, фекалии будут иметь зловонный запах, в них также может появиться пена или непереваренные пищевые комочки.
Основные причины воспаления
Существует множество факторов, провоцирующих развитие патологических процессов в этой зоне. Для упрощения классификации причины разделили на группы, имеющие соответствующие особенности:
- Инфекционные факторы. Это кишечные инфекции, сифилис, туберкулез, гонорейный проктит или паразитарные заболевания.
- Травмирование кишки. Сюда относят проведение операции по удалению геморроя и анальных трещин или других проблем прямой кишки, попадание инородных тел в фекалии, травмы из-за несчастных случаев или родов, а также полученные при анальном сексе.
- Погрешности питания, употребление острых блюд, приправ или алкогольных напитков приводят к образованию большого количества слизи, из-за чего раздражается стенка кишки.
- Болезни органов, входящих в пищеварительную систему. При этом продукты поступают не до конца переваренные, что приводит к увеличению количества слизи и появлению воспаления. Сюда относятся и нарушения стула.
- Патологии сосудистого русла. Наблюдается при нарушении оттока, образовании геморроидальных узлов или венозного застоя, варикозной болезни, тромбофлебите, сердечной недостаточности. Слизистые при этом недополучают кислорода, замедляется их регенерация, ухудшается защитная функция.
- Развитие злокачественных образований приводит к выделению антител, появляются токсины, которые негативно влияют на слизистую кишки. А метастазы вызывают перитонит.
- Лучевой тип, когда доза радиации значительно превышена и поражает стенки, вызывает воспалительный процесс. Характерен в постлучевой период для лиц, прошедших лечение злокачественных образований.
- Недуги аутоиммунного характера. Сюда относят болезнь Крона, хронический неспецифический колит.
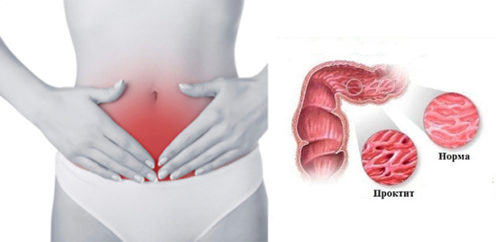
Помимо этого, проблемы могут быть вызваны переохлаждением, снижением иммунитета, нарушением стула, воспалительными болезнями мочевой системы и половых органов.