Особенности лапароскопического удаления аппендицита: преимущества, последствия, восстановление
Содержание:
- Основные причины воспаления
- Как его опознать?
- Как определить симптомы аппендицита?
- Пребывание в больнице
- Преимущества лапароскопии
- Клинические проявления
- Послеоперационный период и реабилитация
- Экстремальная медицина: самостоятельное удаление аппендикса
- Какие мероприятия рекомендованы после аппендицита?
- Послеоперационные осложнения
- Восстановительный период пациента
Основные причины воспаления

Давайте на этом остановимся более подробно. Аппендицит с перитонитом может проявляться по целому ряду причин.
Как уже упоминалось ранее, все они до конца не известны, но наиболее распространенными являются следующие:
- разрыв аппендикса;
- паразиты;
- прободная язва желудка или кишечника;
- воспаление внутренних органов, расположенных в тазовой области;
- последствия перенесенных операций;
- травмы и ранения;
- гинекологические заболевания, протекающие в острой форме;
- воспаление поджелудочной железы;
- нарушение пассажа содержимого по кишечнику;
- проблематичные роды или искусственное прерывание беременности.
Стоит отметить, что, переболев перитонитом однажды, вероятность рецидивов и повторного проявления недуга значительно возрастает. Поэтому выздоровевший пациент должен следить за своим здоровьем, придерживаться особого режима питания, а также регулярно проходить медицинский осмотр.
Как его опознать?
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы
Но, учтите, проводить самодиагностику надо очень осторожно
Как определить симптомы аппендицита?
О том, что небольшой отросток – аппендикс, находящийся в брюшной полости, может воспаляться, знали еще Древние египтяне, но они не считали, что такой небольшой орган способен стать причиной гибели человека. Проводить удаление воспаленного аппендицита начали в конце 19 – начале 20 века, до этого времени патология становилась причиной гибели пациента. Долгое время врачи считали, что аппендикс – рудиментарный, бесполезный орган, но после исследований были выявлены его функции:
- секреторная;
- эндокринная;
- пищеварительная;
- лимфоцитарная;
- влияние на моторику кишечника;
- поддержание здорового микробного фона, предупреждение гниения в кишечнике.
Экстренное удаление аппендицита необходимо при воспалении аппендикса. Основная группа риска по возникновению этой патологии – 15-35 лет, а чаще аппендицит воспаляется в 15-19 лет, после 50 лет и до 1 года удаление аппендицита требуется очень редко. Среди всех неотложных операций аппендэктомия стоит на первом месте – 60-80% случаев. В зависимости от своевременности обращения в больницу, летальность патологии составляет 0,15-0,75%. В зависимости от степени воспаления, у больного может быть одна из форм острого аппендицита:
- Катаральная – длится до 6 часов от начала процесса, аппендикс незначительно отекает и увеличивается в размерах, появляются небольшие гнойники.
- Флегмонозная – до 24 часов, аппендикс значительно увеличен, появляется скопление гноя, в 90% случаев удаление аппендицита проводится на этой стадии.
- Гангренозная – до 72 часов, аппендикс начинает отмирать, воспалительный процесс распространяется в брюшину.
- Перфоративная – аппендикс разрывается, и гнойно-бактериальное содержимое выливается в брюшную полость, возникает перитонит.
Симптомы воспаления аппендицита очень многообразны, иногда самый опытный врач не может интерпретировать их верно. Боли при аппендиците могут быть похожи на гинекологические, урологические или на обострение холецистита. В медицине даже описаны случаи, когда аппендикс располагался в грудной клетке, и болевой синдром был там. Воспаление аппендикса – симптомы типичные:
- болевые ощущения в эпигастральной области, иногда локализация боли четкая, иногда болит весь живот, постепенно боль спускается ниже – в подвздошную зону справа, чем дольше терпит пациент, тем сильнее становятся неприятные ощущения, в некоторых случаях из-за гибели нервных рецепторов боль может утихнуть и это очень плохой признак;
- боль при аппендиците усиливается при кашле, движении, изменении позы;
- потеря аппетита, рвота и тошнота;
- повышение температуры до 38 градусов;
- сердцебиение;
- частое мочеиспускание, жидкий стул.

Пребывание в больнице
Если аппендэктомию проводили лапароскопически, пациента выписывают на 3-4 сутки. Если проведена открытая операция – спустя неделю и более. Для профилактики осложнений необходимо медицинское наблюдение.
Боль в послеоперационный период купируют обезболивающими препаратами. Если распространилось воспаление– инъекционно вводят антибиотики. После вмешательства необходимо следить за температурой тела больного. 37.5 °С – это норма, ее превышение говорит о развитии осложнений.
Перевязки в больнице делает медсестра. Рану обрабатывают 70% спиртом или раствором йода, через день. Если установлен дренаж, обработку проводят ежедневно. На 3 сутки дренаж извлекают, место выведения трубки заклеивают пластырем.
Гигиенические процедуры разрешены через 48 часов после операции, однако мочить шов нежелательно.
Важный этап реабилитации – диета. Пациент может употреблять:
- легкие овощные супы;
- нежирное мясо;
- картофельное пюре;
- тушенные овощи;
- кисломолочные продукты.
Задача диеты – восстановить перистальтику кишечника. После первого стула рацион расширяют. Запрещенными остаются продукты, провоцирующие газообразование и подавляющие перистальтику (шоколад, сладости, сдоба, черный хлеб, бобовые, жирные сорта мяса и рыбы).
Преимущества лапароскопии
Начальный этап воспаления червеобразного отростка прямой кишки характеризуется тем, что возникают деструктивные изменения кровообращения. Через несколько часов в слизистом слое аппендикса появляются гнойные очаги. Нарушения происходят на микроскопическом уровне, в результате чего развивается острый катаральный аппендицит.
Лапароскопическая операция представляет собой малоинвазивное вмешательство. В процессе удаления пораженного органа пациент теряет меньше крови, чем при полостном разрезе, когда рассечению подвергается до 10 см передней стенки живота. Многих людей волнует вопрос, можно ли удалить воспалившийся аппендикс качественно, при этом травмируя кожу минимальным образом.
Лапароскопия при аппендиците является именно таким вмешательством, после которого останется практически незаметный шрам. Хороший косметический эффект достигается за счет того, что каждый разрез составляет не более 2-х сантиметров в диаметре и быстро затягивается, оставляя лишь маленький белесый след.
Еще одним аргументом за лапароскопический способ избавления от аппендицита считается малая вероятность развития спаечного процесса. Благодаря тому, что хирург, проводящий лапароскопию, делает минимальные надрезы, на месте удаленного отростка практически никогда не образуются спайки. Этому способствует и разрешенная после операции легкая физическая активность.
Безусловным преимуществом манипуляций такого вида является очень быстрое восстановление организма. После лапароскопии больной проводит в стационаре меньше времени, чем после классической полостной операции. В связи с малой потерей крови к человеку быстро возвращается работоспособность, кроме того, в кратчайшие сроки нормализуется кишечная перистальтика и пациент может переходить на диетическое питание.
 Каждый десятый житель планеты перенес аппендэктомию
Каждый десятый житель планеты перенес аппендэктомию
В сравнении с другими оперативными вмешательствами резекция аппендикса лапароскопическим доступом продолжается недолго — всего около 40 минут (при отсутствии осложнений), а значит, и действие наркоза на организм будет не слишком долгим.
В ряде случаев лапароскопия может быть проведена как диагностическая операция, когда наличие патологии невозможно подтвердить аппаратными или лабораторными методами. В качестве метода диагностики лапароскопия часто используется для определения локализации воспаления в брюшной полости у детей и женщин, когда симптомы патологии аппендикса напоминают признаки болезней соседних органов.
Клинические проявления
Этому вопросу стоит уделить особое значение. Аппендицит с перитонитом у всех людей, независимо от пола и возрастной категории, проявляется всегда одними и теми же симптомами. При этом их выраженность носит яркий характер, поэтому не заметить их просто невозможно.
В большинстве случаев человек испытывает:
- нестерпимые болевые ощущения в брюшной области;
- одышка;
- избыточное скопление газов в кишечнике;
- учащенный пульс;
- рвотные позывы;
- проблематичное выведение продуктов жизнедеятельности из организма;
- вздутие живота;
- отсутствие аппетита;
- озноб или лихорадка;
- высокая температура;
- сильная утомляемость;
- ощущение разбитости.
Помимо этого, в брюшине может наблюдаться скопление большого количества жидкости, которое возникает из-за скудных мочеиспусканий. Также у многих больных наблюдается рвота. Поначалу она не слишком выражена, а выделения незначительны, однако, по мере развития воспалительного процесса и осложнений, позывы усиливаются, а в выделениях появляются примеси крови. Рвота при этом очень обильна и никак не облегчает самочувствие при аппендиците. Осложнения перитонитом диагностируются приблизительно у 10 процентов больных, поэтому недуг можно считать очень распространенным.
Послеоперационный период и реабилитация
На полное восстановление после аппендицита уходит несколько недель. Чтобы ускорить процессы заживления, можно следовать таким рекомендациям:
- Избегать больших физических нагрузок. Если операция была лапароскопической, то после нее следует соблюдать покой в течение 3-5 дней. После открытой аппендэктомии физические нагрузки ограничиваются на срок от 10 до 14 дней.
- Поддерживайте живот при кашле. Подкладывайте подушку под живот, чтобы сохранять внутрибрюшное давление при кашле, смехе и резких движениях, чтобы уменьшить боль.
- Обратитесь к врачу, если обезболивающие не помогают. Боль – это дополнительный стресс для организма, который замедляет заживление послеоперационной раны.
- Постепенное повышение нагрузок. Приступите к умеренным физическим нагрузкам, когда почувствуете себя лучше. Начните с коротких прогулок.
- Спите, когда устанете. При восстановлении после операции пациенты обычно чувствуют себя более сонливыми, чем в норме.
Экстремальная медицина: самостоятельное удаление аппендикса
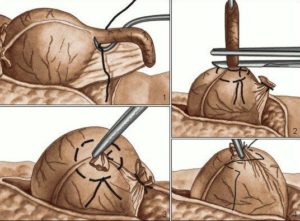
На фото сверху — Леонид Рогозов удаляет сам себе аппендицит. 1961 год.
Удаление воспалённого аппендикса — одна из наиболее распространённых полостных операций, однако проводится она под общим наркозом обученной хирургической бригадой.
Да, в последнее время появились всякие хитрые техники, например, эндоскопия, при которых разрез получается минимальным, но которые крайне требовательны к навыкам и умениям медперсонала.
Так что нет, самостоятельно удалить себе аппендикс нельзя.
Но если такая операция — единственный шанс на выживание, то приходится творить невозможное. Официальная медицина зарегистрировала один (!) случай, когда профессиональный хирург самостоятельно провёл себе операцию по удалению аппендицита. Как он это сделал? Сейчас узнаете.
1961 год. Арктическая станция Новолазаревская. Во время плановой зимовки случилось ЧП — симптомы аппендицита проявились у единственного врача на базе — Леонида Рогозова. Связь только через радио, ближайший корабль придёт по графику чёрт-знает когда, погода — абсолютно нелётная, и улучшение не предвидится в ближайшее время. А аппендицит продолжает прогрессировать…
Аппендицит — воспаление червеобразного отростка слепой кишки. Характеризуется, как правило, общим повышением температуры, резкими болями в нижней части живота и другими общевоспалительными симптомами. Если не лечить — два варианта.
Первый (маловероятный) — воспаление проходит само, отросток зарастает соединительной тканью, припаивается к окружающим органам и больше уже никого не беспокоит.
Рогозов всё это, разумеется, знал, благо на тот момент имел уже определённый опыт. Да и не пустили бы на полярную станцию человека, который плохо знает свою работу.
Надежды на благоприятный вариант закончились быстро, даже несмотря на все принятые меры консервативного лечения. Ситуация стремительно ухудшалась.
Поэтому хирург решил бороться за свою жизнь во что бы то ни стало и стал подготавливать операцию по удалению аппендикса.
Что ему, собственно, предстояло самостоятельно сделать:
- Обработать операционное поле
- Ввести местный наркоз
- Разрезать кожу, мышечный слой, пристеночный слой брюшины, пережимая кровеносные сосуды
- Найти отросток, перекрыть в нём кровоток, обрезать придерживающую брыжейку и удалить аппендикс
- Наложить шов на кишке
- Зашить брюшину, мышечный слой и кожу
В техническом плане, всё довольно просто. В наше время такие операции доверяют проводить студентам на интернатуре (сам видел и присутствовал). А для профессионального и опытного хирурга это вообще раз плюнуть. Но не в том случае, если всё это приходится проделывать на самом себе.
Какие могли быть трудности?
Операционное поле плохо видно. Рогозов приспособил систему зеркал, которую удерживал один из его товарищей-ассистентов.
Сложно подобрать адекватную дозу анальгетика. Хирург комментировал свои действия, чтобы товарищи могли понять, если сознание начнёт путаться.
Воспалённый отросток мог тупо порваться в результате неаккуратных действий. А это чревато перитонитом, который уже самостоятельно хрен вылечишь
Всё проделывалось крайне медленно и осторожно, но успели чуть ли не в последний момент.
Кровопотеря, которую никак не компенсировать. По итогам, Рогозов чрезвычайно ослабел, но в сознании оставался.
Время
Чем дольше идёт операция — тем сильнее устаёт врач. Приходилось останавливать на полминуты каждые 5 минут работы — иначе руки бы совсем отказали и удалить аппендикс не получилось бы.
Если кратко, картина следующая. Суровый двадцатисемилетний мужик лежит на спине и голыми руками копается в собственных кишках, спокойно комментируя происходящее. У ассистентов медицинского образования нет — они вообще человека изнутри первый раз видят, даже внутривенные уколы делать не умеют и с трудом удерживаются от падения в обморок. И так почти 2 часа.
Всё получилось, температура упала через 2 дня, швы сняли через неделю, Рогозов вернулся из экспедиции, продолжал оперировать, возглавил хирургическое отделение при Санкт-Петербургском НИИ физиопульмонологии и умер только в 2000 году. В мировой медицине аналогов его подвига нет.
Почему мы вообще об этом рассказываем? А чтобы показать вам, господа диванные выживальщики, с кого нужно брать пример.
Не со всяких Медведов Грилсов, которые весело «выживают» в полном обмундировании и с командой подготовленных личностей. И не с теоретиков выживания, чьи методы хорошо работают только в их собственных фантазиях.
А с обычных русских людей, которые, когда приходит БП — не паникуют, а делают всё что нужно для выживания.
Какие мероприятия рекомендованы после аппендицита?
После аппендицита в течение 1-2 месяцев пациент должен придерживаться относительно простых и выполнимых ограничений. В выполнении они достаточно просты тем более, если учесть, что их игнорирование чревато достаточно неприятными и нежелательными последствиями.
Диета после аппендицита
После аппендицита самостоятельное потребление пищи разрешается с третьих суток от операции, но еда в этот период должна быть перетертой, кашеобразной. Разрешаются молоко и молочные кисели, жидкие каши (лучше на воде), куриный и овощной бульон, овощные пюре. Диетическое питание начинается с шестого дня. Некоторые особенности питания прописываются пациенту в первые 2-3 месяца после операции. Рацион питания влияет на состав микрофлоры кишечника и на активность его функций. Необходимо следовать таким принципам:
- дробное и частое питание, противопоказано одномоментное употребление крупных порций еды;
- пища не должна быть горячей или холодной, а лишь немного подогретой;
- полноценное питание, обеспечивающее организм всем спектром питательных веществ, витаминов и минералов, поскольку в восстановительном периоде требуется стимуляция и укрепление иммунитета;
- исключение продуктов, способствующих брожению и газообразованию в пищеварительном тракте; рацион питания не должен содержать бобовых, тяжелых животных жиров, любых сортов капусты, копченостей, маринадов и солений, не рекомендуется употребление алкогольных и газированных напитков.
При том что питание должно быть полноценным, с достаточным содержанием белков и исключением лишь тяжелых жиров, после аппендицита пациенту настоятельно рекомендуется следить за своим весом. Поскольку физическая активность в послеоперационный период существенно минимизируется, легко набрать лишний вес, что крайне нежелательно.
Для восстановления нормальной микрофлоры организму полезны молочные и кисломолочные продукты, обильный питьевой режим. Мясо и рыба в первые недели после аппендицита употребляться не должны, однако допустимы бульоны и перетерты мясные/рыбные фарши пюре. Если употребление клетчатки служит отличной профилактикой аппендицита, то в первую неделю после операции она наоборот нежелательна. Лучше отказаться от хлеба и хлебобулочных изделий, отличной их альтернативой могут быть хлебцы, где есть минимум клетчатки и углеводов. Благоприятно организмом воспринимаются овощи (морковь, свекла), бананы, от цитрусовых фруктов лучше отказаться. В тоже время для иммунизации организму необходим витамин С, который можно черпать из других продуктов питания или потреблять в таблетированном виде, равно как и другие витамины и витаминно-минеральные комплексы.
Окончание диеты после аппендицита не должно быть резким. Рекомендуется постепенно расширять рацион. Ни в коем случае не стоит резко срываться на ранее исключенные из рациона продукты. В целом послеоперационная диета не строга, а потому полезно будет следовать уже привычным за несколько месяцев правилам и в последующем. Это пойдет лишь на пользу организму.
Физическая активность после аппендицита
Минимальная физическая подвижность разрешается пациенту на следующий день после операции, но вставать с кровати рекомендуется лишь на третьи сутки.
В последующие 6 недель происходит сращение мышц, на фоне чего остается риск образования спаек и даже грыж. Категорически запрещается поднимание тяжестей и активные физические нагрузки. В то же время отмечается, что ежедневная ходьба небыстрым шагом по 2-3 километра в послеобеденное время способствует предотвращению спаек. Прописывается лечебная гимнастика. Примечательно, что наилучшее восстановление мышечной ткани происходит у тех лиц, кто до развития аппендицита вел активный образ жизни и поддерживал свое тело в тонусе.
Равно как и с диетой, наращивание физической активности после аппендицита не должны быть резким. Спустя несколько месяцев можно возвращаться к умеренным нагрузкам, постепенно дополняя лечебную гимнастику общими упражнениями.
Последствия удаления аппендикса для организма
Как уже отмечалось, аппендикс считается атавизмом. Для современного человека это рудиментарный орган, отсутствие которого существенным образом не отражается на функционировании организма и пищеварительной системы в частности. В то же время аппендиксом вырабатываются некоторые секреты и гормоны, здесь расположены лимфоидные образования.
Послеоперационные осложнения
Послеоперационными осложнениями называют вновь возникшие патологические процессы, которые не характерны для нормального состояния в послеоперационном периоде. Они становятся причиной нарушения жизнедеятельности и приводят к летальному исходу.
Эти проблемы возникают при несоблюдении рекомендаций врача, продолжительной гиподинамии, повышенной физической нагрузке на брюшину и неправильном питании
Важно помнить, что возраст и сопутствующие заболевания тоже играют влиятельную роль
Осложнения операции при аппендиците редко зависят от технических ошибок. Чаще причиной становится позднее лечение.
Большинство из них предупреждает только вовремя оказанная помощь, рационально и правильно выполненные рекомендации лечащего врача.
В больницу нужно ехать при возникновении малейших признаков осложнений
Важно стараться в этот момент меньше двигаться, попросить кого-то из родных помочь с поездкой или просто вызывать скорую помощь

Классификация
После аппендэктомии возможны следующие послеоперационные осложнения:
- Затянувшаяся повышенная температура тела (38 и выше);
- Кровотечения и кровоизлияния из раны;
- Пролежни;
- Формирование инфильтратов, свищевых ходов или абсцессов в брюшной полости;
- Нагноение послеоперационной раны;
- Расхождение швов культи аппендикса;
- Эвентрация раны – выход органов брюшной полости через дефект её стенки;
- Местный или разлитой перитонит;
- Тромбозы и эмболии;
- Лёгочные осложнения;
- Кишечная непроходимость;
- Сердечно-сосудистые осложнения;
- Острая почечная недостаточность;
- Формирование спаек.
Профилактика
От большинства осложнений можно избавиться и быстрее восстановиться, если рационально и правильно соблюдать назначенные рекомендации лечащего врача.
Для предотвращения повторного ухудшения состояния проводят ряд профилактических мероприятий:
- Противостояние боли, являющейся мощным фактором стресса, удлиняющим послеоперационный период;
- Адекватное положение в постели;
- Правильный уход за послеоперационным швом;
- Ранняя активизация больных;
- Борьба с кислородным голоданием и уменьшенным объёмом циркулирующей крови;
- Применение антибиотиков;

- Дыхательная гимнастика, которая улучшит функцию органов внешнего дыхания и обеспечит организм кислородом;
- Санация трахеи и бронхиального дерева;
- Адекватное обезболивание;
- Массаж, физиотерапия;
- Использование противопролежневого матраса.
Врачи рекомендуют после операций носить абдоминальный бандаж, потому что он будет удерживать органы брюшной полости в правильном положении, защитит рану от инфекции, снизит риск возникновения грыж и болевых ощущений. Помимо этого он способствует сохранению подвижности и не ограничивает движения чрезмерно.
Огромную роль играет качество шовного материала, который использует врач.
Диагностика
Диагностирование основывается на обнаружении патологически изменённых показателей постоянства внутренней среды в сравнении с нормальными. Для осложнений характерны следующие общие симптомы:
- Плохое самочувствие;
- Беспокойство;
- Бледная окраска кожи и слизистых;
- Депрессивное состояние.
Озноб, высокая температура, уменьшение диуреза свидетельствуют о гнойном и воспалительном характере болезни. А вот тошнота с неукротимой рвотой, метеоризм, задержка стула и отхождение газов, снижение артериального давления укажут на проблемы в пищеварительной системе. Появление этих симптомов станет толчком для начала повторного обследования оперируемого.
При медицинском обследовании пациента с подозрением на послеоперационное осложнение изучают его жалобы, проводят общий осмотр тела, оценивают функционирование организма. Тщательный и внимательный осмотр послеоперационной раны является обязательным и необходимым этапом диагностики. Гиперемия, отёчность, припухлость, повышенная влажность и температура, гнойные или кровяные выделения являются признаками развивающегося осложнения. В последующем в диагностике могут быть применены лабораторные, рентгенологические, ультразвуковые и другие методы обследования.
Восстановительный период пациента
Восстановление после хирургического вмешательства длится до того момента, как снимут швы. Сколько будет длиться реабилитация, зависит от многих факторов: какой вид операции был проведен, есть ли осложнения, появились ли спайки и прочие причины.
На среднем и позднем периоде реабилитации необходимо следить за дефекацией и мочеиспусканием пациента. Эти функции должны нормализоваться.
Кроме этого, контролируется температура тела, состояние шва, аппетит больного.
Видео:
https://youtube.com/watch?v=kg1mINGa008
Дренаж устанавливается больному, чтобы не допустить гнойного воспалительного процесса. Доктор устанавливает трубку в правой стороне живота, ее концы выводятся наружу.
Дренаж дает возможность промывать раны антисептическим средством.
Не рекомендуется отказываться устанавливать дренаж, так как его ставят только в тех случаях, когда возникает угроза появления осложнения.
Находясь в больнице, пациент обычно переносит его нормально. Если аппендицит был удален на поздних стадиях, то дренаж необходимо будет носить дольше.
У пациента могут возникнуть боли после удаления аппендицита, тогда доктор назначит лекарственные средства, помогающие убрать болевые ощущения. Если боль сохраняется после выписки, то, возможно, появились осложнения.
Ходить больному сразу после операции нельзя, должно пройти несколько дней. Только так восстановление организма пройдет быстрее.
Часто больные интересуются, сколько времени должно пройти до того момента, когда доктор снимет швы.
Чаще всего они удаляются на 7 – 9 день, но только в том случае, если у больного не проявляются симптомы осложнения, температура тела нормализуется. Дренаж удаляется через несколько дней.
После того как больничный пациента завершится, физические нагрузки должны осуществляться аккуратно.
В противном случае могут возникнуть неприятные последствия, такие как осложнения, появление спаек, могут разойтись швы в правом боку.















