Виды дисфункции сфинктера одди и способы устранения патологии
Содержание:
- Причины спазма сфинктера Одди
- Методы диагностики
- Что такое сфинктер Одди и его роль в организме?
- Диагностические мероприятия
- Возникновение болезни Дисфункция сфинктера Одди (постхолецистэктомический синдром)
- Лечение спазма сфинктера Одди
- Патогенез и симптоматика заболевания
- Какие прогнозы
- Диагностика дисфункции сфинктера
- Диета и профилактика заболевания
- Спазм кишечника лечение и профилактика
- Нарушение работы сфинктера Одди
- Лечение болезни Дисфункция сфинктера Одди (постхолецистэктомический синдром)
- Как работает сфинктер Одди
- 3 Диагностические мероприятия
Причины спазма сфинктера Одди
Существует два вида патологии: нарушение панкреатического и желчного генеза. При желчном типе наблюдается сужение желчных каналов, сопровождающееся лихорадкой, ознобом и острой болью в правом подреберье.
Различают 3 группы билиарной патологии. Для каждой из них характерны свои клинические и лабораторные проявления:
- При 1-ой группе развивается болевой синдром, расширяются желчные протоки более 12 мм и задерживается выход контрастного вещества при печеночных обследованиях.
- Для 2-ого типа характерно появление недомогания и билиарных болей, а также отклонений в печеночных анализах.
- При развитии 3-его типа патологии у пациента наблюдаются просто желчные колики.
Данная форма патологии также подразделяется на 3 вида:
- При 1-ом типе наблюдается расширение панкреатических канальцев на 5-6 мм, ощущение болезненности, рост поджелудочной железы, увеличение показателей липазы и амилазы в 1,5 раза.
- Для развития 2-ой группы характерен болевой синдром железы.
- При 3-ей группы у пациента развивается только болевые ощущения панкреатического характера.
Если говорить о приобретенных нарушениях функционала клапана между двенадцатиперстной кишкой и желчными протоками, то их провокаторами являются:
- панкреатит и другие заболевания желчного пузыря, камни в его протоках;
- воспалительные процессы в ЖКТ и некоторые инфекционные заболевания;
- длительный прием лекарственных средств из группы антибиотиков;
- дуоденит желудка или 12-перстной кишки;
- послеоперационные осложнения при удалении желчного пузыря;
- сбои в работе эндокринной или нервной систем.
Некоторым пациентам эндокринологи, гастроэнтерологи, терапевты рекомендуют регулярно проходить комплексную диагностику функционала Сфинктера Одди.
В группу риска входят больные с хроническими проблемами пищеварения, женщины, принимающие гормональные препараты, беременные и те, у кого наступила менопауза, пациенты с дефицитом веса, неустойчивой психикой, диабетики и все, кто перешагнул возрастной порог 50 .
Методы диагностики
Постановка диагноза производится с применением различных способов. Она включается в себя лабораторные, инвазивные и неинвазивные методы исследования. При обращении пациента с жалобами проводится общий осмотр, составляется анамнез, на основании результатов осмотра назначается комплекс обследований.
В качестве неинвазивных способов используется УЗИ и сцинтиграфия печени. При проведении УЗИ вводятся стимуляторы, чтобы создать провокационные пробы. С помощью исследования удается определить размер протока. Все замеры производятся в течение одного часа с промежутками в 15 минут.
Сцинтиграфия используется введением внутривенно изотопов, которые помогают увидеть орган в двухмерном измерении. Такой способ дает возможность оценить поглотительную и выделительную способность печени, моторику желчного пузыря.
В качестве инвазивных методов диагностики используется:
- Манометрия – при выполнении процедуры в проток вводят катетер, который снабжен датчиком давления. Благодаря этому специалисты видят как работает сфинктер Одди. При этом все результаты записываются. Затем они используются для назначения лечения.
- Способ объединения рентгена и эндоскопического исследования. В один из сосочков двенадцатиперстной кишки вводится контрастное вещество и на экране выводится изображение внутренней части органа.
Инвазивные методы применяются, если у пациента наблюдается осложнение. Они необходимы в ситуациях, когда на основании УЗИ протоков невозможно поставить диагноз. Подобные процедуры проводятся только в больнице с применением местной анестезии. Такая диагностика назначается при:
- бескаменном холецистите;
- дисфункции желчного пузыря;
- стенозе желчного протока.
Обязательно пациенту назначаются лабораторные анализы, изучаются биохимические показатели крови, общий и прямой билирубин, диастазы крови и мочи.
Важно обратить внимание, что общий анализ крови и мочи останется без изменений. По их результатам невозможно определить воспаление!
Что такое сфинктер Одди и его роль в организме?
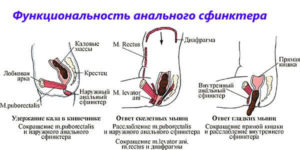
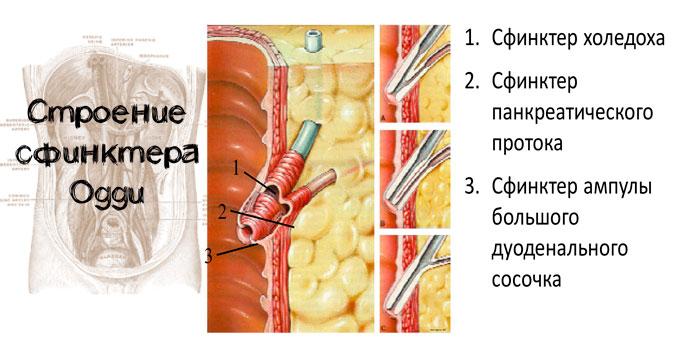
Сфинктер Одди – это каркас из соединительно-мышечной ткани. Он окружает конечные участки вирсунгова и желчного протоков и их общую ампулу и контролирует выход их содержимого в одном направлении. Притом СО закрывает доступ к обратному поступлению (рефлюксу) кишечного сока в панкреатический и желчный проток. Волокна его мышц расположены в различных направлениях, что дает возможность выдержать повышенное давление при поступлении в него под давлением пищеварительных соков.
Анатомия сфинктера
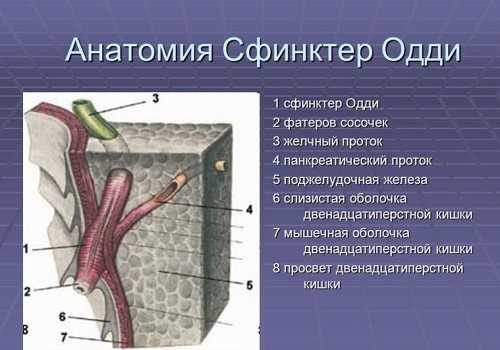
Сфинктер Одди – это мышечное кольцо, которое располагается в месте общего выхода в просвет двенадцатиперстной кишки (ДПК) вирсунгова и пузырного протока. Сфинктер Одди расположен в нисходящем отделе тонкой кишки, на ее внутренней стороне, в фатеровом сосочке, который выглядит в виде небольшого возвышения. Через него в полость ДПК попадает билиарное содержимое, вырабатывающееся в печени, и поджелудочный сок с ферментами. В строении СО выделяют 3 участка:
- канал желчного пузыря,
- панкреатический канал либо общую ампулу, образованную слиянием обоих протоков,
- зона, окружающая эту ампулу.
Деятельность сфинктера обеспечивается сложной мышцей сосочка ДПК. Она состоит:
- из мышцы основания сосочка,
- дилятатора (расширителя),
- сжимателя непосредственно сосочка.
В регуляции СО также участвуют собственный сфинктер общего желчного протока и собственный сфинктер панкреатического протока.
Функции, выполняемые сфинктером
Выполняет 3 важные функции:
- способствует выбросу в просвет ДПК пищеварительных соков,
- препятствует обратному забросу в протоки содержимого тонкой кишки,
- способствует полному наполнению желчью пузыря и одновременному повышению давления в протоках.
Диагностические мероприятия
Чтобы определить наличие дисфункции сфинктера, врачи назначают лабораторное исследование крови, которое проводят во время развития болевого синдрома или в течение 6 часов после него. Это позволяет выявить повышенный уровень амилазы и липазы, аспартатаминотрансферазы, щелочной фосфатазы и гамма-глютамилтранспептидазы.
Клинические симптомы могут свидетельствовать о развитии прочих заболеваний пищеварительного тракта, вызванных непроходимостью желчных протоков. Поэтому широко применяют такие инструментальные методы диагностики для подтверждения диагноза:
- УЗИ. Сканирование проводится на фоне приема провокационных агентов, что позволяет оценить размены протоков. При увеличении нормальных показателей на 2 мм можно заподозрить неполную закупорку желчевыводящих протоков;
- Холесцинтиграфия. Метод позволяет определить нарушение моторики сфинктера по скорости движение введенного изотопа от печени до верхнего отдела кишечника;
- Эндоскопическая ретроградная холангиопанкреатографая (ЭРХПГ). Методика предполагает введение дуоденоскопов с боковой оптикой, чтобы оценить диаметр протоков, определить скорость их опорожнения;
- Манометрия. Методика основана на введении трехпросветного катетера посредством дуоденоскопа в протоки, чтобы измерить давление сфинктера.
Возникновение болезни Дисфункция сфинктера Одди (постхолецистэктомический синдром)
Существует несколько причин ДСО. изменение состава желчи, нарушение ее пассажа, дискинезия сфинктера печеночноподжелудочной ампулы; избыточный бактериальный рост в кишечнике, качество оперативного вмешательства и др. Нарушения функции сфинктера могут быть связаны с наличием дискинезий (преимущественно спазм) или сочетаться со структурными нарушениями, в частности со стенозом.
Известно, что удаление пузыря по поводу ЖКБ не избавляет больного от обменных нарушений, в том числе от печеночноклеточной дисхолии. Установлено, что в слизистой оболочке пузыря и пузырного протока вырабатывается холецистокинин, тормозящий сокращение желчного пузыря и способствующий повышению тонуса сфинктера Одди. В норме при наполнении желчного пузыря происходит рефлекторное расслабление сфинктера Одди. Многочисленными исследованиями доказано уменьшение реакции СО на холецистокинин после холецистэктомии. Холецистэктомия может предрасполагать к гипертонусу сфинктера Одди, расширению вне и внутрипеченочных желчных протоков. В ряде случаев после операции возможно снижение тонуса сфинктера Одди и поступление в кишечник, вне зависимости от фазы пищеварения, недостаточно концентрированной желчи. Данное обстоятельство может способствовать инфицированию желчи и развитию в желчных протоках воспалительного процесса. В норме желчный пузырь посредством гормоноподобного вещества активизирует панкреатическую липазу. При удалении пузыря нарушается его регулирующее влияние на деятельность поджелудочной железы, что проявляется относительной липазной недостаточностью и в конечном итоге — нарушением процесса пищеварения. Таким образом, после холецистэктомии наблюдается выключение физиологической роли желчного пузыря, что проявляется нарушением пассажа желчи и расстройством процессов пищеварения.
Лечение спазма сфинктера Одди
Инструментальное обследование сфинктера Одди осложняется из-за его расположения.
Именно поэтому проводится сразу несколько методик:
- УЗИ;
- КТ;
- эндосонография;
- холангиопанкреатография;
- манометрия.
Ультразвуковое исследование назначается для выявления размера протоков в двух фазах: до стимуляции и после нее. Для стимуляции выделения желчи пациенту рекомендуется перед процедурой съесть жирную еду.
Найдено натуральное средство, вызывающее отвращение к алкоголю!
Елена Малышева: “Наверняка вам известно, что до недавнего времени единственным действенным средством для борьбы с алкогольной зависимостью было…”
После этого в нормальном состоянии желчные протоки не должны измениться в размере или лишь слегка уменьшиться. Если же они увеличились, то можно судить об их частичной закупорке. Данный метод относится к процедурам с низкой чувствительностью.
Манометрия сфинктера Одди
О дисфункции сфинктера свидетельствуют следующие признаки:
- при введении холецистокинина или аналогичных препаратов появляется парадоксальная реакция;
- наблюдается рост ретроградных сокращений;
- повышается амплитуда сокращений.
https://youtube.com/watch?v=hApsJ_eZFYA
Благодаря эндоскопической манометрии можно выявить не только дисфункцию сфинктера, но и мочекаменное заболевание, онкологию и заболевания печени.
Выявить нарушения в работе органа можно только при помощи комплекса диагностических мер:
- Анализ биоматериалов – крови (расширенный общий и биохимический), кала, мочи;
- Ультразвуковое исследование сфинктера Одди с применением провокационных агентов;
- Холесцинтиграфия с введенным в протоки изотопом;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) — помогает точно установить диаметр протоков и скорость, эффективность их работы;
- Манометрия с помощью трехпросветного катетера.
В ходе УЗИ с провокационными агентами определяются точные размеры протоков, выявляются закупорки и их точное местоположение. Холесцинтиграфия показывает на примере введенного в протоки изотопа, нарушена ли естественная моторика мышечной ткани органа Сфинктер Одди. В ходе монометрии вводится катетер с тремя просветами и измеряется уровень давления мышечной ткани.
Патогенез и симптоматика заболевания
Если пищеварительный процесс не нарушен, из печени в желчный пузырь поступают желчные кислоты, из которых формируется желчь. По протокам различного калибра она поступает в общий билиарный проток, который сливается с вирсунговым. При попадании пищи в ДПК клетки ее слизистой оболочки выделяют гормон холецистокинин, регулирующий моторику желчного пузыря. В результате он рефлекторно приходит в гипертонус, а СО расслабляется — желчь выбрасывается в тонкую кишку.
При повышенном тонусе СО желчь и панкреатический сок поступают в кишечник нерегулярно. Это может вызвать:
- нарушения расщепления жиров,
- дисциркуляцию жирных кислот,
- дисбиоз в кишечнике.

При гипотонусе СО поступление желчи в кишечник происходит непрерывно и постоянно малыми порциями, по мере ее выработки, из-за чего ее концентрация низкая и не доходит до необходимых уровней. Это приводит к ее инфицированию, развитию воспаления и появлению холагенной диареи. Содержимое желчного протока раздражает слизистые оболочки всех пищеварительных органов и отрицательно влияет на кишечную флору, вызывая развитие диспепсии.
При дисфункции СО возникают:
- боль или ощущение постоянного дискомфорта в правом подреберье или эпигастрии,
- диспепсические проявления,
- невротические расстройства.
Боль может быть спровоцирована стрессом, хотя во многих случаях развивается в покое, во время сна. Болевой симптом развивается через 2–3 часа после еды. Локализация его различна: в эпигастральной области или правом подреберье, может иррадиировать в плечо, руку, лопатку, как при приступе стенокардии, продолжительность – до нескольких часов. С течением времени частота появления боли и ее продолжительность постепенно увеличиваются. По характеру болевой симптом — постоянный, приступов судороги или колик не наблюдается.
Какие прогнозы
При эффективном лечении патологического состояния, специалисты отмечают только благоприятный исход. Поскольку длительная медикаментозная терапия способна значительно улучшить клиническую картину и нормализовать состояние пациента.
Однако стоит обратить внимание, что профилактических мероприятий в данном случае не существует. В целом, рекомендовано рациональное питание (должно преобладать дробное питание), нормализация массы тела и своевременная терапия различных недугов ЖКТ
Что такое желчь читайте в нашей статье.

Дробное питание полезными продуктами — залог хорошего самочувствия
Также очень важно полностью отказаться от курения, ведь это усугубляет состояние пациента при спазме сфинктера Одди

Курение лишь усугубляет недуг, поэтому от этой привычки нужно отказаться
Диагностика дисфункции сфинктера
Детальное изучение проблемы сфинктера требуется при его смешанном типе (билиарный и панкреатический), когда невозможно достоверно установить причины патологии и состояние органа. Для этого используют специальные трубки с датчиками (эндоскопы), которые вводят перорально в желудок, затем до двенадцатиперстной кишки – в общей сложности примерно на 1-1,2 метра. Метод относится к инвазивным, часто имеет последствия, поэтому допустим при наличии веских оснований.
К сожалению, лабораторные методы пока являются спорными, потому что показательны сразу во время или после наступления болевых ощущений. Перед проведением манипуляций нужно точно установить, что боли не связаны с иными причинами непроходимости протоков.
Инвазивные, углубленные методы диагностики применимы в случае, если боли носят эпизодических характер и свойственны заболеваниям желчного пузыря, но не выявлены по результатам неинвазивных диагностик. В этом же списке пациенты, перенесшие удаление желчного пузыря и с идеопатическим рецидивирующим панкреатитом.
Другой способ более щадящий, неинвазивный, основан на получении данных приборами – УЗИ и сцинтиграфия.
Инвазивные: Эндоскопическая ретроградная панкреатохолангиография
Сложное название ЭРПХГ можно перевести на обычный язык так – внутреннее исследование желчных, поджелудочных проток методом доступа в противоестественном направлении. В начале этой статьи упоминалось, что сфинктер Одди допускает ход жидкостей только в одном направлении. Соответственно, ход исследования будет в обратную сторону – внутрь сосочка.
При таком изучении прибор входит в протоки и наполняет их рентгеноактивным веществом, которое можно увидеть на установке. Это дает хорошее представление о спазмах и стенозах. Одновременно эндоскоп оснащен боковой оптикой, которая позволяет врачу внимательно изучить состояние сосочка на стенке кишки. Длительность процедуры ЭРПХГ составляет от 10 до 90 минут.
Инвазивные: Манометрия сфинктера Одди
Это замер давления внутри сфинктера. В двенадцатиперстную кишку, а из нее в сосуды направляется катетер. В основном он оснащен датчиком давления, но может быть и водно-перфузионного типа для вливания жидкости в протоки.
При подозрении дисфункции II билиарного типа манометрия считается необходимым диагностическим мероприятием перед лечением с оперативным вмешательством. По ее результатам возможно снизить болевые ощущения после операции сфинктеротомии.
| Шансы снижения боли | ||
| При наличии нарушений | Без нарушений | |
| Билиарный тип I | 90-95% | 90-95% |
| Билиарный тип II | 85% | 35% |
| Билиарный тип III | 55-65% | Менее 10% |
Сфинктеротомия связана с хирургическим вмешательством, и чем меньше симптомов дисфункции, тем более рекомендована манометрия. Вместе с тем, при I билиарном типе патология достаточно явная, а при III вероятность успешного оперативного лечения минимальна. Поэтому в манометрии нет необходимости, по мнению профессора А.В. Калинина из ГИУВ МО, но нужна при II типе.
| Необходимость манометрии перед сфинктеротомией | |
| Билиарный тип I | Нет видимых причин |
| Билиарный тип II | Крайне желательно |
| Билиарный тип III | Не рекомендуется |
Процедура проводится схожим образом, подобно ФГДС, в народе называемая «глотание лампочки». Если у человека уже были проблемы с ЖКТ, он знает и то, как проводится манометрия.
Внимание! После манометрии у 2-10% пациентов развивается панкреатит, при том, что успешность операции у самых опытных специалистов составляет 80-90% (по данным на 2003 год)
Неинвазивная диагностика сфинктера Одди
Первый вариант – УЗИ, которое проводится для изучения размеров желчного и поджелудочных проток. Осуществляется в два этапа: в спокойном состоянии сфинктера (базальное состояние) и после стимулирования его работы жирной пищей, при которой производится выплеск соков.
Второй вариант – гепатобилиарная сцинтиграфия, когда в организм вводятся радиоактивные изотопы. На основе объема поглощаемого изотопа и скорости его доставки из печени и желчи в кишку можно определить нарушения. Помимо этого, поскольку уже введен изотоп, можно узнать:
- состояние гепатоцитов;
- моторику желчного пузыря и его концентрацию;
- проходимость желчных путей;
- наличие заброса химуса из двенадцатиперстной кишки в желудок (рефлюкс).
Сцинтиграфия проводится в течение 1 часа, считается наиболее приемлемой процедурой, особенно в ситуации, когда манометрия недоступна. Доказано, что между двумя способами есть определенная зависимость.
Диета и профилактика заболевания
При дискинезии сфинктера Одди специфическая профилактика отсутствует. Рекомендации содержат:
- соблюдение диеты,
- снижение веса,
- лечение сопутствующих хронических заболеваний,
- исключение стрессовых ситуаций и эмоциональных нагрузок,
- отказ от курения и алкоголя.

Диетическое питание входит в схему комплексного лечения. Нарушение диеты приводит к тому, что любые лечебные мероприятия теряют свою эффективность. Основное требование диеты — низкое содержание жира, но достаточное количество растительных волокон, отрубей (последние можно добавлять в виде пищевых добавок).
Меню составляется с учетом:
- запрещенных продуктов (жирное, острое, жареное, копченое, газированные напитки),
- разрешенных частично,
- разрешенных.
Уточнить, какие продукты необходимо исключить или уменьшить в рационе, можно с помощью специальной таблицы.
Овощи и фрукты в сыром виде запрещены: они должны запекаться, готовиться на пару и применяться в измельченном виде (пюре).
В период обострения, когда есть развернутая клиническая картина, питание должно быть дробным (небольшими порциями) и частым (5—6 раз в день), еда употребляется в теплом виде, кашицеобразной консистенции. Чтобы предотвратить застой желчи, необходим легкий ужин поздно вечером.
Спазм кишечника лечение и профилактика
Как возникает кишечный спазм и как с ним бороться?
Спазм кишечника это приступообразные болевые ощущения, появляющиеся из-за различных изменений, которые происходят в кишечнике. Боли бывают двух видов: ноющие и острые (кишечные колики). Колики это непродолжительные схваткообразные приступы. Ноющие боли длятся продолжительное время, затем усиливаются.

Спазм кишечника может возникать по следующим причинам:
- неправильное питание (острая, жирная, кислая, несвежая, плохо приготовленная пища);
- запоры;
- нервные переживания;
- кишечные инфекции;
- ОРВИ;
- кишечная непроходимость;
- нарушение функций моторики кишечника;
- пищевая аллергия;
- наличие гельминтов (глистов);
- интоксикация.
Спазм кишечника обычно сопровождается следующими признаками:
- вздутием живота;
- ложными позывами;
- нарушением формирования кала;
- тошнотой;
- слизистыми выделениями;
- головокружением;
- расстройством стула;
- увеличением кровяного давления.
Лечение и профилактика кишечника спазмов. Методы облегчения боли
Снять болевые ощущения при кишечном спазме помогут следующие способы:
1. Медикаментозный метод. Назначают спазмолитические и обезболивающие средства (Но-шпа, Папаверин, Баралгин, Спазмалгон).
2. Физиотерапевтический метод. Применяют лечебную гимнастику, холодные обтирания, холодный душ, обливание живота и массаж. Рекомендуется заниматься спортом, таким как легкий бег, ходьба, плавание.
3. Психотерапевтический метод. Проводят разговорную терапию или гипнотерапию.
4. Диетический метод. В ежедневный рацион питания должны быть включены продукты, содержащие клетчатку (черный хлеб, гречневая каша, мед, овощные супы, горох, грибы, картофельное пюре, белый хлеб), нежирное мясо и рыба. Устранить спазм кишечника помогут свежие овощи и фрукты: сливы, чернослив, инжир, яблоки, огурцы, репа, свекла, капуста. Полезны кисломолочные продукты: кефир, кумыс, простокваша.
5. Народные средства. Существует множество различных рецептов народной медицины, которые помогают устранить некоторые проблемы кишечника. Рассмотрим несколько из них:
- приготовьте в равных количествах отвар из черники, крыжовника, черносмородинового листа и сливы;
- через каждые 2 часа выпивайте ложку растительного масла, запивая отваром ромашки ;
- замочите березовый гриб на 4 часа, затем размельчите его, полученную массу залейте теплой водой и оставьте на 2 дня, потом отфильтруйте и пейте 6 раз в день до приема пищи;
- залейте полынь (70 г) родниковой водой и оставьте на сутки, потом смесь сварите и отфильтруйте; полученный отвар засыпьте сахарным песком (350 г) – можно заменить медом, прокипятите; принимайте средство 4 раза в день по чайной ложке.
6. Хирургический метод. Если все вышеперечисленные методы не помогут, то возможно оперативное вмешательство.
Профилактика кишечных спазмов
Перечислим несколько мер, применяемых для предотвращения болевых ощущений в кишечнике. Итак, необходимо:
- правильно питаться;
- пить витамины;
- регулярно испражняться;
- не злоупотреблять алкогольными напитками и курением;
- пить много жидкости;
- применять лекарства только при острой необходимости;
- регулярно делать физические упражнения;
- можно для профилактики употреблять прополис (на пустой желудок каждый день).
Спазм кишечника может сопутствовать развитию таких заболеваний, как колит, панкреатит, энтерит, аппендицит, дизентерия, холецистит. Не стоит откладывать визит к врачу. Проконсультируйтесь с гастроэнтерологом и сдайте все необходимые анализы.
Нарушение работы сфинктера Одди
Различие типа дисфункции будет зависеть от основной симптоматики:
-
билиарная. Преобладают признаки стеноза желчных протоков;
-
панкреатическая. На первый план выходят симптомы панкреатита.
Характерная симптоматика – болезненные ощущения, возникающие в правом подреберье или эпигастрии, длительностью от получаса до нескольких часов. Порой боль может иррадиировать в область плеча и спины. Болезненность возникает после еды или как следствие приема наркотических анальгетиков.
Болезненность возникает в правом подреберье
Не исключено появление дисфункции после проведения холецистэктомии (в таком случае симптоматика будет схожей с дооперационным периодом). Пальпацией выявляется незначительная чувствительность в эпигастральной области или правом боку. Симптомы напоминают признаки острого панкреатита, который рецидивирует.
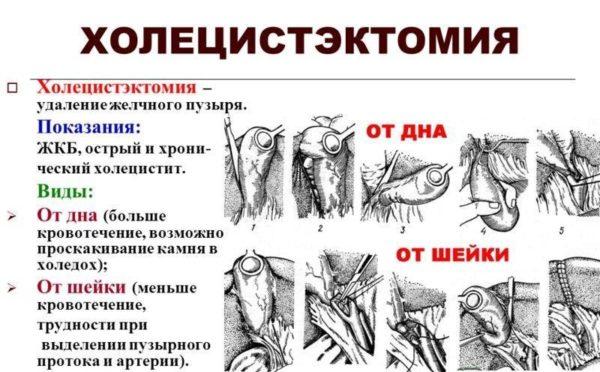
Холецистэктомия
Лечение болезни Дисфункция сфинктера Одди (постхолецистэктомический синдром)
Лечение ДСО. Терапия больных с дисфункцией сфинктера Одди направлена на нормализацию поступления желчи и панкреатического секрета из желчных и панкреатических протоков в двенадцатиперстную кишку путем коррекции химического состава желчи, проходимости сфинктера Одди, микроэкологии кишечника, моторики тонкой кишки и процессов пищеварения.
Лечение включает в себя:
- расширение режима;
- диетотерапию;
- фармакотерапию.
Существенное место в лечении занимает диетотерапия. Основным принципом диеты является питание с частыми приемами небольших порций пищи (4х разовое питание) с последним приемом непосредственно перед сном, что способствует регулярному опорожнению желчных путей, устранению застоя желчи. Необходимы ограничение (но не полное исключение) продуктов, содержащих холестерин (жиры животного происхождения), жирные кислоты (жиры, прошедшие термическую обработку свыше 100 °С, жареные продукты), медленное снижение массы тела, добавление в пищевой рацион пищевых волокон в виде продуктов растительного происхождения или пищевых добавок (отруби). Овощи и фрукты лучше использовать после термической обработки. Необходимо стремиться к обеспечению ежедневного эффективного стула.
Для снятия спазма сфинктера Одди используются препараты, обладающие спазмолитическим эффектом. Препаратом выбора является дюспаталин по 200 мг 2 раза в день утром и вечером в течение 24 нед. Его антиспастическое действие обусловлено снижением проницаемости клеток гладкой мускулатуры для катионов натрия и замедлением процесса деполяризации, уменьшением оттока катионов калия, что предотвращает развитие гипотонии. У больных с ДСО монотерапия данным препаратом нормализует работу сфинктера Одди, приводит к снижению интенсивности или исчезновению болей, а также уменьшению явлений диспепсии.
Для лиц после холецистэктомии, с целью нормализации оттока желчи, наряду с проходимостью сфинктера Одди, важное значение имеет уровень давления в двенадцатиперстной кишке. В случае, если уровень давления превышает секреторное давление желчи и панкреатического сока, последние будут депонироваться в желчных и панкреатических протоках с соответствующими последствиями
Основным механизмом развития дуоденальной гипертензии является избыточное содержание жидкости и газа в результате бродильногнилостных процессов, обусловленных микробной контаминацией в просвете двенадцатиперстной кишки.
С целью деконтаминации двенадцатиперстной кишки проводятся один или два курса антибактериальной терапии со сменой препаратов. Антибактериальные препараты подбирают, как правило, эмпирически.
Препаратами выбора являются:
- тетрациклин 0,25 г 4 раза в день; доксициклин 0,1 г 2 раза в день;
- ципрофлоксацин 0,25 г 2 раза в день, цефалексин 0,25 г 4 раза в день;
- бисептол 0,960 г 2 раза в день;
- фуразолидон 0,1 г 3 раза в день;
- метронидазол 0,5 г 2 раза в день;
- энтерол 24 капе, в сутки, бактисубтил 12 капе. 34 раза в день.
После антибактериальной терапии показаны пробиотики, содержащие нормальные штаммы кишечной флоры, — бифиформ по 1 капе. 2 раза в День в течение 2 нед; пребиотики, способствующие росту нормальной флоры, — хилакфорте 60 кап. 3 раза в день в течение 1 нед, затем По 30 кап. 3 раза в день в течение 2 нед.
При наличии запоров принимают дюфалак по 12 ст. л. 1 раз в день для нормализации стула. В пребиотической дозе препарат оказывает избирательное действие на рост бифидо и лактобактерий.
Используют алюминийсодержащие антациды (алюгастрин, алюмаг маалокс, фосфалюгель, смекта и др.) по 1 дозе через 1 ч после еды и перед сном в течение 57 дней. Ферментные препараты: креон, панцитрат мезимфорте и др. — назначают во время еды на протяжении 10 дней и более.
Известно, что удаление желчного пузыря по поводу ЖКБ не избавляет больного от обменных нарушений, в том числе от печеночноклеточной дисхолии, определяющей литогенность желчи, в связи с чем целесообразно использование препаратов урсо и хенодезоксихолевой кислот на ночь.
При вовлечении в патологический процесс печени показаны гептрал, гепатофальк, LIV52 и др.
Отсутствие эффективности проводимых терапевтических мероприятий служит показанием к повторному оперативному вмешательству. Абсолютными показаниями к оперативному лечению являются:
- стеноз сфинктера Одди;
- рецидивирующие панкреатиты;
- отсутствие эффекта от консервативной терапии ДСО.
Прогноз постхолецистэктомического синдрома благоприятен. При соблюдении правильной диеты, режима, проведения соответствующей медикаментозной терапии клинические проявления исчезают.
Как работает сфинктер Одди
Чтобы понимать, какие нарушения могут возникнуть, необходимо представить устройство сфинктера Одди. Его тельце является частью фатерова сосочка, выходящего в двенадцатиперстную кишку и расположенного на ее стенке. Основные элементы такие:
- Сложная мышца, состоящая из трех отделов: сжимающаяся мышца в основании сосочка; мышца, расслабляющая сосочек; мышца, сжимающая сосочек.
- Внутренний сфинктер протока желчи.
- Внутренний сфинктер протока поджелудочной железы
Любой насос имеет способность выталкивать жидкость из-за повышения давления в закрытом пространстве. По похожему принципу в протоках, через которые поступает желчь, создается давление, которое стремится выплеснуть содержимое в ближайшее отверстие.
Пока еда не поступила в желудок, сфинктер Одди находится в состоянии повышенного тонуса (сжимается), а выход пищеварительных соков несколько ограничен. В таком положении сфинктер выпускает в среднем по 18 капель за минуту. То есть, когда сфинктер полностью активен, он снижает выброс.
Как только пища начинает перерабатываться желудком, а затем двенадцатиперстной кишкой, сфинктеру отправляется сигнал. Он начинает сокращаться последовательно, пропуская через себя содержимое в область тонкого кишечника.
Возникает настолько высокая скорость перекачивания, что образуется непрерывная струя. Такую работу сфинктер осуществляет в течение нескольких секунд, но обычно до одной минуты.
3 Диагностические мероприятия
Для постановки окончательного диагноза важно провести комплексную диагностику организма. Пациентам назначают сдачу общеклинических, биохимических тестов и др
В первую очередь измеряют печеночные пробы и концентрацию амилазы в сыворотке. Ферменты важно исследовать во время приступа и в межприступный период.
Особое расположение сфинктера порой значительно осложняет инструментальную диагностику недуга. Для точной диагностики следует проводить несколько исследований:
- компьютерная томография;
- холангиопанкреатография;
- УЗИ;
- манометрия;
- эндосонография.

Определение размера общих протоков до и после стимуляции — основное предназначение ультразвукового исследования. Обычно больному дают жирную пищу для стимуляции эндогенного холецистокинина, чтобы усилить желчеотделение. В норме желчные протоки не меняются либо незначительно уменьшаются. При увеличении их диаметра говорят о неполной закупорке путей. Чувствительность данного метода незначительная.
Современное обследование не обходится без гепатобилиарной сцинтиграфии, которая позволяет вычислить длительность перемещения изотопа с желчью от печени к кишечнику. Задержка транзита указывает на дисфункцию.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) применяется для исключения других недугов со сходной клинической картиной (закупорка протока конкрементами, стриктуры, онкология). С его помощью определяют диаметр протоков и скорость их опорожнения.
В настоящее время эндоскопическая манометрия считается самым достоверным способом исследования, при котором измеряют давление сфинктера, оценивают его двигательную активность. Вычисляют амплитуду, частоту и направление распространенности фазовых волн. Признаки дисфункции сфинктера:
- повышение амплитуды сокращений;
- усиление ретроградных сокращений;
- парадоксальная реакция на введение холецистокинина и его аналогов.
Подобная диагностика порой помогает выявить и другие недуги организма: рак, мочекаменная болезнь, проблемы с печенью.