Насколько опасна операция на поджелудочную железу?
Содержание:
- Разновидности оперативного лечения
- Последствия операции по удалению поджелудочной железы
- Зачем необходима операция на поджелудочной?
- Возможные причины ликвидации органа
- Виды операций
- Комментарии пользователей
- После резекции
- Возможные последствия в послеоперационный период
- Послеоперационный уход за больным в условиях стационара
- Реабилитация больного
Разновидности оперативного лечения
Проводятся следующие виды хирургического вмешательства:
- удаление нежизнеспособных тканей (некрэктомия);
- частичное удаление органа (резекция);
- полное удаление органа (тотальная панкреатэктомия);
- удаление кист и абсцессов с помощью медицинских дренажных инструментов;
- пересадка поджелудочной железы.
Резекция
Может выполняться на любом участке органа: головка, тело или хвост, но чаще всего она проводится на головке поджелудочной железы. Если новообразование можно оперировать, то вся операция делиться на 2 этапа: иссечение пораженной области вместе с близлежащими тканями, восстановление целостности и нормальной функциональности пищеварительного канала, желчного пузыря и самих протоков.
Сама операция проводится под общим наркозом, а доступ к органу осуществляется с помощью лапароскопа. С ним врач может оценить состояние пораженной части, обследовать соседние органы. В ходе операции могут быть удалены некоторые отделы 12-перстной кишки, желчного пузыря и лимфатические узлы. Потом специалист восстанавливает пищеварительный тракт путем соединения железы с желудком и кишечником.
Иссечение хвоста чаще всего сопровождается удалением селезенки. В процессе оперативного лечения на месте отсечения хвоста накладывают швы хирургическими нитями, а прилегающие сосуды перевязывают во избежание развития кровотечения. После выполнения процедуры ставиться дренаж.
 Удаление камней поджелудочной железы – явление редкое
Удаление камней поджелудочной железы – явление редкое
Но со временем количество людей с этим хирургическим заболеванием встречается все чаще. Проводить операцию стоит только тогда, когда размер конкрементов превышает 1 см.
В процессе хирургического лечения делается небольшой надрез мышц в месте его локализации и камень проталкивают в кишку, где он выводится естественным путем. В остальных случаях проводиться медикаментозное лечение или применение дистанционной ударно-волновой литотрипсии (ДУВЛ). Более 85% случаев имеют благоприятный исход.
Тотальная панкреатэктомия
Проводиться довольно редко и при наличии сопутствующих причин. Даже в самых тяжелых ситуациях врачи пытаются максимально сохранить часть органа. Невозможно избежать полного удаления ПЖЖ (поджелудочной железы) при наличии некроза органа или опухоль большого размера, которая начинает прорастать в соседние ткани.
Из-за того, что рядом с железой проходит аортальный канал, во время операции следует быть предельно осторожными. Затруднить проведение хирургического лечения, продолжительность которого может достигать 6 часов и более, могут органы, которые очень тесно расположены друг к другу: печень, селезенка, желудок и 12-перстная кишка.
Дренаж кист и абсцессов
Помогает добиться спада воспаления и затем его полного регресса. Если киста расположена в благоприятном месте, то от нее отводится трубка в желудок методом гастроскопии. При этом вскрытие брюшной полости не происходит. Общее время дренирования варьируется от месяца до четырех. За этот промежуток киста полностью исчезает.
В случае абсцесса поджелудочной железы необходимо также проведение санации и дренирования. Исходя из результатов операций, можно увидеть, что лишь 40% пациентов могут полностью излечиться таким образом.
Нередки случаи, когда можно пропустить развитие флегмоны или нагноение близлежащих тканей поджелудочной железы. Именно по этим причинам наиболее часто стало применяться лапаротомное иссечение и дренирование абсцесса.
Одновременно с этим пациенту назначаются антибактериальные и обезболивающие препараты, спазмолитики, ферментативные ингибиторы.
Пересадка поджелудочной железы
Считается очень сложной операцией в хирургии. Можно найти немало отрицательных отзывов самих врачей, выполняющих процедуру. Проводиться она в крайних случаях, даже когда у пациента диагностировали рак. Сама операция довольно дорогостоящая, кроме того, немного пациентов выживают после такой процедуры.
Да и сам орган можно взять лишь у мертвого человека, т. к. он непарный. После отделения ПЖЖ, хранить ее можно в заморозке не более 4 часов, что доставляет немало трудностей при проведении пересадки. В ходе операции орган предстоит поместить в полость брюшины и соединить его с несколькими крупными сосудами: печеночные, подвздошные и селезеночные.
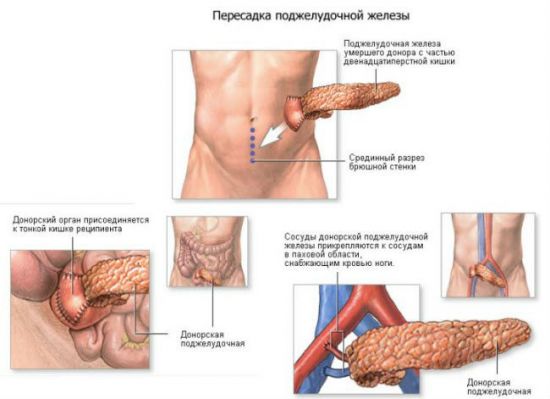
Это сделать очень трудно, а пациент может умереть на операционном столе от шока или большой потери крови. Из-за того, что поджелудочная железа способна вызвать специфический иммунный ответ как на чужеродный организм, необходимо проводить должную терапию, в противном случае наступит отторжение органа спустя несколько суток от проведенной операции.
Последствия операции по удалению поджелудочной железы
Прогноз после проведенной операции на железе неоднозначен. Его утяжеляет роль поджелудочной железы в организме человека — это единственный орган, принадлежащий двум разным системам:
- пищеварительной;
- эндокринной.
Поэтому в послеоперационном периоде с высокой вероятностью могут развиваться недостаточность ферментов и сахарный диабет. Это серьезная патология, которая приводит к тяжелым осложнениям. Возникшие последствия требуют:
- соблюдения жесткой диеты, нарушение которой приведет к резкому ухудшению состояния;
- длительного приема лекарственных препаратов: ферментов и сахароснижающих.
Может ли человек жить без поджелудочной железы?
Современная медицина нашла решение проблемы жизни без поджелудочной железы. Заменить ее роль и функции в организме не может ни один орган. Резекция железы приведет к значительному ухудшению состояния здоровья при невыполнении медицинских рекомендаций. Но вести нормальный образ жизни можно, единственный минус — строгая диета и длительный прием назначенных препаратов. В ранний период реабилитации может понадобиться помощь психолога, который поможет понять всю необходимость здорового образа жизни в дальнейшем.
Список литературы
- Буриев И.М., Цвиркун В.В., Кубышкин В.А. и др. Экономные резекции поджелудочной железы. В материалах IX конференции хирургов-гепатологов России и стран СНГ. Анналы хирургической гепатологии 2002 г. № 1 стр. 277–278.
- Великорецкий А.Н., Микиртумов С.М., Кочиашвили В.И. Панкреатодуоденальные резекции при раке поджелудочной железы. Новый хирургический архив 1956 г. №1 стр. 29–36.
- Данилов М.В., Благовидов Д.Ф., Помелов В.С., Ганжа П.Ф. Панкреатодуоденальная резекция или тотальная панкреатэктомия? Вестник хирургии им. И.И.Грекова 1981 г. №2. стр. 139–146.
- Данилов М.В., Помелов В.С. Выбор методики реконструктивного этапа панкреатодуоденальной резекции у повторно оперируемых больных. Хирургия 1981 г. №10 стр. 84–89.
- Кубышкин В.А., Ахмад Р., Шевченко Т.В. Осложнения и результаты панкреатодуоденальных резекций. Хирургия 1998 г. №2 стр. 57–60.
- Савельев В. С., Масленников М. Ф., Кубышкин В. А. Отдаленные результаты консервативного и оперативного лечения панкреонекроза. Хирургия 1983 г. № 7 стр. 11–17.
Зачем необходима операция на поджелудочной?
Хирургическое лечение панкреатита направлено на удаление патологической ткани, зон некроза. Это необходимо:
- для предупреждения дальнейшей гибели клеток и развития осложнений, опасных для жизни;
- для сохранения функций поджелудочной железы (ПЖ);
- для снижения интоксикации организма продуктами распада тканей;
- для стабилизации патологического процесса — остановки прогрессирования болезни.
Радикальные методы при патологии поджелудочной железы применяются с целью:
- устранения первопричины заболевания или ее тяжелых последствий;
- прекращения боли;
- нормализации оттока панкреатического сока и желчи в просвет тонкого кишечника (двенадцатиперстной кишки).
Любое противопоказание для операции на ПЖ (сахарный диабет с высокой гликемией и глюкозурией, латентная безболевая форма панкреатита, нарушение механизма адаптации и выраженные расстройства метаболизма у пожилых) приводит к тому, что пациенту пожизненно приходится принимать инсулинотерапию и ферментные препараты. При этом состояние больного не улучшается.
Показания к хирургическому вмешательству
Поджелудочная железа является органом, который реагирует на любое физическое воздействие: даже незначительная хирургическая манипуляция может вызвать ухудшение состояния в связи с легкой ранимостью тканей. Это связано с анатомическим строением ПЖ: она состоит из железистых клеток, соединительной ткани, большого количества сосудов и протоков. Последние образуют густую сеть, которая осложняет наложение швов. В связи с длительным рубцеванием, может возникнуть кровотечение, образоваться свищ.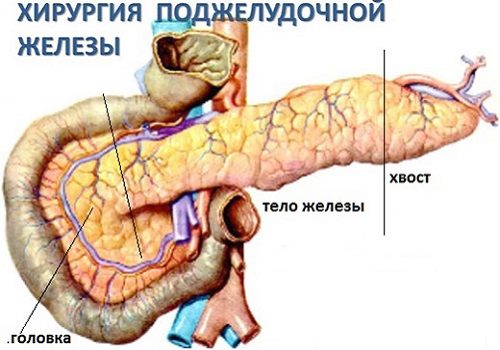
Поэтому проведение любой операции на ПЖ имеет строгие показания:
- осложненный панкреатит (геморрагический, панкреонекроз, абсцесс);
- неэффективность длительного, на протяжении нескольких лет консервативного лечения панкреатита с выраженным болевым синдромом;
- деструктивный и билиарный (возникший вследствие патологии желчного пузыря и печени) панкреатит;
- осложнения, сопровождающиеся обтурационной желтухой (при индуративном и псевдотуморозном панкреатите), асцитом;
- появление признаков перитонита;
- камень, опухоль, стеноз, перекрывающий общий проток;
- кальцинат в просвете желчного протока;
- псевдокисты больших размеров (больше 5 см);
- необратимые фиброзные изменения в паренхиме ПЖ;
- подозрение на рак.
Неотложное оперативное вмешательство проводится в случае острых состояний, обусловленных:
- разрывом кисты;
- кровотечением в полость кисты или просвет ДПК;
- острой травмой живота в проекции ПЖ.
Но также существуют относительные показания к проведению хирургического лечения — это панкреатит, развившийся на фоне патологии органов ЖКТ. Чаще всего оперативное вмешательство показано пациенту с резким обострением панкреатита, если у него имеется:
- калькулезный холецистит;
- заболевания желудка, ДПК;
- хронический колит.
Помимо этого, расположение поджелудочной железы рядом с жизненно важными структурами (желчные протоки, аорта, верхняя полая вена, почечные ворота с артерией и веной) приводит к тому, что в некоторых случаях оперирование приводит к попаданию агрессивных ферментов в окружающие ткани и сосуды и самоперевариванию органов пищевыми энзимами либо к шоку.
В период полного подавления воспаления в ПЖ проводится плановая операция. Ее цель — предупредить рецидивирование заболевания. Сделать операцию в плановом порядке можно после глубокого обследования. Стоимость операции зависит от сложности и объема вмешательства. В связи с частыми осложнениями, рекомендуется выбирать для лечения крупный медицинский центр, где есть необходимое оборудование и специалисты высокой квалификации.
Возможные причины ликвидации органа
Тем не менее бывают ситуации, когда необходимо провести резекцию части поджелудочной железы (головка, хвост) или полностью удалить ее. После такого вмешательства могут наступить непредвиденные осложнения, которые крайне трудно спрогнозировать. Все зависит от индивидуальных особенностей каждого пациента. Главными причинами, которые могут привести к операции, являются:
- Острый панкреонекроз. Состояние практически мгновенного отмирания паренхимы органа вследствие выброса протеолитических ферментов. Железа фактически «расплавляется» под воздействием собственного сока. Если пациенту не провести немедленное хирургическое вмешательство, он умрет от септического шока.
- Злокачественное новообразование. Наиболее часто встречается рак головки поджелудочной железы. На ранних этапах недуга можно ограничиться резекцией пораженной части органа, но при быстром прогрессировании заболевании необходимо удалить его целиком.
- Злоупотребление алкоголем. Весьма редко можно встретить настолько выраженное поражение железы производными эталона. В большинстве случаев пациенты страдают от проблем с печенью и варикозно-расширенными венами пищевода. Однако бывают ситуации, когда алкоголизм ведет к некрозу паренхимы.
- Закупорка выводящих проток конкрементом. Калькулезный панкреатит нечасто становится причиной полного удаления органа, но может значительно усугубить состояние больного. Нужно проводить ликвидацию камня и симптоматическое лечение.
Важно понимать, что панкреатэктомия – крайне радикальный шаг. Невозможно точно дать прогноз касательно его последствий
Именно поэтому решиться на него можно только в критической ситуации, когда речь идет о жизни человека. При малейшем шансе сберечь орган, нужно стараться это сделать.
Виды операций
Как будет проведена операция на поджелудочной, определяет хирург с учетом заболевания, его стадии, особенностей организма.
Разновидности хирургических вмешательств:
- некрэктомия — подразумевает удаление мертвых тканей, если некроз захватил не более 30% железы;
- резекция — удаление части органа (головки,тела или хвоста);
- панкреатэктомия — удаление всей железы, проводится только в случае острой необходимости;
- дренирование органа — введение трубки в кисту или абсцесс для удаления содержимого.
Делают операцию на поджелудочной железе, стараясь сохранить максимальное количество функционирующей ткани. Проводится путем лапаротомии — это широкий разрез передней брюшной стенки. Менее травматичный метод — лапароскопия, когда делают несколько проколов на брюшной стенки, а манипуляции осуществляются под видеоконтролем. Но этот метод применяется нечасто, так как железа расположена за желудком и доступ к ней ограничен.
При остром панкреатите
Сам по себе панкреатит не является показанием для проведения операции на поджелудочной железе. Это заболевание стараются лечить консервативно, даже при острой форме. Операция при панкреатите необходима в случае развития осложнений:
- нагноение тканей;
- расплавление органа;
- воспаление в брюшной полости, непосредственно зависящее от поражения поджелудочной;
- образование абсцесса.
Наиболее опасным в прогностическом плане является гнойно-некротический панкреатит. Оперативное вмешательство на поджелудочной проводится по типу некрэктомии. Включает оно следующие этапы:
- срединная лапаротомия — рассечение передней брюшной стенки;
- удаление омертвевших тканей;
- промывание полости антисептиками;
- установка дренажей;
- ушивание раны.
При псевдокистах
Псевдокиста представляет собой полость в ткани органа, заполненную жидкостью. В отличие от истинной кисты поджелудочной железы, она не имеет капсулы. Образуются такие полости на фоне воспалений, сопровождающихся разрушением ткани железы. В данном случае необходимость оперативного вмешательства обусловлена нарушением оттока жидкости, развитием болевого синдрома.
Проводятся следующие операции на поджелудочной:
- выведение псевдокисты в двенадцатиперстную кишку для восстановления оттока;
- дренаж кисты через брюшную стенку;
- вырезание псевдокисты.
Тактика операции зависит от размеров образования, особенностей его расположения.
Резекция поджелудочной железы
Такой тип лечения заболеваний поджелудочной железы в хирургии встречается реже. Вмешательство на поджелудочной железе осуществляют при поражении ее опухолью, тяжелой травме. Существует два типа резекции:
- удаление головки;
- удаление тела и хвоста одновременно.
Если опухоль располагается в головке органа, ее удаляют вместе с частью кишечника. Показано также удаление желчного пузыря и прилежащих лимфоузлов. Такая операция называется панкреатодуоденальной резекцией. Имеется послеоперационная необходимость создать новые пути оттока панкреатического сока, и результат выглядит следующим образом:
- желудок соединяют с тощей кишкой;
- оставшуюся часть поджелудочной — с участком кишечника;
- желчный проток — с кишечником.
Если опухоль или повреждение располагаются в теле органа, проводится дистальная резекция. Хирург убирает тело и хвост железы, а также селезенку. Операция эффективна при доброкачественных опухолях. Злокачественные новообразования быстро поражают кишечник, поэтому дают рецидив в большинстве случаев.
В случае острой необходимости, если во время операции обнаружилось поражение всего органа, его удаляют полностью.
При хроническом панкреатите
Проводятся с целью улучшения самочувствия человека, не устраняя самого заболевания. Применяют следующие типы операций на поджелудочной железе при хроническом панкреатите:
Реже осуществляют резекцию или эктомию органа.
Комментарии пользователей
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-214620-6’, renderTo: ‘yandex_rtb_R-A-214620-6’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);»+»ipt>
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-214620-5’, renderTo: ‘yandex_rtb_R-A-214620-5’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);»+»ipt>
«+»ipt>(adsbygoogle = window.adsbygoogle || []).push({});»+»ipt>
После резекции
Сразу после хирургического вмешательства больного помещают в палату интенсивной терапии. В первые дни назначают полное голодание. В последующие дни можно пить щелочную негазированную воду, отвар шиповника. На 2-3 день разрешают самостоятельно вставать. Средняя длительность послеоперационного периода 1,5 – 2 недели.
После проведения операции человеку приходиться восполнять все функции, которые выполняла поджелудочная железа с помощью медикаментозных препаратов. Обязательно соблюдение строгой диеты. Исключают жирные, жареные, острые продукты, кофе, мучные изделия, пищу, содержащую грубую клетчатку, цельное молоко, картофель. Диета должна содержать белковые продукты. Рекомендовано дробное частое питание – 5-6 раз в сутки. Объем выпитой жидкости необходимо держать в пределах 1-1,5 литров.
С учетом вышесказанного, можно привести пример рациона на один день:
- 1-й завтрак: овсянка, приготовленная на молоке, отварное мясо, некрепкий чай, без сахара.
- 2-й завтрак: белковый омлет на пару, отвар шиповника.
- Обед: овощной мелкопротертый суп, овощное рагу с нежирным мясом, компот из сухофруктов.
- Полдник: нежирный творог, чай с молоком.
- Ужин: овощное пюре, рыба на пару, чай без сахара.
- Перед сном разрешается выпить стакан кефира.
Недостаток ферментов восполняется с помощью таких препаратов:
- Креон,
- Панкреазин,
- Панзинорм,
- Панцитрат.
Так как развивается сахарный диабет, необходимо делать инъекции инсулина. Дополнительно рекомендуют принимать витамины и минералы, так как они усваиваются в меньшем количестве, чем в норме. Для профилактики возможной инфекции рекомендовано сделать прививки, против наиболее распространенных возбудителей.
В целом, можно сказать, что жить без части поджелудочной железы можно
При этом, важно соблюдать рекомендации по питанию и диете, избегать инфекции, стрессов, повышенных физических нагрузок
Возможные последствия в послеоперационный период
Последствия удаления поджелудочной железы могут быть разными. Любое хирургическое вмешательство имеет высокие риски развития воспалительных или инфекционных процессов в тканях организма в послеоперационный период. И чтобы их избежать, перед операцией и после врач назначает курс антибиотиков. Если пациент будет принимать их строго по выписанной схеме, риски возникновения таких осложнений снижаются в несколько раз.
После удаления железы развивается сахарный диабет, ведь после операции в организме отмечается острая нехватка инсулина, из-за чего человек вынужден постоянно ставить инъекции инсулина. Если пропускать их или использовать их неправильно, это тоже чревато различными последствиями, среди которых находится гипо- и гипергликемическая кома.
Помимо этого, даже удаление небольшой части поджелудочной железы нарушает ее экзокринные функции, ответственные за пищеварение. Поэтому больному придется также постоянно осуществлять прием ферментных препаратов (назначаются они в индивидуальном порядке).
 Препараты, использующиеся в качестве заместительной терапии после удаления поджелудочной
Препараты, использующиеся в качестве заместительной терапии после удаления поджелудочной
Послеоперационный уход за больным в условиях стационара
В послеоперационном периоде возможно ухудшение состояния из-за внезапно возникших осложнений. Самое частое из них — острый панкреатит, особенно если хирургическое вмешательство распространялось на двенадцатиперстную кишку (ДПК), желудок или протоки желчного пузыря и поджелудочной железы. Он протекает как панкреонекроз: у пациента начинает сильно болеть живот, повышается температура, появляется рвота, в крови — лейкоцитоз, повышенная СОЭ, высокий уровень амилазы и сахара. Эти признаки являются последствием удаления части ПЖ или близлежащих органов. Они свидетельствуют о том, что произошло развитие гнойного процесса, а также может отходить камень или сгусток крови.

Помимо острого панкреатита, есть риск и других послеоперационных осложнений. К ним относятся:
- кровотечение;
- перитонит;
- печеночно-почечная недостаточность;
- панкреонекроз;
- сахарный диабет.
Учитывая высокую вероятность их развития, сразу после операции больной поступает в палату интенсивной терапии. На протяжении суток он находится под наблюдением. Мониторируются важные жизненные показатели: артериальное давление, ЭКГ, частота пульса, температура тела, гемодинамика, сахар крови, гематокрит, показатели мочи.
Во время пребывания в реанимационном отделении пациенту назначается диета № 0 — полный голод. Разрешено только питье — до 2 л в виде минеральной щелочной воды без газа, отвара шиповника, слабо заваренного чая, компота. Сколько жидкости необходимо выпивать, рассчитывает врач. Восполнение необходимых белков, жиров и углеводов проводится за счет парентерального введения специальных белковых, глюкозо-солевых липидных растворов. Необходимый объем и состав также рассчитываются врачом индивидуально для каждого пациента.
В стационаре больной пребывает длительное время. Продолжительность нахождения зависит от патологии и масштабов хирургического вмешательства. Не менее 2 месяцев необходимо для восстановления пищеварения. На протяжении этого периода корректируется диета, контролируется и приводится к норме сахар в крови и ферменты. Поскольку после операции может возникнуть ферментная недостаточность и гипергликемия, назначается замещающая энзимная терапия и сахароснижающие препараты. Послеоперационный уход так же важен, как и успешно проведенная операция. От него во многом зависит, как в дальнейшем человек будет жить и чувствовать себя.
Выписывается пациент в стабильном состоянии с открытым больничным листом для дальнейшего амбулаторного лечения. К этому моменту его пищеварительная система адаптировалась к новому состоянию, и ее функционирование восстановлено. В рекомендациях подробно указываются необходимые реабилитационные мероприятия, медикаментозное лечение, диета. С больным обсуждается, какой режим он должен соблюдать, что кушать, чтобы избежать рецидива.
Реабилитация больного
Сроки реабилитации после перенесенной операции на поджелудочной железе могут отличаться. Они зависят от патологии, объема проведенного радикального вмешательства, сопутствующих заболеваний и образа жизни. Если оперативное лечение было вызвано обширным панкреонекрозом или раком ПЖ и произведена частичная или тотальная резекция ПЖ и соседних органов, то на восстановление организма потребуется много месяцев, некоторым — год. И после этого периода придется проживать в щадящем режиме, придерживаясь жесткой диеты, постоянно принимая прописанные лекарственные препараты.
В течение первых 2 недель после выписки назначается полный покой (физический и психоэмоциональный), диета и медикаментозное лечение. Щадящий режим подразумевает послеобеденный сон, отсутствие стресса и психологических нагрузок. Чтение, домашние дела, телевизионный просмотр не должны усиливать чувство усталости.

Выходить на улицу можно примерно через 2 недели. Рекомендуются прогулки на свежем воздухе спокойным шагом, постепенно увеличивая их продолжительность. Физическая активность улучшает самочувствие, укрепляет сердце и сосуды, повышает аппетит.
Закрыть лист нетрудоспособности и возвратиться к профессиональной деятельности можно будет примерно через 3 месяца. Но это неабсолютный срок — все зависит от состояния здоровья и клинико-лабораторных показателей. У некоторых пациентов это происходит раньше. Многим после тяжелых операций в связи с утратой трудоспособности устанавливается группа инвалидности на год. В течение этого времени пациент живет, придерживаясь диеты, распорядка, принимает назначенную медикаментозную терапию, проходит физиотерапевтические процедуры. Гастроэнтеролог или терапевт наблюдает пациента, контролирует лабораторные показатели крови и мочи, корректирует лечение. Больной посещает также специалиста в связи с эндокринной патологией: после проведения масштабных операций на ПЖ развивается сахарный диабет. Насколько качественно он проживет это время, зависит от точного соблюдения советов врачей.
Послеоперационное лечение
Лечебная тактика разрабатывается врачом после изучения данных обследований до и после операции, с учетом состояния пациента. Несмотря на то что здоровье и общее самочувствие человека зависят от выбранной методики хирургического лечения и качества реабилитационных мероприятий, смертность после операции остается высокой. Выбор правильной стратегии лечения важен не только для нормализации жизненно важных показателей, но и для предупреждения рецидивов болезни, достижения стойкой ремиссии.
Еще в стационаре больному назначается замещающая терапия в виде ферментов и инсулина, рассчитывается доза и кратность приема. В дальнейшем гастроэнтеролог и эндокринолог корректируют терапию. В большинстве случаев — это пожизненное лечение.
Одновременно пациент принимает еще ряд препаратов разных групп:
- спазмолитики и анальгетики (при наличии болей);
- ИПП – ингибиторы протонной помпы;
- гепатопротекторы (при нарушении функций печени);
- воздействующие на метеоризм;
- нормализующие стул;
- поливитамины и микроэлементы;
- успокоительные, антидепрессанты.
Все медикаменты назначает врач, он же изменяет дозировку.
Диета
Диетическое питание — одна из важных составляющих комплексного лечения. От строгого соблюдения диеты зависит дальнейший прогноз: даже небольшое нарушение в питании может вызвать тяжелый рецидив. Поэтому ограничения в еде, отказ от употребления алкогольных напитков и курения — обязательное условие для наступления ремиссии.
После выписки из стационара диета соответствует столу № 5П по Певзнеру, первому варианту, в протертом виде (2 месяца), при наступлении ремиссии меняется на № 5П, второй вариант, непротертый вид (6—12 месяцев). В дальнейшем возможно назначение стола № 1 в разных модификациях.

Для восстановления после операции соблюдать жесткие ограничения в еде придется полгода. В дальнейшем рацион расширяется, происходят изменения в диете, постепенно вводятся новые продукты. Правильное питание:
- частое и дробное — маленькими порциями 6—8 раз в день (в дальнейшем корректируется: частота приема пищи уменьшается до 3-кратного с перекусами 2 раза в день);
- теплое;
- перетертое до пюреобразной консистенции;
- приготовленное на пару или путем варки и тушения.