Лимфоидная инфильтрация желудка лечение. лимфоцитарная инфильтрация слизистой желудка
Содержание:
Лечение лимфомы желудка
Для терапии лимфомы желудка назначаются классические методы лечения, как и при других разновидностях онкологии желудка.
К распространенным процедурам стоит относить:
- химиотерапию;
- лучевое воздействие;
- хирургическое удаление очага поражения.
Очень частот целесообразно использование схем терапии, которые включаются все три метода и дополняются другими способами воздействия на организм. Схема лечения составляется медицинскими работниками согласно диагнозу. При выборе терапии в первую очередь учитывается стадия развития заболевания. На начальных стадиях заболевания целесообразно использование хирургического вмешательства. Лечение лимфомы желудка, таким образом, подразумевает иссечение злокачественного очага в полном объеме.
Также при операции происходит полный осмотр лимфоузлов и остальных органов. Такое исследование необходимо, чтобы получить полную картину о поражении организма и распространении раковых клеток. Если есть необходимость, то проводится полная гастрэктомия – резекция желудка. Стоит отметить, что иссечение очага опухоли при 1 стадии возможна в 75%. После операционная химиотерапия и лучевое воздействие проводится во всех случаях, несмотря на стадию лимфомы.
Для проведения химиотерапии очень часто используются следующие лекарственные препараты:
- Винкристин;
- Преднизолон;
- Доксорубицин;
- Циклофосфан.
Воздействие распространяется на всю полость пищеварительной системы, но в большей степени желудок. Если диагностирована 3 или 4 стадия развития, то необходимо комплексное лечение рака желудка с резекцией желудка. А затем назначается дополнительный курс лечения медикаментозными препаратами. Если невозможно проведение операции (тяжелое состояние пациента, или раковые клетки поражают крупные кровеносные сосуды), то назначается паллиативное лечение.
Лимфома желудка, лечение также целесообразно проводить радиоактивным воздействием в дополнении химиотерапией, без хирургического вмешательства. При такой терапии степень ремиссии напрямую зависит от степени проникновения раковых клеток и метастазов по лимфоузлам. Только врач может определить целесообразность подобного рода лечения.
В некоторых случаях пациенту сначала назначается химиотерапия, а уже затем проводится резекция желудка. Такая предварительная терапия агрессивного характера способствует снижению образования раковых клеток в желудке. Благодаря этому хирургическое иссечение становится возможным, а до проведения курса химиотерапии оно затруднительно. Лимфома при проведении химиотерапии значительно уменьшается и становится операбельной.
Наиболее агрессивной формой заболевания является лимфома маргинальной зоны с поражением желудка. Пациентам требуется более длительное лечение и последующее наблюдение, так как рецидивы в таком случае более вероятны.
Диагностика лимфомы желудка
Чтоб подтвердить гиперплазию желудка, нужно сдать ряд анализов, так как симптомы болезни отсутствуют или схожи с другими заболеваниями ЖКТ. Для определения вида гиперплазии проводится комплекс диагностических процедур. В первую очередь больного отправляют на рентгенологическое обследование. Чаще всего оно назначается для диагностирования полиповидной формы. Во время рентгена можно увидеть, где находится полип, какой он формы и размера.
https://youtube.com/watch?v=GRVV7GgWVRY
Более информативным является проведение эндоскопии, а именно фиброгастродуеденоскопии. При помощи эндоскопа врач осматривает стенки органа, уплотнение, особенно если под вопросом наличие опухоли. В процессе проведения фиброгастродуоденоскопии может проводиться биопсия. Биопат отправляется для проведения гистологического исследования.
Биопсия – инвазивная процедура, при которой проводится забор ткани, которая отличается, как патологическая. Это делается для того, чтоб исследовать ее морфологический состав и ее злокачественность. Также в качестве эндоскопического обследования может проводиться колоноскопия или ректороманоскопия.
Диагноз устанавливается с учетом жалоб, истории заболевания, внешнего осмотра, пальпации живота, лабораторных и инструментальных исследований. Из-за неспецифичности симптоматики возможно позднее выявление лимфомы желудка, в литературе описаны случаи, когда временной период между появлением болей в эпигастрии и постановкой диагноза составлял около 3 лет.
Для уточнения диагноза эндоскопист осуществляет забор материала для последующего гистологического и цитологического исследования. Отличительной особенностью взятия эндоскопической биопсии при лимфомах желудка является необходимость забора ткани с нескольких участков (множественная или петлевая биопсия).
Для определения распространенности онкологического процесса осуществляют эндоскопическое УЗИ и КТ брюшной полости. Для выявления метастазов назначают МРТ грудной клетки и МРТ брюшной полости. Несмотря на диагностические затруднения, из-за медленного роста большинство лимфом желудка выявляются на первой или второй стадии, что увеличивает вероятность благополучного исхода при данной патологии.
В сложных случаях проводят иммунотипирование опухоли, гистохимическое и молекулярное тестирование. К. Фан с соавторами рекомендуют основывать диагностику на результатах ДНК-цитофлюориметрии с анализом количества нормальных клеток (при лимфоцитарной инфильтрации Джесснера-Канофа более 97%). Дифференциальную диагностику проводят с саркоидозом, системной красной волчанкой, центробежной эритемой Биетта, кольцевидной гранулёмой, группой лимфоцитарных опухолей, токсикодермией и сифилисом.
Симптомы
Инфильтраты воспалительной природы развиваются на протяжении нескольких дней. В это время наблюдают следующие симптомы:
- Температура тела остается нормальной или поднимается до субфебрильных показателей. В последнем случае ее снижение не происходит еще долгое время.
- Пораженная область становится немного припухлой. При пальпации определяется уплотнение, которое имеет четко выраженные границы.
- При надавливании на образование чувствуется боль, появляется дискомфорт.
- Участок кожи в области поражения незначительно напряжен, имеет гиперемию.
- При наличии инфильтрата в патологический процесс втягиваются все слои тканей — кожный покров, слизистая оболочка, подкожно-жировая клетчатка, мышцы, ближайшие лимфатические узлы.
Инфильтрат, который развивается на фоне осложнения аппендицита, характеризуется устойчивой болью в нижней части живота, повышением температуры до 39 градусов, ознобом. В этом случае выздоровление пациента возможно лишь при своевременном хирургическом вмешательстве. Наличие данного вида инфильтрата устанавливается при осмотре врачом (не требует специальных диагностических методов).
В других же случаях только дифференциальный подход позволяет точно установить диагноз и назначить нужное лечение
Иногда для установления диагноза во внимание принимаются данные результатов пункции из места воспаления
Специалистами проводится исследование материалов, взятых из воспаленной области. Установлена разная природа клеток, составляющих инфильтрат. Именно это обстоятельство позволяет медикам классифицировать заболевание. Как правило, в составе инфильтрата обнаруживается большое скопление дрожжевых и мицелиальных грибов. Это говорит о наличии такого состояния, как дисбактериоз.
Основной целью лечения инфильтрата является ликвидация воспалительных очагов. Это достигается консервативными методами лечения, к которым относится физиотерапия. Пациент не должен заниматься самолечением и затягивать с визитом к специалисту.
Благодаря физиотерапевтическому лечению добиваются рассасывания инфильтрата путем увеличения кровотока. В это время происходит ликвидация явлений застоя. Также происходит уменьшение отека, снятие болевых ощущений. Чаще всего назначается электрофорез антибиотиков, кальция.
https://youtube.com/watch?v=07Igq8ZFkug
Нарушение процесса переваривания еды — один из симптомов.
анемия;
сильные болезненные ощущения, что иногда могут сопровождать больного постоянно;
боли могут усиливаться ночью или когда человек голоден;
сводит мышцы от боли;
нарушение процесса переваривания еды;
расстройство желудка.
Специфические признаки отсутствуют, по своим клиническим проявлениям лимфома желудка может напоминать рак желудка. реже – язвенную болезнь желудка или хронический гастрит. Наиболее распространенным симптомом является боль в области эпигастрия, нередко усиливающаяся после приема пищи. Многие больные лимфомой желудка отмечают ощущение преждевременного насыщения.
При лимфоме желудка часто наблюдаются тошнота и рвота, особенно – на фоне употребления излишнего количества пищи, что еще больше способствует сокращению порций, отказу от еды и последующему снижению веса. При распространении онкологического процесса может развиваться стеноз желудка. В отдельных случаях у больных лимфомой желудка возникают кровотечения различной степени выраженности (в том числе – небольшие, с примесью крови в рвотных массах).
Существует опасность развития тяжелых осложнений – перфорации стенки желудка при ее прорастании опухолью и профузного кровотечения при расположении лимфомы желудка вблизи крупного сосуда. Наряду с перечисленными симптомами отмечаются повышение температуры тела и обильное потоотделение, особенно в ночное время.
Первичным элементом кожной сыпи при лимфоцитарной инфильтрации Джесснера-Канофа является крупная плоская розово-синюшная бляшка или папула с чёткими границами и гладкой поверхностью, имеющая тенденцию к периферическому росту. Сливаясь между собой, первичные элементы образуют кольцевидные или дугообразные «острова» с участками шелушения.
Разрешение высыпавших элементов начинается с центра, поэтому сливные очаги могут иметь западание в центральной части. Типичной локализацией принято считать лицо, шею, околоушное пространство, затылок, лоб, щёки и скулы. Редко высыпания появляются на коже туловища и конечностях. Обычно первичный элемент одиночный, реже наблюдается тенденция к распространению процесса.
Виды, формы и типы злокачественной лимфомы
Существует несколько классификаций для такой патологии онкологического характера, как лимфома желудка.
В первую очередь стоит отметить, что выделяют несколько видов, которые отличаются формой протекания:
- полиплоидная лимфома. Представляет собой образование экзотичного характера, распространение которого происходит в просвет желудка;
- узловая форма. Представляет собой онкологическое образование в виде первичного узла на стенке желудка;
- язвенная или инфинтральная форма. Данной разновидности лимфомы свойственна особая агрессивность и скоротечность протекания.
Также очень часто в диагнозе можно встретить следующие формы лимфомы по природе возникновения:
- первичная лимфома. Данный тип онкологии является результатом первоначального образования опухоли в желудке. Чаще всего этот вид заболевания начинает развиваться на фоне хронического гастрита. По своей симптоматике она почти во всем напоминает рак желудка.
- вторичная лимфома. Поражение желудка происходит, как следствие метастазирования раковых клеток из первичного очага онкологии в другом органе.
Подразумевает более глубокое проникновение раковых клеток. Такой вид лимфомы отличается поражением стенок желудка и носит мультицентричный характер.
При установке диагноза для уточнения особенностей протекания заболевания используют еще одну классификацию для лимфомы желудка.
Она подразумевает следующие разновидности образования:
- неходжкинские лимфомы. Представляет собой дифференцированное образование в желудке, котороя начинает формироваться и распространяться из-за присутствия в организме бактерий Helicobacter pylori. У этого вида присутствует еще дополнительная классификация по степени злокачественности.
- псевдолимфома или лимфотоз желудка. Поражение, а точнее, инфильтрация, происходит в стенках желудка. Проникновению подвергается слизистый и подслизистый слой в желудке. На начальных стадиях в таком случае не наблюдается поражение лимфатических узлов, но при отсутствии своевременного лечения псевдолимфома перерождается в злокачественное образование, в то время, как первоначально она не считается раковым заболеванием.
- лимфогранулемато или лимфома Ходжкина. Отличительной чертой этой разновидности онкологии является постепенный переход с пораженных лимфатических узлов на стенки желудка. Очень редко можно встретить случаи заболевания, когда происходит только поражение стенок и самого желудка.
Симптомы лимфомы желудка
Заболевание не имеет никаких специфических симптомов. Так же, как и при раке желудка, характерен длительный скрытый период, когда периодически возникают проявления, характерные для гастрита, язвенной болезни: боли в эпигастрии после еды, тошнота, изжога.
Когда опухоль достигает больших размеров, появляются метастазы, характерны такие симптомы:
- постоянные ноющие боли в животе;
- чувство тяжести и переполнения в желудке;
- отрыжка, рвота после еды;
- снижение аппетита, быстрая потеря веса;
- отвращение к пище, особенно к мясным блюдам;
- бледность кожи, общая слабость, вялость;
- потливость, особенно в ночное время;
- повышение температуры тела.
Возможны желудочные кровотечения, если опухоль прорастает в подслизистый и мышечный слои, разрушает сосуды. При этом может быть примесь крови в рвотных массах, или они могут напоминать по виду кофейную гущу. Другим проявлением внутреннего кровотечения в просвет желудка является черный дегтеобразный стул. Перечисленные признаки возникают уже в запущенной форме болезни, когда нарушено пищеварение и имеются симптомы общей интоксикации.
Прогноз
Однозначный прогноз при мальт лимфомах невозможен. Результат терапии зависит от стадии развития образования, индивидуальных особенностей организма больного и от правильности выбора курса терапии.
При начале лечения на первых стадиях заболевания, прогноз благоприятен в большинстве случаев. Медикаментозный метод лечения, лучевая и химиотерапия показывают более 90% выживаемости в пятилетний период после терапии. Более позднее начало лечения снижает шансы на положительный эффект и ремиссию.
После окончания курса терапии необходимо регулярно проходить эндоскопическое исследование желудка с забором биоматериала на исследование. Первое такое обследование должно быть через 2-3 месяца по окончании терапевтических мероприятий. Впоследствии следует проходить эндоскопическое обследование два раза в год, в течение нескольких лет.
Среди всех злокачественных новообразований лимфома желудка встречается очень редко, составляя всего 1-3% от их числа, характеризуется медленным ростом и меньшей агрессивностью, чем раковые опухоли.
Отличие лимфомы от рака желудка в том, что это такая опухоль, что растет не из эпителия слизистой оболочки, а из клеток лимфоидной ткани, расположенной в толще самой желудочной стенки. Эта ткань представлена лимфатическими узлами и сосудами, которые находятся повсеместно и выполняют защитную функцию.
Не все лимфомы безобидны, некоторые их виды отличаются быстрым ростом и распространением метастазов. Поэтому очень важны раннее выявление и своевременное лечение патологии.
По международной классификации болезней МКБ 10 лимфома внутренних органов имеет код С85.7, в отличие от рака желудка, у которого общий код С16.
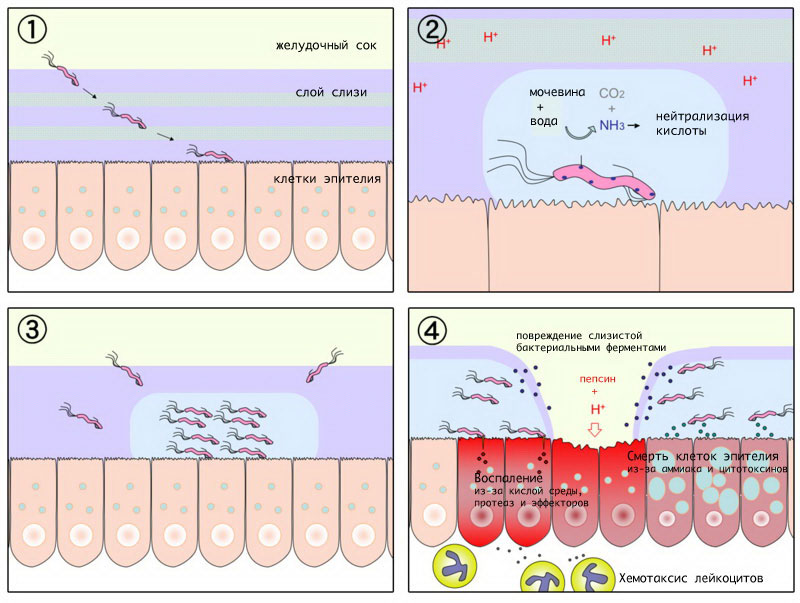
В патогенезе лимфомы ведущую роль играет безудержное деление клеток лимфоцитов, которые не успевают вызревать и приобретают атипичные злокачественные свойства. Их скопления образуют утолщения в стенке желудка, вызывая нарушение перистальтики, секреторной функции, болевые ощущения. Это и есть то, что называют лимфоидной инфильтрацией желудка. Часть лимфоцитов отделяется от инфильтрата, по лимфатическим сосудам попадает в лимфоузлы и внутренние органы, образуя метастазы.
Точная причина лимфомы, как и других злокачественных опухолей, не установлена. Однако многолетняя практика дает основание выделить факторы, играющие большую роль в развитии заболевания:
- Инфицирование желудка хеликобактером пилори – он выявляется у 95% больных.
- Ослабление иммунной системы – после тяжелых заболеваний, лучевой терапии, химиотерапии, у ВИЧ-инфицированных.
- Аутоиммунные заболевания — ревматоидный артрит, волчанка, болезнь Крона, язвенный колит, псориаз и многие другие.
- Длительный прием иммунодепрессантов (при лечении аллергии, аутоиммунных нарушений, после пересадки органов).
- Воздействие токсических веществ — медикаментов, промышленных факторов, алкоголя, табачного дыма.
- Влияние неблагоприятной экологической обстановки – химические выбросы, загазованность, радиационный фон.
- Наследственная предрасположенность.
У мужчин заболевание диагностируется в 3 раза чаще, в большинстве случаев в возрасте после 50 лет.
Симптомы лимфомы желудка
Изменений в самочувствии, которые бы однозначно указывали на присутствие именно этого заболевания, не отмечается. На ранней стадии симптоматика может отсутствовать в принципе. По мере развития патологии у пациента проявляются состояния, схожие с состояниями при гастрите, язвенной болезни либо раке желудка, в частности:
- тупая, монотонная, редко – приступообразная боль в эпигастрии, иногда активизирующаяся непосредственно после приемов пищи, иногда – не связанная с ними;
- тошнота, отрыжка, изжога, иногда – с забросом содержимого желудка в пищевод (гастроэзофагеальный рефлюкс), возможно, рвота;
- сниженный аппетит и преждевременное насыщение, как следствие, стремительная потеря веса до критических показателей;
- появление отвращения к отдельным продуктам и блюдам;
- повышение температуры тела до субфебрильной и избыточное потоотделение, особенно, во время ночного сна;
- анемия.
По мере развития опухоли, в зависимости от аспектов ее происхождения и роста, в рвотных массах могут наблюдаться примеси крови (гематемезис) как следствие язвенного поражения слизистой. Опасные кровотечения возникают при перфорации стенки желудка либо при проникновении лимфомы в крупный кровеносный сосуд.
Цитологическое исследование желудка. Гастрограммы

При цитологическом изучении материала, полученного из желудка с помощью гастробиопсии, в препаратах отчетливо определяют клеточные элементы слизистой оболочки желудка: покровно-ямочный эпителий, главные и обкладочные клетки желез.
Соотношение в цитологических препаратах клеточных элементов слизистой оболочки желудка, различная степень их дифференцировки, появление признаков дегенерации и атипии, а также появление лейкоцитов, ретикулярных и гистиоидных элементов позволяют выявить типы гастроцитограмм. которые наиболее свойственны тому или другому заболеванию желудка.
Гастроцитограммы больных хроническим гастритом характеризуются наличием клеток покровно-ямочного эпителия, которые располагаются преимущественно небольшими пластами и скоплениями.
Клетки имеют высоко- и низкоцилиндрическую форму, базально или центрально расположенное ядро. широкую,слабобазофильную цитоплазму.
Ядра клеток отличаются некоторым полиморфизмом, имеются все переходы от незрелых относительно крупных, светлых с нежносетчатым рисунком хроматина до зрелых небольших размеров, интенсивно окрашенных ядер.
Главные и обкладочные клетки желез обнаруживают в различном количестве, расположены разрозненно, небольшими округлыми группами или ровными рядами, в которых отмечается правильное чередование главных и обкладочных клеток.
В препаратах встречаются лимфоидные элементы и полиморфно-ядерные нейтрофильные лейкоциты.
В цитограммах при полипах желудка большое количество пластов и больших скоплений покровно-ямочного эпителия, встречаются железисто-подобные структуры. По сравнению с цитограммами при гастрите можно отметить преобладание молодых, незрелых клеток с укрупненными ядрами и нежным рисунком хроматина в них.
При язвенной болезни желудка в гастроцитограммах преобладают сег менто-ядерные нейтрофилы, кроме того, обнаруживаются в значительном количестве лимфоциты, плазматические клетки, эозинофилы, клетки гистиоидного тина, скопления полиморфных эпителиальных клеток. В эпителии обычно отмечают признаки дегенерации в виде вакуолизации цитоплазмы и ядер, кариолизиса, кариорексиса и плазмолиза.
Однако необходимо отметить, что при цитологическом исследовании материала при неопухолевых и опухолеподобных поражениях желудка далеко не всегда возможно диагностировать эти заболевания. Последнее зависит от того, что изменения в клетках носят однотипный характер и часто можно обсуждать только степень клеточной пролиферации, атнпии и перестройки эпителия по кишечному типу.
Из злокачественных новообразований в желудке наиболее часто встречается аденокарцинома трех видов адеиокарцинома с высокой и низкой степенью дифференцировки, а также аденокарцинома с выраженным слизеобразованием. Реже встречаются перстневидноклеточный и недифференцированный рак, а также другие неэпителиальные опухоли.
Цитограммы больных раком желудка характеризуются наличием клеток с морфологическими признаками злокачественности. Клетки располагаются комплексами, в виде железисто-подобных или папиллярных структур, разрозненно.
В комплексах и структурах отмечается беспорядочное нагромождение ядер. Клетки крупных размеров.
Ядра занимают почтя всю клетку, преимущественно неправильной формы, гиперхромиые с грубым, неравномерно распределительным хроматином, гипертрофированными множественными нуклеоламн.
Гистологическую форму опухоли не всегда удается установить, чаше это возможно в случаях аденокарциномы, где, как правило, обнаруживаются железисто-подобные структуры.
– Также рекомендуем “Цитологическое исследование печени. Цитологическое исследование поджелудочной железы.”
Оглавление темы “Цитологическая картина опухолей.”: 1. Цитологическое исследование материала из легких. Цитология эпителия пищеварительного тракта. 2. Цитологическое исследование желудка. Гастрограммы. 3. Цитологическое исследование печени. Цитологическое исследование поджелудочной железы. 4. Цитологическое исследование у гинекологических больных. Цитологическая картина рака молочной железы. 5. Цитология новообразований мочевыделительной системы. Цитология заболеваний простаты. 6. Цитология опухолей яичка. Цитология при заболеваниях кожи. 7. Цитологическая картина рака щитовидной железы. Новообразования серозных оболочек. 8. Мезотелиома. Нейрогенная опухоль. 9. Синовиома. Рабдомиосаркома. Сосудистая саркома. 10. Хондрома. Хондросаркома. Остеогенная саркома.
Диагностика злокачественной лимфомы желудка
Выявляется лимфома после проведения определенного количества анализов и аппаратных обследований.
Чтобы врач смог установить диагноз лимфома желудка потребуется провести следующие анализы:
- общий анализ крови. Благодаря анализу крови будет видно состояние СОЭ в крови, а также медики определяют микроцетарную анемию;
- биохимический анализ крови позволяет определить состояние организма в целом. Анализ крови при лимфоме укажет на нарушения в обменных процессах, может наблюдаться повышение щелочной фосфаты, лактатдегидрогеназа, креатина. Благодаря такому анализу выявляется лимфома и степень повреждений печени и почек, которую может вызвать злокачественная лимфома;
- анализ крови на онкомаркеры. Процессы, которые происходят в организме при развитии и образовании любой злокачественной лимфомы, сопровождаются скоплением в теле человека продуктов их жизнедеятельности. А самим организмом вырабатываются антитела, которые должны бороться с новообразованием и злокачественными частицами. Очень часто онкомаркеры можно обнаружить в крови даже при незначительно степени заболевания, если других внешних симптомов нет. По числу таких тел врач может делать выводы о степени поражения.
Диагностика лимфомы желудка заключается не только в проведении анализов, также потребуется пройти особые виды обследований, которые помогут составить полную картину, назначить лечение и сделать определенные прогнозы.
А именно:
- эндоскопическое исследование. Назначается сразу же после проведения анализов для уточнения диагноза. Благодаря исследованиям можно определить даже несущественные изменения на слизистом слое желудка. Пир проведении обследования большое значение имеет умение специалиста отличать лимфому желудка от язвы, гастрита и других заболеваний обследуемого органа;
- для уточнения диагноза эффективно проведение рентгеновского обследования. Но иногда на снимках лимфома очень схожа с карциномой, и чтобы установить точный диагноз потребуется проведение еще некоторых обследований;
- самую полную клиническую картину о состоянии пациента может дать только компьютерная томография. Благодаря ее проведению становится понятным степень протекания воспалительного процесса и распространения раковых слеток за стенки желудка;
- для подтверждения диагноза всегда необходимо проведение глубокой биопсии с применением диагностической лапаротомии. Но при таких исследованиях у 20% именно лимфома может не диагностироваться;
- цитологическое и гистологическое обследование пациента.
Только проведя все исследования, специалист может разработать эффективную схему лечения, которая будет состоять из различных мероприятий, направленных на полное уничтожение заболевания.
Заключение
От того, насколько правильно будет проведено лечение неходжкинской лимфомы, во многом зависит продолжительность жизни пациента. К сожалению, дать стопроцентную гарантию излечения и составить точный прогноз не в состоянии ни один врач. Не ответят доктора и на вопрос, сколько человек может прожить после хирургической операции, так как опухоль может повести себя по-разному, особенно если в организме остались метастазы. Однако шансы на достижение стойкой ремиссии при ранней диагностике и лечении намного выше.
Особенностью экстранодальной В-клеточной лимфомы маргинальной зоны MALT-типа
является гистологическое сходство с ассоциированной со слизистыми оболочками лимфоидной тканью: mucosa-associated lymphoid tissue (MALT). Термин «В-клеточная лимфома маргинальной зоны» подчеркивает генетическое сходство с В-клетками маргинальной зоны фолликула лимфатического узла.
Экстранодальные MALT-лимфомы
возникают в различных органах: желудке, кишечнике, слюнных железах, респираторном тракте, щитовидной железе, вилочковой железе, мочеполовом тракте, коже и др.
Наиболее часто опухоль
возникает в желудке. Характерной особенностью MALT-лимфом данной локализации является их антигенная зависимость от инфицирования слизистой оболочки желудка Helicobacter pylori (HP). Персистенция HP в слое желудочной слизи ведет к возникновению организованной лимфоидной ткани в слизистой оболочке желудка, а в дальнейшем и к возникновению опухоли, что позволяет рассматривать HP как этиологический фактор MALT-лимфомы желудка.
К ранним цитогенетическим изменениям при развитии MALT-
относятся t(ll;18)(q21;q21) и трисомия 3 — генетические повреждения, возникающие вследствие генетической нестабильности, что обозначается английской аббревиатурой «replication error repair (RER)», а также мутации p53 и c-myc.
На этой стадии заболевания рост лимфомной ткани
напрямую зависит от взаимодействия опухолевых В-клеток с Н. pylori-специфичными Т-лимфоцитами, присутствующими в опухолевом субстрате. В связи с этим эрадикация микроба может приводить к регрессии лимфомы.
В результате t(ll;18)(q21;q21)
происходит юкстапозиция гена API2 (apoptosis inhibitor-2), расположенного на 11-й хромосоме, и MALT-гена (MALT lymphoma-associated translocation gene) на 18-й хромосоме. Это одно из наиболее частых хромосомных повреждений при MALT-лимфомах (отмечается в 25-50% случаев).
Позднее может возникать t(l;14)(p22;q32)
, которая ассоциируется со способностью опухоли к автономному росту, потерей чувствительности к H. pylori и диссеминацией клеток за пределы желудка или кишки. Это связано с перемещением гена-супрессора bcl-10, расположенного в регионе 1р22, к гену тяжелой цепи Ig. Нарушение опухолевой супрессии способствует прогрессированию лимфомы.
Трансформация MALT-лимфомы
в опухоль высокой степени злокачественности может быть ассоциирована также с инактивацией гена р53, делецией р16 и t(8;14).

Иммунофенотип MALT-лимфом
характеризуется экспрессией пан-В-клеточных антигенов (CD19, 20 и 79а), поверхностных иммуноглобулинов, а также CD21 и CD35, характерных для В-клеток маргинальной зоны.
MALT-лимфома желудка
чаще возникает у пожилых лиц (медиана возраста — 57 лет). Различий заболеваемости между мужчинами и женщинами не отмечается. Клиническая картина зависит от стадии заболевания. На ранних стадиях MALT-лимфома характеризуется отсутствием симптоматики или минимальными проявлениями диспепсического и болевого синдрома и мало отличается от других хронических болезней желудка.
По мере прогрессирования
возникает выраженный диспепсический синдром (изжога, отрыжка воздухом или пищей), ноющие боли в эпигастральной области, чаще не связанные с приемом пищи. Болевой синдром больше напоминает хронический гастрит, чем язвенную болезнь. К особенностям, отличающим клиническую картину MALT-лимфомы желудка от других заболеваний этого органа (за исключением рака), относятся:
а) устойчивость симптоматики;
б) частые (чаще 3 в год) обострения болезни с постепенным нарастанием клинических проявлений поражения желудка.
Дальнейшее развитие MALT-лимфомы желудка
сопровождается появлением симптомов, характерных для злокачественных опухолей, — снижения аппетита, похудания, лимфаденопатии, лихорадки и других признаков опухолевой прогрессии.