Биопсия желудка с помощью эндоскопии: расшифровка результатов, что показывает?
Содержание:
- Подготовка к процедуре, ее проведение
- Разновидности биопсии
- Возможные осложнения
- Оборудование для взятия биопсии из пищеварительных органов
- Диета после биопсии
- Как проводят исследование биоптата
- Причины рака фатерова сосочка
- Описание гастроскопа
- Как проводится биопсия
- Показания для назначения биопсии желудка
Подготовка к процедуре, ее проведение
Манипуляция осуществляется в условиях стационара, но перед этим осуществляется тщательное обследование на предмет противопоказаний, а именно их наличие, отсутствие. Подготовка к ФГДС желудка с биопсией заключается в том, что ориентировочно за 10-13 часов нужно отказаться от приема пищи, питья. Это необходимо, потому что одним из главных условий для процедуры является ее проведение натощак. Только так можно обеспечить максимальную точность результатов.
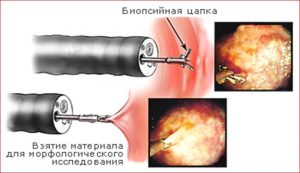
Наглядный пример забора материала для исследования
Важно! Перед началом нельзя не только пить воду, но и чистить зубы, жевать жвачку. В рамках подготовки желудочная область пациента просвечивается рентгеновскими лучами
Если отмечается нервное, слишком возбужденное состояние, то ему дается препарат успокаивающего действия.
Как готовиться к процедуре понятно, теперь пришло время разобраться в тонкостях осуществления забора биоптата. Происходит все достаточно быстро и просто. Итак, как делается биопсия желудка? Ниже предложено поэтапное описание.
- Пациент укладывается на кушетку, на левый бок.
- Посредством использования местной анестезии обрабатываются дыхательные пути, верхняя часть канала, соединяющего ротовую полость с желудком.
- Обязательно пациенту в рот вставляется загубник. Через это приспособление вводится прибор, оборудованный волоконной оптикой, для визуального обследования внутренних органов человека. На нем имеются щипчики, необходимые для отделения образца материала.
- Так же, как и при эндоскопии, трубка медицинского прибора вводится в горло, врач просит пациента несколько раз глотнуть, это необходимо, чтобы протолкнуть ее дальше. Обычно трудностей на этом этапе не возникает, потому что трубочка тонкая.
Все что происходит внутри, выводится в виде картинки на мониторе. Забор материала осуществляет эндоскопист. По завершению процедуры он выводит используемый прибор обратно.
Внимание! Если образцы материала нужно получить из нескольких отделов желудка, то забор осуществляется неоднократно. Болезненными ощущениями это обычно не сопровождается, максимум, это чувство дискомфорта
Сколько делается иссечение кусочка ткани? Это продолжается не более 15 минут.
Разновидности биопсии
Биопсия осуществляется:
- с помощью эндоскопии;
- хирургическим методом.
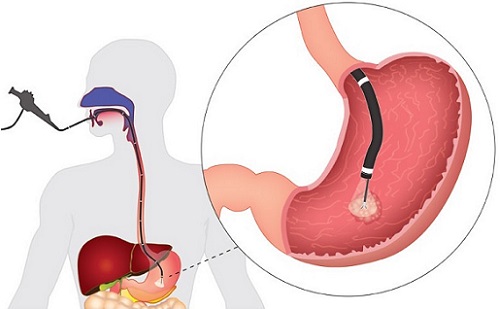
Существует несколько разновидностей процедуры в зависимости от метода выполнения процедуры:
- Прицельная (визуальная). Её делают, применяя специальное медицинское устройство, – гастроскоп. Этот прибор имеет вид длинной трубки с вмонтированной осветительной системой. На нем находится эндоскоп и микроинструмент, с помощью которого осуществляется забор материала из слизистой желудка.
- Поисковая. Проводят биопсионным зондом. При этом отсутствует визуальный контроль за проведением процедуры.
- Открытая. Проводится при хирургическом вмешательстве.
Возможные осложнения
Диагностика провоцирует осложнения в редких ситуациях. Обычно после её проведения больной еще некоторое время ощущает дискомфорт в эпигастральной области.
Незамедлительное обращение к специалисту необходимо в том случае, когда после биопсии наблюдаются такие реакции:
- острые боли в зоне желудка или живота;
- рвота густой и коричневой массой;
- высокая температура тела;
- одышка;
- болезненность в грудине;
- быстрое ухудшение самочувствия.
Эти признаки могут свидетельствовать о развитии таких опасных последствий, как:
- сепсис;
- обильное кровотечение;
- коллапс;
- присоединение инфекции;
- повреждение пищеварительных органов;
- аспирационный вид пневмонии;
- анафилактический шок (если у пациента аллергия на Лидокаин).
Подобные последствия возникают редко, но чтобы они не развивались, при вышеуказанных симптомах нужно обратиться к специалисту.
Биопсия желудка является одним из достоверных методов диагностики патологий органа. Она показывает заболевания, которые не выявили с помощью других исследований.
Осложнения при этом виде исследования встречаются достаточно редко, но все же есть риск:
- повреждения пищевода или желудка, в очень тяжелых случаях требуется выполнение реконструктивной операции;
- занесения инфекции;
- кровотечения в случае повреждения сосуда, обычно останавливается самостоятельно;
- аспирационной пневмонии, может возникнуть, если во время процедуры появляется рвота и определенная часть рвотных масс проникает в легкие, в этом случае требуется лечение антибактериальными препаратами.
Если через определенный период после того, как была проведена биопсия, возникают головокружения, боль в груди, нарушение дыхания, боль в горле, озноб, лихорадка, рвота «кофейной гущей», стоит немедленно обратиться к врачу.
Существует также небольшой риск развития инфекции груди, инсульта или сердечного приступа после ФГС.
Они, как правило, происходят у пожилых людей с плохим здоровьем. Эти серьезные осложнения очень редки в большинстве случаев.
Эндоскоп редко способен вызвать повреждения кишечника и привести к кровотечениям или перфорации, а также разрыву в кишечнике (это происходит примерно в 1 из 10 000 случаев).
Сильную боль в животе (он болит интенсивно и часто). Лихорадочное состояние. Затрудненное дыхание. Рвоту кровью или черный смолистый стул. Аллергическую реакцию на успокоительное ( в редких ситуациях).
В большей части ситуаций болезненность в области желудка и дискомфорт в районе брюшной полости не требуют терапии, эти состояния исчезают самостоятельно по истечении нескольких дней после проведенной процедуры.
https://youtube.com/watch?v=YIK81536Uts
Неприятные ощущения, расстройство и боль в определенных участках желудочно-кишечного тракта, возникшие после осуществления ФГС, могут быть провоцированы рядом причинных факторов.
Реальный риск повреждений прибором двенадцатиперстной кишки. Взятие образца ткани во время гастроскопии способно стать фактором появления болевых чувств, а также желудочно-кишечных кровотечений. Микротравмы желудка, пищевода или верхних участков толстого кишечника. При получении таких травм, один из данных органов периодически болит.
Следует подчеркнуть, что легкие боли в области желудка, также как тошнотворное чувство и ощущение раздражения в горле, появляющиеся после проведения ФГС, считаются нормальными явлениями.
Дело в том, что в пищевод и в полость внутренних органов вводится инородное тело, в связи с чем, существует вероятность легкого раздражения или микротравм ткани.
Подобные симптомы не представляют никакой опасности для здоровья больного и проходят самостоятельно через определенный период времени (зачастую в течение суток).
Медицинские эксперты рекомендуют пациентам быть экранированными регулярно. До и после проведения процедуры не следует игнорировать назначения врача-гастроэнтеролога.
Правильно выполненная биопсия с учётом всех показаний и противопоказаний не даёт осложнений. Однако у пациента могут иметься латентно протекающие состояния, которые дают нежелательные последствия при проведении процедуры:
- Кровотечение из разрушенного сосуда или при несвертываемости крови.
- Перфорация стенки желудка в месте язвенного дефекта.
- Коллапс.
- Боли после извлечения эндоскопа.
- Анафилактический шок при аллергии на лидокаин.
Несмотря на кажущуюся сложность, биопсия желудка достаточно безопасная методика исследования. При сомнении в диагнозе биопсия оказывает большую помощь специалисту и позволяет предотвратить тяжелые заболевания.
Оборудование для взятия биопсии из пищеварительных органов
Забора биоптата из желудка выполняют с помощью специального инструментария. Основным инструментом является фиброгастроскоп, представляющий собой жесткую, но гибкую трубку (зонд), дистальный (вводимый в полость пищеварительного органа) конец которого содержит отверстие инструментального канала. Через него выводят инструменты для проведения манипуляций по забору биопсийного материала, подаётся вода и возух. Помимо этого дистальный отдел фиброгастроскопа снабжён микроскопическими объективом и осветительным прибором. Блок управления аппаратом и окуляр для осуществления наблюдения за проводимыми манипуляциями находятся на его ручке.
Для забора через инструментальный канал фиброгастроскопа образцов на исследование используют микроскопические инструменты:
- Биопсийные щипцы, с помощью которых можно отщипнуть небольшой кусочек с поверхности подозрительного участка.
- Экстизионная петля, применяемая в том случае, когда необходима биопсия полипа желудка. Данный инструмент позволяет удалить новообразование, разрастающееся на стенках желудка, целиком.
Так же в операционной находятся контейнеры со специальными растворами, в которые помещают полученный биоптат для отправки его в лабораторию.
Диета после биопсии
Как только процедура окончена, врач предупреждает пациента о том, что питание должно строиться по особому меню в течение определенного времени. Кушать можно только спустя 3 часа. При этом не запрещается пить воду, желательно после термической обработки (кипяченую). Начинать прием пищи стоит с небольших порций — со столовой ложки. Если после этого не возникло дискомфорта или болевых ощущений, объем постепенно увеличивается.
Врачи рекомендуют начинать трапезу с полезной и легкой пищи. К ней относятся кисломолочные продукты: йогурт, кефир, бифидок, ряженка, и каши, например овсянка на пару. На протяжении двух суток после обследования не рекомендуется употреблять жирную, копченую, соленую или острую еду.
Строго запрещены алкогольные напитки в первые 3 дня после биопсии желудка.
Возможные последствия
Есть несколько факторов, при возникновении которых пациент должен сразу обратиться за медицинской помощью:
- повышенная температура тела в течение двух суток или более;
- тошнота и рвота с примесью крови;
- режущие, острые боли в желудке.
Наличие вышеперечисленных симптомов означает возникновение в организме воспалительного процесса.
Питание после процедуры должно быть легким, щадящим. Желательно кушать пресную пищу. Она не должна быть очень горячей или слишком холодной.
На протяжении двух-трёх суток пациенту следует придерживаться диеты, которая исключает употребление еды, раздражающей слизистую желудка. Также не рекомендуется принимать пищу, стимулирующую выработку соляной кислоты.
Отказаться на этот период следует от таких продуктов, как:
- копчености;
- соленья;
- приправы и специи;
- чипсы;
- орехи;
- газированные напитки;
- алкоголь.
https://www.youtube.com/watch?v=kmPY4rXevRk
Как проводят исследование биоптата
Взятый во время гастроскопии образец тканей помещается в контейнер с консервантом, маркируется, нумеруется и отправляется в гистологическую лабораторию.
Исследование проводит врач – патологоанатом. Из образца ткани нужно сделать тонкие срезы, пригодные для изучения под микроскопом (то есть почти прозрачные). Для этого материал нужно уплотнить и нарезать специальным режущим устройством.
Для уплотнения используется парафин (при плановом исследовании) или же образец замораживается (для срочного анализа).
Далее из застывшего плотного образца делаются микроскопические срезы. Для этого используется микротом.
Срезы помещаются на стекло и подвергаются окраске. Готовые препараты рассматриваются под микроскопом.
Патологоанатом при исследовании биоптата в своем заключении указывает:
- Толщину слизистой оболочки.
- Характер эпителия с уточнением степени секреции (атрофия, гипертрофия или нормальная секреция).
- Наличие дисплазии и метаплазии эпителия.
- Наличие воспалительной инфильтрации, глубина ее распространения, степень активности воспаления. Оценивается по количеству лимфоцитов, плазматических клеток, эозинофилов, инфильтрирующих слизистую.
- Признаки атрофии или гиперплазии.
- Наличие Helicobacter pylory и степень обсеменения.
Основные признаки злокачественной атипии клеток:
- Другие размеры клеток (опухолевые клетки, как правило, намного превосходят клетки нормальной ткани).
- Форма клеток. Отмечается полиморфизм, клетки совершенно разные по форме, что нехарактерно для нормальной ткани.
- Увеличение размеров ядра, полиморфизм, фрагментация ядер.
- Большое количество делящихся клеток в мазках.
- Нарушение нормальной связи между клетками: неразличимость клеточных границ или, наоборот, разобщенность клеток.
- Включения в цитоплазме, вакуолизация цитоплазмы.
Существуют достоверные морфологические изменения, которые относят к предраковымсостояниям,то есть при наличии таких изменений риск развития рака желудка в несколько раз выше:
- Аденоматозные полипы. Это доброкачественные новообразования, происходящие из железистых клеток. Имеют очень борльшую вероятность ракового перерождения.
- Кишечная метаплазия слизистой желудка. Это ситуация, когда часть желудочного эпителия замещается ворсинчатым эпителием кишечника.
- Хронический атрофический гастрит. При этом гастрите в биоптате слизистой выявляется резкое снижение количества желез.
- Хронический гастрит типа В. Это хронический антральный гастрит, ассоциированный с хеликобактерной инфекцией.
- Ксантомы желудка. Это скопления жировых клеток в слизистой желудка.
- Болезнь Менетрие. Заболевание, при котором происходит переразвитие слизистой желудка с развитием в ней аденом и кист.
Обычно достаточно исследования образца тканей под обычным световым микроскопом. Опытный врач способен быстро оценить морфологическую картину и увидеть атипию клеток. Но иногда для уточнения используются и другие методы:
- Электронная микроскопия. Исследование под электронным микроскопом позволяет рассмотреть все органоиды клеток. Изображения можно фотографировать и хранить в памяти компьютера для дальнейшего сравнения. Недостаток электронной микроскопии в том, что в поле зрения попадает только несколько клеток.
- Иммуногистохимические методы. Метод основан на принципе взаимодействия антиген-антитело. В некоторых сомнительных случаях применяются специальные сыворотки, содержащие антитела к некоторым молекулам, присущим только определенным опухолевым клеткам.
Причины рака фатерова сосочка
Причины возникновения опухоли точно не выяснены. Специалисты отмечают, что определенное значение имеет наследственная предрасположенность – заболевание нередко диагностируется в семьях, члены которой страдают семейным полипозом. Кроме того, у некоторых пациентов выявляется генетическая мутация K-ras. Установлено, что неоплазия может развиться в результате малигнизации аденомы фатерова соска. В список факторов риска также включают хронический панкреатит и заболевания гепатобилиарной системы.
Источником рака большого дуоденального сосочка являются трансформировавшиеся клетки эпителия слизистой двенадцатиперстной кишки, панкреатического протока либо общего желчного протока. Для новообразования характерен медленный экзофитный рост. По внешнему виду неоплазия напоминает папиллому, разрастание грибовидной формы или в виде соцветья цветной капусты. Реже выявляются эндофитные формы. При экзофитных формах рака большого дуоденального сосочка желтуха чаще ремиттирующая, при эндофитных – постоянная. Диаметр узла при его хирургическом удалении в среднем составляет 3 мм.
При микроскопическом исследовании выявляются клеточные скопления и отдельно лежащие эндокринные клетки веретенообразной, треугольной и цилиндрической формы. Число эндокринных клеток уменьшается по мере снижения уровня дифференцировки неоплазии. Обычно рак большого дуоденального сосочка прорастает общий желчный проток, возможно также поражение поджелудочной железы и стенки двенадцатиперстной кишки, лимфогенное и отдаленное метастазирование. Лимфогенные метастазы обнаруживаются у 21-51% больных. Отдаленные вторичные очаги выявляются достаточно редко. Обычно поражается печень, реже – кости, головной мозг, легкие и надпочечники.
Рак большого дуоденального сосочка может полностью обтурировать просвет желчного протока, реже выявляется стеноз. Даже при частичном сдавлении из-за отечности слизистой возникают грубые расстройства оттока желчи, становящиеся причиной развития механической желтухи. Появляется билиарная гипертензия, сопровождающаяся дилатацией желчевыводящих путей и протоков поджелудочной железы. Кишечная непроходимость развивается очень редко. При распространении процесса возможно прорастание стенки кишечника и распад неоплазии с развитием внутреннего кровотечения.
Описание гастроскопа
Термин «биопсия» пришел в медицину из греческого языка. Он образован от двух слов: «жизнь» и «внешний вид». Метод основан на том, что у пациента берут крошечный кусочек ткани и тщательно исследуют ее клеточный состав при большом увеличении. Биопсия различается по способу забора материала и по классу точности.
Классическая биопсия, которая имеет второе название – поисковая. Эту процедуру проводят на ранних сроках заболевания, когда расположение опухоли еще невозможно обнаружить визуально. Открытая биопсия, когда материал для исследования берут во время хирургической операции. Это может быть новообразование целиком или какая-либо его часть.
Гастроскоп дает возможность осмотреть стенки пищевода, желудка и двенадцатиперстной кишки. Это медицинское диагностическое оборудование имеет вид гибкой трубки значительной длины, в которой размещен источник света, оптическая система и собственно инструмент для взятия частички ткани. В качестве инструмента могут применяться щипцы, медицинский нож, петля или втягивающий электромагнитный прибор. Использование подобного оборудования позволяет получить образец из определенного участка органа.
- Классическая биопсия, которая имеет второе название – поисковая. Эту процедуру проводят на ранних сроках заболевания, когда расположение опухоли еще невозможно обнаружить визуально.
- Открытая биопсия, когда материал для исследования берут во время хирургической операции. Это может быть новообразование целиком или какая-либо его часть.
- Прицельная биопсия, которую можно проводить при обнаружении опухоли, когда врач может взять материал непосредственно из новообразования на границе со здоровой тканью. Прицельная биопсия проводится при помощи эндоскопа, под наблюдением УЗИ, под рентген-контролем или стереотаксическим методом.
Гастроскопия постоянно совершенствуется. Оборудование становится более точным и управляемым. Современный метод носит определенное название – эндоскопическая биопсия.
Как проводится биопсия
Фиброгастроскоп, с помощью которого проводится биопсия желудка, представляет собой гибкий зонд с объективом и источником света, а также отверстиями для подачи воды и откачки воздуха.
- Современные аппараты также оснащены цифровыми видеокамерами, которые выводят полученное изображение на экран монитора.
- Кроме этого, они имеют такое строение, что с их помощью можно проводить несложные эндоскопические операции – забор материала для исследования биопсийными щипцами, удаление полипов экстизионной петлей и т. п.
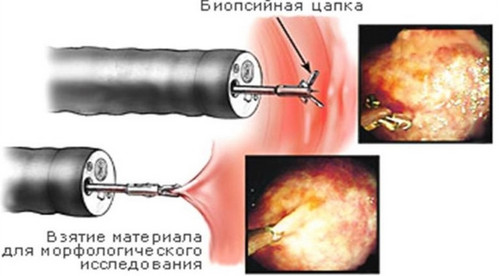
Важное правило, когда берется биопсия пищевода или желудка – взятие не одного, а нескольких образцов ткани, желательно с разных участков. Например, при гастрите необходимо получить не менее 4 образцов (2 фрагмента с передней и 2 фрагмента с задней стенок), а при опухоли, язве – 5-8 образцов
- Если процедура проводится не под общим наркозом, то ротовую полость пациента орошают 10% раствором лидокаина. Это необходимо для того, чтобы подавить рвотный рефлекс и сделать дальнейшее проведение зонда безболезненным.
- Далее пациент ложится на левый бок, ему в рот вставляется специальный загубник, предотвращающий смыкание челюстей, а дальше через него доктор-эндоскопист постепенно вводит зонд, осматривая пищевод, желудок и двенадцатиперстную кишку. Для лучшей визуализации слизистой оболочки попутно через зонд нагнетается воздух, благодаря чему расправляются складки, и улучшается обзор слизистой оболочки.
- Если патологические элементы видны плохо, то в некоторых случаях доктор сначала орошает желудок специальным красящим веществом. Это может быть раствор Люголя, конго красный или метиленовый синий. Здоровые и патологически измененные ткани по-разному впитывают краситель, поэтому лучше становятся заметными места для взятия образцов ткани.
- Далее выполняется сама биопсия. Врач через зонд вводит специальные щипцы, которые откусывают небольшие участки слизистой. При этом материал обязательно берется с нескольких мест, что повышает вероятность захвата патологически измененных тканей. Полученные образцы извлекаются наружу и помещаются в заранее подготовленные контейнеры.
- После завершения биопсии зонд извлекается наружу, и пациент может встать с кушетки. На протяжении нескольких часов запрещается принимать пищу, однако от горячего нужно воздержаться более длительный срок.
- Если нужен срочный ответ, то кусочки биоматериала замораживают и потом микротомом делают очень тонкие срезы, которые помещают на предметное стекло микроскопа, при необходимости окрашивают полученный материал специальными красителями и исследуют под большим увеличением.
- В стандартных же ситуациях, не требующих быстрого ответа, образцы заливаются парафином, также режутся на тонкие слои микротомом, окрашиваются и изучаются под обычным или электронным микроскопом.
- В случае Нр-биопсии 1 образец тут же помещается в среду, содержащую мочевину. H. pylori ее разлагает с образованием аммиака. О наличии или отсутствии данного микроорганизма судят по изменению цвета соответствующего индикатора тест-системы. Это быстрый уреазный тест, проводимый при эндоскопическом исследовании. Окончательный диагноз устанавливают при обнаружении бактерий в срезах тканей, окрашенных специальными красителями.
- Кроме этого существует бактериологический метод, когда взятый в ходе биопсии материал помещают на питательную среду, дающую рост хеликобактер, а также обнаруживают ДНК бактерии в исследуемом образце (ПЦР-диагностика).
Показания для назначения биопсии желудка
Аналогично любому иному обследованию органов ЖКТ, ФГДС имеет некоторые противопоказания. К их перечню относятся:
- инфаркт миокарда;
- острый воспалительный процесс в глотке либо ротовой полости;
- психические расстройства;
- болезни пищевода с признаками дисфагии;
- нарушения кровообращения в мозге.
При беременности ФГДС разрешено выполнять при настоятельной врачебной рекомендации. Желательно, чтобы манипуляции предшествовало рентгенологическое исследование ЖКТ, позволяющее исключить болезни пищевода. Его применение позволит точно выявить участок, где следует взять биопсию при ФГДС. Все противопоказания непременно должны быть озвучены пациенту перед проведением процедуры.
Биопсия желудка назначается при наличии следующих показаний:
- подозрение на предраковое состояние;
- гастрит в острой и/или хронической форме;
- язвенная болезнь с угрозой перерождения тканей в злокачественную опухоль;
- при поражении слизистой оболочки желудка, для уточнения площади резекции;
- для выявления хеликобактерий;
- подозрения на метаплазию;
- для мониторинга состояния органа после лучевого лечения или операций (особенно после удаления полипов).
Показанием для биопсии является наличие любых атипичных участков на теле желудка.
- патологии сердечно-сосудистой системы;
- состояние шока и сбои в работе ЦНС;
- заболевания ЛОР-органов, воспалительные процессы в глоточном отделе;
- гастрит эрозивного и флегмонозного типа;
- инфекционные поражения организма;
- узкий пищевод;
- непроходимость кишечного тракта;
- состояние, при котором пациент не может дышать через рот (заложенность носа из-за инфекций, поврежденная перегородка или наличие наростов различной природы);
- деструкция эпителия желудка;
- химические ожоги пищеварительной системы;
- неудовлетворительное состояние пациента (по общим показателям);
- расстройства психики.
Помимо прямых противопоказаний, необходимо брать во внимание и эмоциональное состояние человека. Если пациент не готов к процедуре и испытывает сильный страх, исследование не назначается

Биопсическое исследование обычно назначают, когда проведение других видов диагностики невозможно или неинформативно. Основная задача обследования – дифференциация уже поставленного диагноза, к примеру, подтвердить онкологическое заболевание можно только с помощью анализа тканей желудка. Выделяют следующие показания для проведения биопсии:
- оценка риска трансформации патологического процесса в желудке в язвенную болезнь и анализ уровня травм слизистых тканей;
- изучение характера новообразований (дифференциация полипов и рака);
- уточнение этиологии хронических заболеваний желудка;
- забор тканей для бактериологического посева и других лабораторных исследований;
- оценка скорости регенеративных возможностей желудочных стенок перед операцией по удалению новообразований;
- оценка хирургического вмешательства, обследование тканей после лечения.
Биопсию желудка может назначить лечащий врач, а также специализированные врачи – онколог, гастроэнтеролог или хирург.
В ряде ситуаций проведение гастробиопсии невозможно в силу следующих объективных причин:
- наличие эрозивного или флегмонозного гастрита, перфорации желудка;
- анатомические особенности строения пищевода;
- ОРВИ и другие острые инфекционные и вирусные заболевания;
- геморрагический диатез;
- воспалительный процесс в гортани и носоглотке;
- психические заболевания и шоковые состояния;
- острая сердечная недостаточность.
При выявлении противопоказаний к проведению назначают альтернативные методы диагностики или подбирают необходимую разновидность биопсии.