Желудочные зонды
Содержание:
- Уход за зондом, установленным для декомпрессии
- Методы зондирования при гельминтах
- Суть операции фундопликации
- Уход за назогастральным зондом, носовыми канюлями и катетером
- Гастростомия у детей
- Лапароскопическая фундопликация
- Послеоперационный период
- Кормление недоношенного малыша
- Ощущения пациента
- Как подготовиться к зондированию и гастроскопии?
- Возможные осложнения после операции фундопликации
- Чем можно заменить эндоскопический метод?
- Процесс установки зонда
Уход за зондом, установленным для декомпрессии
Зонд для декомпрессии желудка устанавливается на непродолжительное время (максимум несколько дней). Цель – аспирировать желудочное содержимое для разгрузки нижележащих отделов пищеварительного тракт
а (при обтурационной и паралитической кишечной непроходимости, стенозе привратника, после операций на органах брюшной полости).
Аспирацию проводят несколько раз в сутки шприцем или отсосом. Для того, чтобы зонд не засорился, его периодически продувают воздухом и меняют положение (покручивают, потягивают).
Часто используется двухканальный зонд для постоянной аспирации (по одному из каналов поступает воздух).
Нужно помнить о том, что при этом пациент теряет жидкость и электролиты, поэтому соответствующие потери должны восполняться внутривенным введением под лабораторным контролем электролитов крови.
После аспирации зонд промывается физиологическим раствором.
Количество аспирата измеряется и записывается (вычитая объем жидкости для промывания).
Об удалении зонда нужно думать в случае:
- Аспират за сутки не превышает 250 мл.
- Отходят газы.
- Выслушиваются нормальные кишечные шумы.
Методы зондирования при гельминтах

Дуоденальное зондирование для подтверждения описторхоза выполняется двумя способами:
- Трехфазным (классическим).
- Фракционным.
Первый вариант заключается в следующем: из 12-ти перстной кишки, печени, желчных протоков и пузыря забор сока осуществляется в 3 фазы. Делается забор образцов дуоденальной (12-ти перстной), пузырной и печеночной желчи.
На сегодняшний день специалистами используется более передовой метод, так называемый пятифазный фракционный:
- Первая фаза. В течение 20 мин. осуществляется забор части желчи из кишки, а также желудочного, кишечного и панкреатического сока. В итоге получается порция А исследуемой жидкости.
- Вторая фаза. После введения раствора магнезии, процедура зондирования длится 4-6 мин.
- Третья фаза. В течение 3-4 мин. зонд собирает жидкость внепочечных желчных путей.
- Четвертая фаза. Вырабатывается плотная желчь красно-коричневой или темно-оливковой окраски. В этой фазе делают забор порции В.
- Пятая фаза. Настает после того, как густая темная желчь опять приобретает светлый оттенок. Берется образец порции С.
Весь полученный материал изучается под микроскопом и анализируется бактериально. На присутствие описторхоза указывают отклонения в цвете каждой отдельно взятой желчи. При отсутствии паразита все образцы материала имеют прозрачность, любое помутнение подтверждает несомненное наличие гельминта его яиц и личинок.
Суть операции фундопликации
Гастроэзофагальный рефлюкс (ГЭРБ) – довольно распространенная патология. В норме пища свободно проходит по пищеводу и попадает в желудок, так как место перехода пищевода в желудок (нижний пищеводный сфинктер) во время акта глотания рефлекторно расслабляется. После пропускания порции пищи сфинктер вновь плотно сжимается и не дает содержимому желудка (пище, смешанной с желудочным соком) попадать обратно в пищевод.

общая схема фундопликации
При ГЭРБ этот механизм нарушен по разным причинам: врожденная слабость соединительной ткани, грыжа пищеводного отверстия диафрагмы, повышенное внутрибрюшное давление, расслабление мышц пищеводного сфинктера под действием некоторых веществ и других причин.

ГЭРБ
Сфинктер не выполняет функцию клапана, кислое содержимое желудка забрасывается обратно в пищевод, что вызывает многие неприятные симптомы и осложнения. Основным симптомом при ГЭРБ является изжога.
Любые консервативные методы лечения ГЭРБ в большинстве случаев достаточно эффективны, способны снимать симптомы на длительное время. Но необходимо отметить недостатки консервативного лечения:
- Изменения образа жизни и прием препаратов, снижающих выработку соляной кислоты, способны устранить только симптомы, но никак не влияют на сам механизм рефлюкса и не могут предотвратить его прогрессирование.
- Прием кислотоснижающих препаратов при ГЭРБ необходим длительное время, иногда – на протяжении всей жизни. Это может привести к развитию побочных эффектов, а также является существенной материальной затратой.
- Необходимость постоянных ограничительных мер приводит к снижению качества жизни (человек должен ограничивать себя в некоторых продуктах, спать постоянно в определенном положении, не наклоняться, не носить утягивающую одежду).
- Кроме того, примерно в 20% случаев даже соблюдение всех этих мер остается неэффективным.
Тогда встает вопрос об операции и устранении анатомических предпосылок рефлюкса.
Уход за назогастральным зондом, носовыми канюлями и катетером
Уход за назогастральным зондом, носовыми канюлями и катетером
Материалы и инструменты
Шприц Жане (150 мл), фонендоскоп, вакуумный отсасыватель, лоток, зонд назогастральный, физиологический раствор или специальный раствор (для промывания), глицерин, нестерильные перчатки, стерильные марлевые салфетки, емкость (для промывания катетера), шпатель, пластырь.
Алгоритм выполнения
Подготовительный этап
Следует идентифицировать пациента, представиться, объяснить цель и ход процедуры, которую предстоит провести.
Справиться, испытывает ли он какой-либо дискомфорт от зонда, если находится в сознании. Письменного подтверждения согласия не требуется.
Сначала гигиеническим способом следует обработать руки, осушить их, затем надеть перчатки.
Ход выполнения
Следует определить необходимость изменений. Осмотреть место введения зонда, уточнить, есть ли признаки раздражения или сдавления.
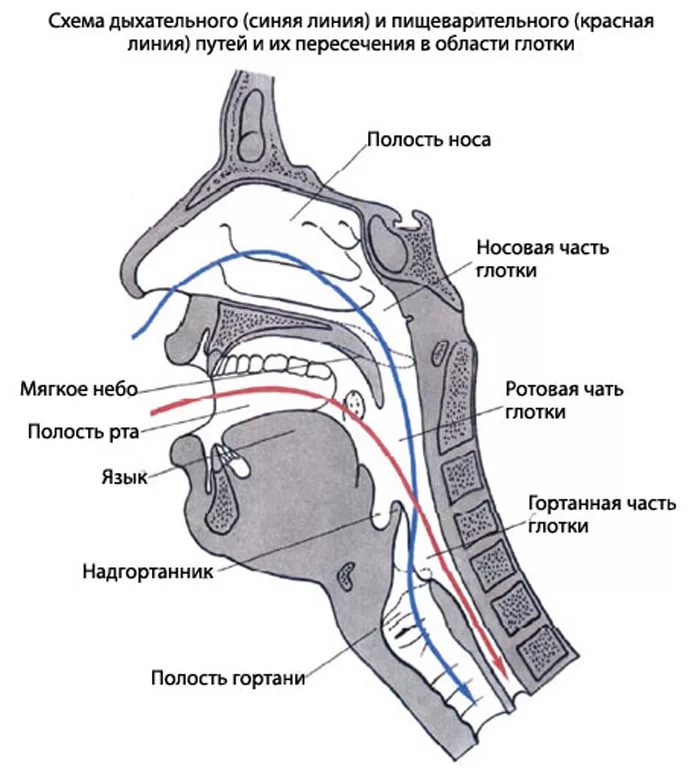
Попросить пациента открыть рот, чтобы увидеть в глотке зонд.
К назогастральному зонду следует подсоединить шприц с 10–20 см3 воздуха (для детей – 10 см3).
Ввести воздух при помощи стетоскопа, выслушивая при этом булькающие звуки в области эпигастрия.
Наружные носовые ходы следует очистить увлажненными физиологическим раствором марлевыми салфетками. На слизистую оболочку, соприкасающуюся с зондом (кроме манипуляций, связанных с оксигенотерапией), необходимо нанести вазелин.
Каждые 4 ч следует осуществлять уход за полостью рта, постоянно увлажняя полость рта и губы.
Промывание зонда нужно проводить с приподнятым головным концом.
Необходимо обеспечить проходимость зонда.
По указанию врача каждые 3 ч необходимо промывать зонд физиологическим раствором (20–30 мл). С этой целью подсоединить наполненный физиологическим раствором шприц к зонду.
Затем медленно осторожно ввести жидкость в зонд и провести аспирацию жидкости, обращая особое внимание на ее внешний вид и вылить в отдельную емкость. У пациента не должны возникнуть раздражения слизистых оболочек носа
У пациента не должны возникнуть раздражения слизистых оболочек носа.
Завершающий этап
Снять пластырь и вновь наклеить его, если он отклеился или загрязнился.
Утилизировать использованные материалы, предварительно продезинфицировав их.
Дезинфектантом или антисептиком обработать мембрану фонендоскопа.
Сняв перчатки, поместить их в контейнер для дезинфекции.
Гигиеническим способом обработать руки, осушить их.
Справиться у пациента о его самочувствии, если он находится в сознании.
Необходимо сделать запись в медицинской документации.
Оглавление книги
Гастростомия у детей
Гастростомия у детей применяется по тем же основным показаниям, что и у взрослых: для кормления, выключения пищевода, декомпрессии жел.-киш. тракта.
Г. для кормления наиболее часто накладывается у детей с рубцовым сужением или полной непроходимостью пищевода в результате его ожога; в дальнейшем гастростома может быть использована для бужирования пищевода.
При атрезии пищевода с наличием пищеводно-трахеального свища, когда при операции не удается наложить прямой анастомоз между отрезками пищевода, перевязка трахеопищеводного свища обязательно сочетается с Г.
Показанием к Г. для выключения пищевода является его перфорация во время бужирования, удаления инородного тела и других манипуляций.
Декомпрессивная Г. применяется при некоторых операциях на органах брюшной полости (пороки развития кишечника, перитонит). У таких больных через гастростому можно проводить интубацию кишечника, что является высокоэффективным средством предупреждения послеоперационных осложнений (аспирации желудочного содержимого, пареза желудка и кишечника, повышения внутрибрюшного давления, эвентрации).
Методом выбора является модифицированная Г. по Кадеру. У детей с рубцовыми сужениями пищевода, когда необходимо длительное пользование гастростомой, возможно применение Г. по Витцелю.
Техника операции у новорожденных
Доступ — верхняя срединная лапаротомия (см.). После выведения в рану стенки желудка на передней поверхности его в бессосудистой зоне ближе к большой кривизне атравматической иглой накладывают кисетный шов, диаметр к-рого не должен превышать 0,5—0,7 см. Кнаружи от первого шва на расстоянии 0,5 см накладывают второй кисетный шов, после чего просвет желудка вскрывают и вводят катетер Пеццера или трубку, желательно из термопластического материала. Внутренний кисетный шов затягивают, а высвободившуюся нить завязывают вокруг трубки для ее фиксации. Затем трубку погружают в желудок и завязывают наружный кисетный шов. Образовавшееся между швами тканевое кольцо предупреждает истечение желудочного содержимого.
Следующий этап операции — фиксация гастростомы к внутренней поверхности передней брюшной стенки. Слева от разреза производят дополнительный кожный разрез длиной ок. 1 см. Кровоостанавливающим зажимом, введенным в разрез, выпячивают внутрь глубокие слои передней брюшной стенки и в этом месте выводят нить от завязанного наружного кисетного шва. Затем ткани рассекают, гастростомическую трубку выводят через разрез наружу и фиксируют к коже. Желудок дополнительно фиксируют к брюшной стенке четырьмя швами атравматической иглой. Лапаротомный разрез послойно зашивают наглухо.
Послеоперационное ведение больных различно и зависит от цели операции. После наложения гастростомы для кормления питание начинают в первые сутки. У новорожденных для этого конец трубки подсоединяют к системе для капельного вливания. После декомпрессивной Г. трубку оставляют открытой. Каждые 3 часа трубку промывают. Вытекаемое содержимое и промывные воды исследуют для учета потерь электролитов, которые восполняют парентеральным введением солевых р-ров.
С 8—12-го дня, когда нормализуется функция жел.-киш. тракта, начинают кормление через рот; трубку удаляют. Обычно гастростома закрывается самостоятельно.
Осложнения не отличаются от осложнений после Г. у взрослых.
Библиография: Басов В. А. Замечания об искусственном пути в желудок животных, Спб., 1843; Д о л ец к ий С. Я. и Исаков Ю. Ф. Детская хирургия, ч. 1, с. 385, М., 1970; Русанов А. А. Рак пищевода, с. 107, Л., 1974; Ю хтин В. И. Гастростомия, М., 1967; Bradley R. L. Feeding gastrostomy, Amer. J. Surg., v. 108, p. 743, 1964; W i t z e 1 O. Zur Technik der Magenfistu-lanlegung, Zbl. Chir., S. 601, 1891.
Лапароскопическая фундопликация
Впервые лапароскопическая фундопликация была предложена в 1991 году. Эта операция возродила интерес к хирургическому антирефлюксному лечению (до этого фундопликация не была столь популярной).
лапароскопическая фундопликация
Суть лапароскопической фундопликации – та же: формирование муфты вокруг нижнего конца пищевода. Операция проводится без разреза, делается только несколько (обычно 4- 5) проколов в брюшной стенке, через которые вводятся лапароскоп и специальные инструменты.
Преимущества лапароскопической фундопликации:
- Малотравматичность.
- Меньший болевой синдром.
- Сокращение послеоперационного периода.
- Быстрое восстановление. По отзывам пациентов, перенесших лапароскопическую фундопликацию, уже на следующий день после операции уходят все симптомы (изжога, отрыжка, дисфагия).
Однако необходимо отметить и некоторые особенности лапароскопической операции, которые можно отнести к минусам:
- Лапароскопическая фундопластика занимает больше времени (в среднем на 30 минут длится дольше открытой).
- После лапароскопической операции выше риск тромбоэмболических осложнений.
- Лапароскопическая фундопликация требует специального оборудования, высокой квалификации хирурга, что несколько уменьшает ее доступность. Такие операции, как правило, платные.
Послеоперационный период
- В первые сутки после операции в пищеводе оставляется назогастральный зонд, проводится инфузия жидкости и солевых растворов. Некоторые клиники практикуют раннее (через 6 часов) питье.
- Назначаются антибиотики для профилактики инфекции, обезболивающие препараты.
- На следующий день рекомендуется вставать, можно пить жидкость.
- На вторые сутки проводится рентгеноконтрастное исследование проходимости пищевода и функционирования клапана.
- На третьи сутки разрешается прием жидкой пищи (овощной бульон).
- Постепенно диета расширяется, можно принимать протертую, затем мягкую пищу небольшими порциями.
- Переход к обычной диете происходит в течение 4 -6 недель.
Так как при фундопликации по сути создается клапан с пропуском «в одну сторону», после такой операции пациент неспособен к рвоте, а также у него не будет эффективной отрыжки (воздух, скопившийся в желудке, не сможет выйти наружу через пищевод). Пациентов об этом предупреждают заранее.
По этой причине больным, перенесшим фундопликацию, не рекомендуется употребление большого количества газированных напитков.
Кормление недоношенного малыша
Если ребенок родился недоношенным, в зависимости от степени его развития могут назначить искусственное кормление, если у него еще нет сосательных и глотательных рефлексов.
Кормление через зонд новорожденного может быть осуществлено двумя способами:
- Введение предусмотрено на период одного кормления, а потом его извлекают.
- Для многоразового использования приспособление вводится один раз и не извлекается.
Вводить зонд новорожденному нужно очень аккуратно. Перед этим нужно измерить расстояние от переносицы до грудины. Перед введением нужно влить в трубочку немного молока для последующей проверки, что установка прошла верно.
Кормление ребенка через зонд должно проводиться крайне осторожно. Нужно все время следить, чтобы ребенок не давился и свободно дышал
Если во время поступления молока началась рвота, то нужно повернуть малыша на бочок и прекратить кормить. Позже, когда ребенок сможет глотать, можно будет давать молоко или смесь через пипетку.
Ощущения пациента
Дуоденальное исследование – неприятный для пациента процесс. При глотании трубки может возникать тошнота, аспирация из-за слюноотделения. Поэтому необходимо использовать позу лежа на боку – слюна будет стекать в специальный лоток или на пеленку. Состояние больного может ухудшиться при введении препаратов – наступает диарея или ощущение брожения в кишечнике. Неприятным симптомом часто становится падение артериального давления и изменение показателей пульса.
Исследование является крайне неприятным для пациента. Процесс заглатывания оливы и зонда может вызвать позывы тошноты. Во время выполнения исследования постоянное слюноотделение может спровоцировать аспирацию. Именно поэтому поза на боку является оптимальной – слюна стекает в лоток или на пеленку. После применения сернокислой магнезии в качестве раздражителя может возникнуть диарея.
В СССР был запатентован физиологичный и не причиняющий дискомфорта пациенту раздражитель – кислород, подогретый до температуры 350 С. Он раздувает петли кишечника, которые прижимая желчный пузырь к печени, выдавливают желчь. Кроме того, кислород обладает нейрогуморальным желчегонным действием. А после процедуры пациент не получает осложнений в виде поноса, бродильных процессов и других неприятных последствий.
Как подготовиться к зондированию и гастроскопии?
Накануне зондирования пациенту разрешается легкий ужин не позднее 18 часов. С утра в день исследования запрещается курить, пить, принимать лекарства, завтрак планируется после процедуры. Все лекарственные препараты отменяют за 24 часа. Желудочное зондирование необходимо выполнить натощак, поэтому для удобства пациента оно производится в первой половине дня.
Подготовка к зондированию желудка включает беседу врача с пациентом, разъяснение целесообразности и значения исследования. Если во рту больного имеются съемные зубные протезы, то их следует вынуть. Человеку, нуждающемуся в гастроскопии, также нужна психологическая подготовка, рассказ о методе, его значимости в диагностике. Это помогает преодолеть страх.
Позволительно принимать успокаивающие средства за час перед процедурой. Питание перед гастроскопией требует исключения всех раздражающих факторов за несколько дней до проведения процедуры (как минимум за 48 часов). Запрещено принимать алкоголь в любом виде, острые и жареные блюда, животный жир.
Допускается время от последнего приема пищи не менее 8–10 часов. Пить воду и курить нельзя 4 часа. В день исследования отменяются все лекарственные препараты в капсулах и таблетках. Приходить в лечебное учреждение нужно в свободной одежде, без стягивающих поясов и белья.
Перед манипуляцией пациенту предлагают снять очки, зубные протезы, контактные линзы, зубные протезы. Для более комфортного состояния нужно сходить в туалет. После процедуры с применением снотворных средств или наркоза некоторое время остается вялость, слабость. Поэтому пациенту не рекомендуется садиться за руль, заниматься потенциально опасной работой.
До начала обеих процедур необходимо предупредить врача о наличии аллергии на лекарственные препараты, пищевые продукты. Некоторые пациенты настроены обследовать пищеварительный тракт только «без глотания трубки», тогда им предлагается современная замена.
Возможные осложнения после операции фундопликации
Процент рецидивов и осложнений остается достаточно высоким – до 20%.
Возможные осложнения во время операции и раннем послеоперационном периоде:
- Кровотечение.
- Пневмоторакс.
- Инфекционные осложнения с развитием перитонита, медиастинита.
- Травма селезенки.
- Прободение желудка или пищевода.
- Непроходимость пищевода вследствие нарушения техники (слишком затянутая манжета).
- Несостоятельность наложенных швов.
Все эти осложнения требуют раннего повторного оперативного вмешательства.
Возможны симптомы дисфагии (нарушение глотания) по причине послеоперационного отека. Эти симптомы могут сохраняться до 4-х недель и не требуют специального лечения.
Поздние осложнения
- Стриктура (сужение пищевода) вследствие разрастания рубцовой ткани.
- Выскальзывание пищевода из сформированной манжетки, рецидив рефлюкса.
- Сползание манжеты на желудок, может привести к дисфагии и непроходимости.
- Формирование диафрагмальной грыжи.
- Послеоперационная грыжа передней брюшной стенки.
- Дисфагия, метеоризм.
- Атония желудка вследствие повреждения ветви блуждающего нерва.
- Рецидив рефлюкс-эзофагита.
Процент послеоперационных осложнений и рецидивов зависит в основном от навыков оперирующего хирурга. Поэтому операцию желательно проводить в надежной клинике с хорошей репутацией у хирурга с достаточным опытом проведения таких операций.
Чем можно заменить эндоскопический метод?
Альтернативным методом, не требующим глотания трубки, является специальная диагностическая капсула. Исследование пока не применяется в государственных учреждениях из-за своей дороговизны, но используется в частных клиниках.
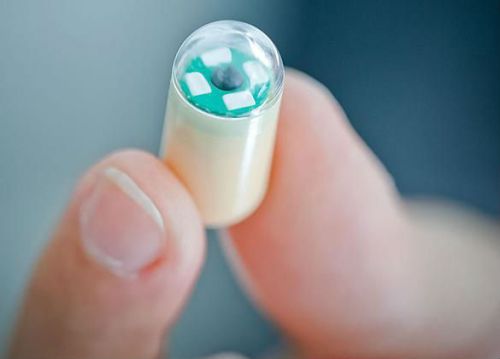 Капсула имеет размер около 15 мм, она оснащена специальной видеокамерой с записывающим и передающим устройством
Капсула имеет размер около 15 мм, она оснащена специальной видеокамерой с записывающим и передающим устройством
Программа обеспечивает непрерывную работу в течение семи часов. Выводится из организма через кишечник естественным путем. Исследование не требует специальной подготовки. Капсулу проглатывают, запивая водой. Она проходит весь пищеварительный тракт, записывая информацию.
Просмотр дает возможность поставить диагноз, но исключается взятие материала для биопсии, использование в лечебных целях.
Современные аппаратные методы диагностики патологии желудка возникли из практики. Необходимость исследований не вызывает сомнений. Распространенность гастритов у взрослого населения достигает характера эпидемии. Поэтому и наблюдается рост злокачественных опухолей. Задача научных разработок — получение достаточно информативных способов обследования.
Процесс установки зонда
Процесс установки назогастрального зонда состоит из ряда четких и отработанных действий. Основное требования для его правильной установки заключается в том, чтобы больной был в сознании, предварительно ему необходимо объяснить весь процесс.
Установка – процесс не слишком сложный, но в случае установки назогастрального зонда на дому, лучше, если этим будет занимать специалист. В целом же процесс проходит в несколько этапов.
Подготовка
Заключается в приготовлении всего необходимого (зонд определенной длины и диаметра, шприц Жане объемом от 150 до 200 миллилитров, несколько зажимов, маркер, анестетик, глицерин или лидокаин). Также необходимо объяснить человеку предстоящую процедуру, если он в сознании.
Установка
Перед началом установки используемое приспособление рекомендуется поместить в холодильник, дабы придать трубке жесткость, что поспособствует ее более легкому прохождению. Кроме того, холодное тело трубки снизит рвотный рефлекс.
Также предварительно необходимо продезинфицировать руки, а пациенту, даже если дело касается лежачего больного, придать положение тела сидя или полусидя.

Дальнейший порядок действий такой:
- Проверить проходимость ноздри для введения. Для этого поочередно зажимается каждая ноздря и выполняются дыхательные движения, в некоторых случаях приходится прочищать нос;
- На зонде делается несколько отметок. Сначала расстояние от мочки уха до рта, затем, от ротовой полости до мечевидного отростка грудины. Первый отрезок говорит о достижении гортани, второй показывает длину, на которую трубку необходимо поместить внутрь;
- Для снижения рвотного рефлекса и устранения неприятных ощущений назальная полость и отдел глотки обрабатывается лидокаином;
- Конец зонда, который будет помещать в тело человека, смазывается тем же лидокаином или глицерином, что обеспечивает его легкое и беспрепятственное продвижение;
- Через носовой ход трубка доводится до гортани (1 отметка), после чего человек должен делать глотательные движения, способствуя ее дальнейшему продвижению;
- Как только продвижение приспособления достигнет второй отметки, зонд оказывается в желудке, дальнейшее движение прекращается;
- Теперь необходимо проверить правильность положения трубки. Для этого берется шприц и через верхнюю воронку выпрыскивается до 30 миллилитров теплой кипяченой воды. Если при прослушивании брюшной полости слышится некое подобие «бульканья», все сделано правильно;
- Воронку на наружном конце зонда необходимо перекрыть колпачком, а сам конец закрепить, пристегнув его булавкой к воротнику либо приклеив пластырем.














