Причины появления оксалатов в моче и способы лечения
Содержание:
Диагностика

Для диагностики потребуется сдать суточный анализ мочи на соли оксалаты, в которой биохимически или с помощью микроскопии будет определено содержание солей. Анализ крови поможет оценить функцию почек. После хирургического удаления камней определяют их химический состав.
Эта процедура также покажет содержание солей в мочевыводящей системе. Для определения размеров и положения камней в почках потребуется компьютерная томография (КТ) или УЗИ.
После первичной диагностики врач может рекомендовать дополнительные тесты, чтобы подтвердить диагноз и посмотреть, как заболевание повлияло на другие системы организма:
- генетические исследования для поиска наследственных причин;
- биопсия почек;
- эхокардиограмма для диагностики оксалатных отложений в сердце;
- биопсия костного мозга для проверки наличия солей в костях;
- биопсия печени для поиска дефицита ферментов (необходима только в редких случаях, когда генетическое тестирование не выявило причину оксалурии).
Диагностика оксалурии у детей раннего возраста затрудняется тем, что до 5 лет признаки заболевания практически отсутствуют. При подозрении на нарушение обмена солей у ребенка рекомендуют в первую очередь сдать на анализ мочу.
Анализ мочи и оксалаты кальция
Обычно оксалаты у детей обнаруживаются случайно при сдаче очередного общего анализа мочи. В такой ситуации врач назначает повторный анализ. Однократное обнаружение оксалатов в моче у ребенка патологией не является. Однако если соли оксалатов обнаружены в моче при повторном ОАМ, ребенок направляется на сдачу анализа суточной мочи.

Готовим ребенка к анализу мочи правильно
За двое суток до сдачи анализа родителям рекомендуют кормить ребенка обычной, привычной для него пищей, исключив острые и соленые блюда. Не следует вводить новые продукты или давать какой-либо продукт в большом количестве.
Накануне сдачи анализа отменяется прием лекарственных средств, но только с разрешения педиатра.
Сбор мочи на анализ осуществляется со второй порции. То есть после пробуждения первый раз ребенок должен помочиться в унитаз. После этого вся урина в течение дня собирается в стерильную тару. Сбор мочи проводится в течение одних полных суток. Последняя порция мочи, собираемая для анализа, будет утром следующего дня.
После этого вся моча перемешивается, 100 мл отбирается в стерильный контейнер и отвозится в лабораторию. На отдельном бланке нужно написать время начала и окончания сбора мочи, собранный объем.
У младенцев собрать анализ суточной мочи практически невозможно. В этом случае сдается несколько порций урины, собранной в течение дня. Для облегчения сбора разработаны специальные мочеприемники. Они универсальны, подходят для девочек и мальчиков до 1 года.
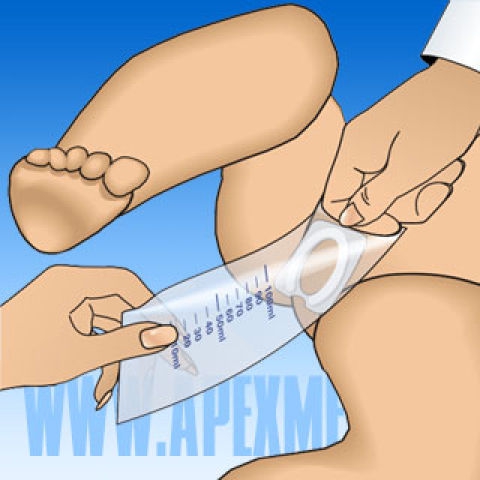
Мочеприемник приклеивается на кожу вокруг отверстия уретры новорожденного. После мочеиспускания, мочеприемник снимается, моча переливается в контейнер. В лаборатории мама должна сообщить время сбора анализа и характер питания ребенка – грудное, смешанное или искусственное вскармливание.
Норма оксалатов для детей разного возраста
В зависимости от возраста ребенка существует следующая норма содержания оксалатов в моче
- у детей до 3 лет – 0.5 мг/кг массы тела;
- у детей до 5 лет – до 12 мг в сутки;
- у детей старше 5 лет – до 20 мг в сутки.
Если содержание солей щавелевой кислоты в моче больше указанных, то у ребенка могут появиться патологические симптомы оксалатурии
- частые позывы к мочеиспусканию;
- изменение цвета и запаха мочи;
- повышенная утомляемость, усталость, раздражительность;
- периодические тянущие боли в животе и пояснице.
Соли оксалатов и их воздействие на организм
Итак, что такое «оксалаты» и какова их роль в организме? (Если вам это не интересно, сразу переходите к «причинам»).
Структура оксалатов нерастворима и тверда, в виде бесцветных кристаллов, по своей сути – это щавелекислые соли. В природной среде в большом количестве содержаться в составе этандиоевой (щавелевой) кислоты, присутствующей в кислой структуре многих растений (ревеня, гречихи, щавля и многих других).
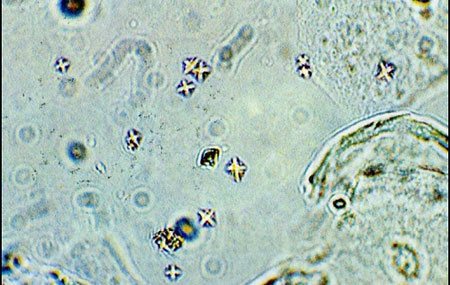
«Квадратные звездочки» — это соли оксалатов в анализе, фото
Изрядное их количество содержится даже в листьях чая. Абсорбируя из продуктов примерно до 5% оксалатов, организм большее его количество (почти 95%) выводит из организма мочой – от 20 до 40 мг за сутки, что соответствует норме оксалатов в моче. Способность легкого соединения щавелевой кислоты с кальцием, при разных процессах, обусловливает ее полезные и вредные свойства.
Полезные свойства оксалатов кальция, обусловлены попаданием их в организм лишь в органическом виде. К примеру, если выпить чистый натуральный сок из овощей или фруктов с большой макроконцентрацией этандиоевой кислоты, его полезные минералы полностью усвояться и впоследствии без ущерба выведутся организмом.
Именно в комбинации с кальцием, в органическом состоянии, соли щавелевых кислот играют большую вспомогательную роль в усвоении кальциевых минералов системой ЖКТ и стимуляции перистальтики.
Это может привести к кальциевой недостаточности и патологическим разрушениям в костных структурах. А большая концентрация неорганических оксалатов кальция, не усвоенных организмом может выпадать в виде кристаллических осадков в различных органах организма.
Если этот процесс происходят в системе ЖКТ, это чревато повреждением слизистой оболочки кишечника, но более серьезные нарушения наносит осадок оксалатов в почечных структурах, образуя оксалатные камни.
Кристаллическая структура конкрементов легко повреждает эпителиальные канальцы почек, провоцируя кровотечения. Размеры их могут быть самыми разнообразными и различной конфигурации – коралловидной, шиповидной, либо с разнообразными наростами.
Особенности лечения
Лечение этой болезни, прямо скажем, дается нелегко. Родители должны набраться терпения, проявить серьезность, тщательность в исполнении всех предписаний врача. Самое главное — обеспечить своему ребенку:
- Нормальный образ жизни.
- Строгую диету.
- Питьевой режим, необходимый при данной патологии.
- Предписанную терапию.
Врач назначает специальные препараты, а именно:
- Мембраностабилизаторы.
- Антиоксиданты.
- Ретинол.
Все эти препараты должны приниматься строго по назначению.
Диета с лечебной целью
Диета ребенка при оксалатах в моче — важнейший фактор лечения. Тут есть ряд основных положений. Исключить из рациона продукты с повышенным содержанием щавелевой кислоты, а именно:
- чай;
- какао;
- шоколад;
- петрушка;
- шпинат;
- свекла;
- щавель;
- ревень;
- сливы.
Допускаются ограниченно следующие продукты:
- морковь;
- лук;
- зеленая фасоль;
- помидоры;
- цикорий;
- бананы;
- абрикосы;
- смородина;
- баклажаны;
- салат;
- горох;
- тыква;
- цветная капуста.
Изгоняют оксалаты из организма продукты:
- груши;
- яблоки;
- отвар из листьев винограда;
- отвар из грушевых листьев;
- отвар из листьев смородины;
- компот из кожуры груш и яблок.
Необходимо включить в рацион:
- молоко;
- сметану;
- твердый сыр;
- сливочное масло;
- подсолнечное масло;
- картофель;
- белокочанную капусту;
- отварное мясо индейки, курицы, утки;
- крупы;
- выпечку.
Режиму питья — особое внимание. Ребенок должен потреблять много жидкости в виде негазированной воды, отваров, компотов, свежих соков из овощей и фруктов, не обозначенных в списке противопоказанных, — до 2 литров в день
Много пить вечером, чтобы избежать появления кристаллов. Кормить ребенка следует по 5-6 раз в день.
Если диета не помогает
В лечении оксалурии диета наряду с медикаментозным имеет основополагающее значение. Она должна помогать. Если же нет, то причин может быть несколько, причем самых неожиданных.
- Диета просто не соблюдается. Например, мама уходит на работу, а питание больного ребенка поручает бабушке. Бабушка может иметь свое мнение на этот счет, как то: «мы диет не соблюдали, а выросли», «ребенка нужно как следует накормить» и так далее. В этом случае процесс нужно брать в свои руки.
- Болезнь определена неправильно. Если есть сомнение в постановке диагноза, нужно поменять врача и провести повторное обследование.
- Сама диета назначена неправильно.
Чтобы понять, как организм ребенка реагирует на те или иные продукты, нужно регулярно проводить тест-контроль рН. Это делается с помощью специальных недорогих тест-полосок или ручного электронного рН-метра.
Показания должны быть в пределах 6,0-6,4 утром и 6,4-7,0 вечером. 5,0 — кислая среда, именно она и провоцирует образование оксалатов. Тестирование необходимо проводить за 1 час до еды или спустя 2 часа после еды. Тогда показания будут верными.
Эффективные методы лечения
Для того, чтобы назначить лечение, врачу нужно определить,
почему в моче стало много минералов. Лечение заключается в подборе диеты и
лекарственных препаратов с учетом типа солевого осадка.
Основные
действия при лечении
Первоначально врач определяет, не связано ли появление
осадка с погрешностями в питании. Если это так, педиатр рекомендует матери
правильно малыша. Если проблема возникла у грудного ребенка, следует
пересмотреть рацион матери.
Зачастую появление солей в моче ребенка зависит от питания матери или самого ребенка
Если же в ходе обследования было выявлено заболевание, дополнительно
к диете назначают лекарственные препараты.
Диета
Лечебный рацион напрямую зависит от типа осадка.
- Ураты. Следует ограничить употребление мяса, жирной рыбы, крепких бульонов. Исключить кофе и шоколад. Полезно пить чистую воду, есть блюда из круп, фрукты и овощи.
- Фосфаты. Следует ограничить употребление рыбы и молочных продуктов.
- Оксалаты. Ограничивается употребление свеклы, шпината, щавеля, крепких бульонов. Полезно пить чистую воду, есть морепродукты, овощи, крупяные блюда.
При любом типе осадка полезно пить больше чистой воды. Он
вымывает кристаллы минералов из почек и мочевыводящих путей, препятствует их
отложению.
Медикаментозное
лечение
Подбор лекарственных препаратов осуществляется только врачом
на основании результатов анализов.
- При
выявлении уратов назначают лекарства, снижающие кислотность мочи.
Дополнительно рекомендованы мочегонные средства и фитотерапия. - При
обнаружении оксалатов показаны витамины — ретинол, токоферол, пиридоксин. - Выявление
фосфатов лечится витамином Д.
Накопление солей в моче — это не безвредное состояние.
Откладываясь на стенках мочевого пузыря и мочеточников, кристаллы царапают слизистую,
способствуют хроническому воспалению. В последующем осадок превращается в
камни, у ребенка развивается мочекаменная болезнь.
Другие причины
Когда у ребенка происходит изменения урины, родители думают, что у него проявилось серьезное заболевание. Но не всегда это так. После сдачи анализов врач может не выявить патологий в организме, но урина будет мутной. Это случается потому, что родители ребенку дают много витаминов, которые могут быть вредными для чада.
Цвет мочи может меняться из-за излишней витаминизации
Врачи говорят, что витаминизация – это хорошо, когда в меру. Закармливание препаратами может иметь негативные последствия. Одним из них является помутнение мочи. Также у малыша может проявляться аллергия, что опасно для него в раннем возрасте. Иногда нарушается работа печени.
Моча мутнеет по причинам появления в ней:
- Фосфатов.
- Оксалатов.
При таких проблемах важно посещать клинику и сдавать там анализы
Моча с осадком
Урина должна быть в идеале желтоватого цвета, без осадков. Если материал будет контактировать с воздухом, там обязательно будет осадок. Это нужно помнить. Когда в моче попадаются хлопья — это говорит об инфекции. Также осадок может проявиться при физической перегрузке организма, когда жарко на улице. Потому ребенка летом надо защищать от солнца.
Урина должна быть в идеале желтоватого цвета, без осадков
Помутнение после антибиотиков
От таких препаратов возникает стресс, если их долго принимать. Организм будет сопротивляться лекарствам. Наиболее сильно в этот момент работают почки, в результате в моче может проявляться осадок.
Если от приема антибиотиков отказаться нельзя, то вместе с ними ребенку стоит давать пить отвары из трав, которые усиливают выделение урины. Это может быть, например, отвар из ромашки.
Цвет мочи может меняться после приема антибиотиков
Помутнение после заболевания
Когда ребенок болеет, его организм ослабляется, а потому ему потребуется определенное время, чтобы восстановиться. Часто причиной ослабления организма становится помутнение урины, особенно, после простуды и ОРВИ.
Помутнение в вечернее время
Такое может происходить даже со здоровым малышом. Это говорит о переутомлении. Патологии в таком случае нет никакой.
Помутнение после отравления
Тут может не только измениться цвет урины, но появиться сильный ее запах. Это говорит о том, что печень усиленно работает, в моче могут быть эритроциты
Важно проконсультироваться с доктором, который поможет поддержать организм в этот период
Как правильно сдать анализ мочи
Раньше, чтобы собрать урину у ребенка до года, нужно было выкладывать его голенького на пеленку и дежурить, чтобы не пропустить долгожданную струйку. Теперь же можно использовать современные медицинские приспособления – мочеприемники. Для мальчиков и девочек разработаны отдельные модели, согласно физиологии полов.
 Мочу необходимо собирать правильно
Мочу необходимо собирать правильно
Чтобы получить результат исследования мочи, необходимо придерживаться правил при сборе:
- емкость, в которую собирается материал, должна быть сухой и чистой;
- нужно использовать стеклянные или пластиковые стаканчики для анализов, которые продаются в аптеках;
- перед сбором наружные половые органы моются, чтобы в анализ не попали лишние микроэлементы;
- сдавать нужно утреннюю урину;
- чтобы она не изменила состав перед исследованием, ее надо доставить в лабораторию в течение 1,5 часа после сбора.
Возможные патологии
Мутная моча у ребенка может стать симптомом одного из следующих заболеваний:
- ОРВИ. Распространение вирусной инфекции провоцирует воспалительные процессы в организме. Из-за этого моча становится мутной, в ней обнаруживаются лейкоциты и эритроциты.
- Цистит. Болезнь сопровождается сильным воспалением, локализованным на поверхности мочевого пузыря. От такой проблемы чаще страдают девочки. Заболевание сопровождается болезненными ощущениями, трудностями при мочеиспускании. Если оно переходит в запущенную стадию, появляются белые хлопья в моче у ребенка.
- Пиелонефрит. Воспалительный процесс зарождается в почечной лоханке, а затем распространяется на все близлежащие ткани. Урина при этом становится бледной, отличается мутностью и неприятным запахом. Если заболевание активно прогрессирует, наблюдается моча с хлопьями.
- Гломелуронефрит. Для такой патологии характерно поражение клубочков почек. Маленького пациента мучает отечность, повышение артериального давления, озноб, потеря аппетита. Появляются коричневые хлопья в моче. Это связано с выделением большого количества белка и лейкоцитов.
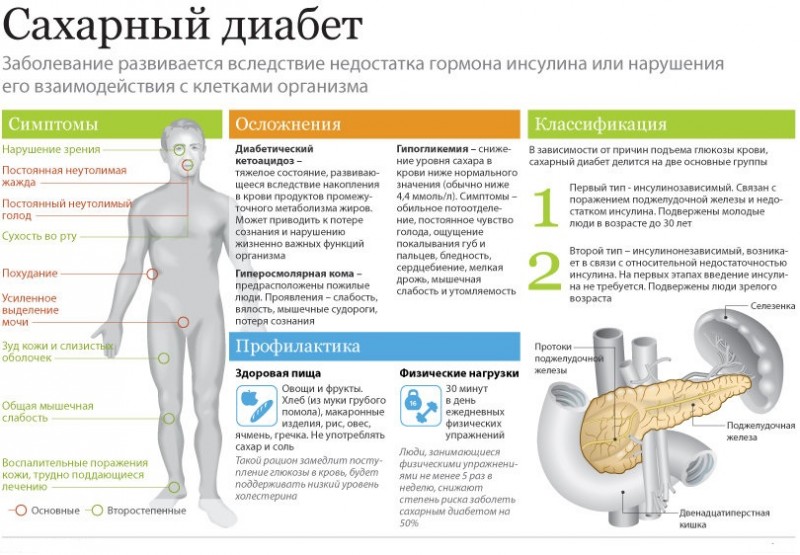
- Сахарный диабет – заболевание эндокринной природы, связанное с неправильным усвоением глюкозы в организме. При такой проблеме меняется не только цвет мочи, но и ее запах. Она начинает вонять ацетоном. При этом увеличивается и объем выделяемой жидкости. Ребенку постоянно хочется сходить в туалет. После отстаивания обнаруживается белый осадок в моче.
- Паренхимальная желтуха. Этим термином обозначают комплекс симптомов, которые сопровождают тяжелые поражения печени: вирусные гепатиты, цирроз, лептоспироз. Происходит пожелтение кожи, изменение цвета склер. При этом моча темная и мутная. В этой ситуации требуется экстренная врачебная помощь.
- Ожоги значительной поверхности тела.
- Интоксикация организма. При такой проблеме моча становится коричневатая и мутная. Это связано с обезвоживанием организма, происходящим на фоне сильной рвоты и поноса. Ребенка мучают боли в животе, высокая температура тела.
- Молочница. Заболевание связано с активным размножением в организме грибков рода Кандида. Они могут передаться малышу от матери или при контакте и инфицированными бытовыми предметами. С такой проблемой сталкиваются как мальчики, так и девочки. При этом обнаруживается урина с белыми хлопьями, появляется зуд в области половых органов, отечность.
Если обнаруживается мутная урина у ребенка, причины могут крыться в повышенном содержании в ней солей. Возможно отложение фосфатов, уратов или оксалатов. Это заболевание может иметь врожденный характер или провоцироваться нарушением обменных процессов в организме. Появляется характерный осадок в моче у ребенка. Комаровский считает, что с такой проблемой сталкиваются практически все дети, но прогрессировать заболевание начинает не всегда. На это оказывают воздействие определенные негативные факторы.
Что значит, если в моче обнаружены оксалаты
Оксалаты в моче повышаются, если организм содержит большое
количество щавелевой кислоты. Такое состояние может быть врожденным — при
наследственном заболевании оксалозе. Чаще наблюдается приобретенная
оксалатурия, которая связана с нарушениями питания или заболеваниями. При этом
также могут обнаруживаться фосфаты и ураты в моче.
Причины превышения уровня оксалатов в моче
Почему в моче растет уровень оксалатов? Если у человека это
обнаруживается впервые, а раньше анализ был нормальным, причина приобретенная.
Оксалаты в большом количестве содержатся в урине при:
- чрезмерном
употреблении продуктов, содержащих щавелевую кислоту — шпинат, петрушка,
щавель, цитрусовые; - длительный
прием аскорбиновой кислоты; - пиелонефрит;
- сахарный
диабет; - цистит;
- воспаление
кишечника; - нехватка
витамина В6.
Очень высокий уровень солей щавелевой кислоты — признак
отравления суррогатами алкоголя.
Тревожные
симптомы и осложнения
Обследование на оксалурию проводится при подозрении на
развитие мочекаменной болезни. При этом у человека наблюдаются следующие
симптомы:
- повышенная
утомляемость; - головные
боли; - дискомфорт
или боль в области поясницы; - затруднения
при мочеиспускании.
Осложнение мочекаменной болезни — почечная колика. Это
продвижение камня по мочеточнику, которое сопровождается сильными болями. Камни
в почках способствуют развитию пиелонефрита, гломерулонефрита. Если камень
находится у выхода из мочевого пузыря, наблюдается острая задержка мочи.
Причины появления оксалатов в моче
Оксалатурия по своему происхождению подразделяется на два вида – первичную и вторичную.
Первичная оксалатурия – врожденная, она связана с наследственным нарушением обмена щавелевой кислоты. Вторичная оксалатурия возникает в результате различных заболеваний и употребления некоторых продуктов питания.
Непатологические причины
К непатологическим причинам оксалатурии относится употребление в пищу продуктов, богатых щавелевой кислотой:
- чая;
- шпината;
- ревеня;
- свеклы;
- шоколада.

Также причиной оксалатурии может быть сильное обезвоживание ребенка, связанное с недостаточным поступлением воды в организм (нарушенным питьевым режимом) или усиленным ее выведением (при лихорадке, кишечных вирусных инфекциях, длительном пребывании в жарком климате).
Непатологической причиной обнаружения оксалатов у грудничка в моче является неправильное питание матери (если малыш находится на грудном вскармливании). Кормящим мамам нужно помнить, что в грудное молоко попадают все полезные и вредные вещества из употребляемых продуктов.
Патологии у грудничков
У грудного ребенка чаще всего причиной оксалатурии служит дисметаболическая нефропатия. Это заболевание возникает из-за наследственной предрасположенности или некоторых мутаций в генах ребенка.
В результате изменяется химический обмен щавелевой кислоты и ее солей в организме. Нарушается ее правильное расщепление и выведение почками.
Болезни детей старшего возраста
Причиной появления оксалатов в моче могут быть заболевания желчного пузыря и желчевыводящих путей. У детей в возрасте 4-6 лет часто возникают перегибы желчного пузыря, его гипер- и гипофункция. В результате нарушаются процессы выведения этих веществ из организма.
При нарушении количественного соотношения полезных и опасных микроорганизмов (при дисбактериозе) кишечника может возникнуть оксалатурия. Дисбактериоз приводит к нарушению микрофлоры, снижению защитной оболочки кишечника от действия щавелевой кислоты.
Заболевания поджелудочной железы приводят к снижению образования ферментов. В результате недостатка ферментов циклы окисления белков и углеводов идут по неправильному пути. Вместо образующихся в норме, в процессе окисления, воды и глюкозы, образуется большое количество щавелевой кислоты.
При сахарном диабете возникает поражение сосудов всего организма – макро- и микроангиопатии. При поражении сосудов почек возникает почечная ангиопатия. Через поврежденную мембрану почечных сосудов выходит большое количество щавелевой кислоты и ее солей.
Кроме того, при сахарном диабете в клетках органов и тканей возникает инсулинорезистентность. Обменные процессы без глюкозы идут не полностью из-за отсутствия достаточного количества энергии. В результате в клетках образуется большое количество солей щавелевой кислоты.