Норма и динамика изменения уровня хгч после процедуры эко и переноса эмбрионов в таблице по дням и неделям
Содержание:
- Сроки тестирования — особенности
- 7 ДПП пятидневок – ХГЧ
- Зачем делать УЗИ после подсадки?
- Динамика ХГЧ
- Биологические свойства
- Может ли анализ ошибаться?
- Признаки после проведения ЭКО при росте ХГЧ
- Нормативная таблица ХГЧ после проведения ЭКО
- Назначение инъекций ХГЧ после процедуры переноса
- Как растет уровень в норме
- Какая при ЭКО норма ХГЧ. ДПП — что такое. Таблица норм ХГЧ после ЭКО
- Цели определения показателя и его динамика
- Как растет уровень?
Сроки тестирования — особенности
Чтобы не тратить впустую нервы из-за «пустых» тестов и деньги, которые будут потрачены на эти самые тесты, женщина должна четко понимать, что определить хоть что-то можно только в том случае, если состоится имплантация, и зародыши приживутся.
Зародыш после ЭКО приживается не сразу. Несколько дней он способен пребывать «в свободном плавании» в маточной полости, и только потом может прикрепиться к эндометрию. Самое раннее – это случится по истечении двух-трех суток, в крайнем случае — не раньше, чем через 11-12 суток после переноса. Чаще всего имплантация после экстракорпорального оплодотворения происходит на 4-6 сутки.
После того как плодное яйцо и внедряется в функциональный слой репродуктивного органа женщины, ворсинки хориона начинают сообщаться с кровеносными сосудами матери. Зародыш с этого момента получает все, что ему необходимо из материнской крови, а сами ворсинки хориона вырабатывают особое вещество, которое получило название ХГЧ.
В этой аббревиатуре зашифровано название хорионического гонадотропного гормона, который способствует росту зародыша на начальных сроках гестации, «подстегивает» и регулирует продуцирование прогестерона. И именно: его количественное значение играет важнейшую диагностическую роль.
Все экспресс-тесты, которыми с таким удовольствием пользуются женщины, основаны на выявлении повышения количественного показателя ХГЧ в моче. Но прежде чем гормон попадет в мочу, его должно быть достаточно накопиться в плазме крови. Именно поэтому сразу после имплантации, даже если представительница прекрасного пола каким-то чудом узнает точную ее дату, стандартные и иные тесты ровным счетом ничего не покажут.
Количество хорионического гонадотропина нарастает волнообразно — каждые двое суток его количество увеличивается примерно в 2 раза. Поэтому тестирование разумно проводить только тогда, когда реальный количественный показатель этого вещества достигнет достаточного значения, минимально необходимого для распознавания существующими тест-системами и лабораторными маркерами при биохимическом изучении образца венозной крови.
Учитывая, что имплантация в среднем происходит только на 3-6 день после переноса (ДПП), то первые следы гормона могут обнаружиться лаборантами в образце крови не раньше, чем на 10 день после процедуры подсадки. Но учитывая, что при искусственном оплодотворении имплантация часто бывает поздняя, то рекомендуется начинать тестироваться только через пару недель по окончании протокола, после процедуры подсадки в матку культивированных зародышей.
Ниже мы обоснуем данные сроки, представив нормативные численные выражения количества хорионического гонадотропа после успешного экстракорпорального оплодотворения по каждому дню с процедуры подсадки эмбриона и официального окончания протокола.
7 ДПП пятидневок – ХГЧ
Содержание в крови хорионического гонадотропина напрямую зависит от того, какой тип эмбриона подсаживался в матку. «Пятидневки» развиваются достаточно медленно, что влияет на содержание ХГЧ в сыворотке крови.
Показатели ХГЧ на 14-й день после процедуры ЭКО:
- до 29 мЕд/мл – беременность не наступила или зародыш погиб;
- 105-170 мЕд/мл – беременность наступила и протекает нормально;
- свыше 170 мЕд/мл – многоплодие.
Вероятность успешного зачатия во многом зависит от поведения самих пациенток. Чтобы сохранить беременность после ЭКО, следует:
- в первые сутки после процедуры соблюдать постельный режим;
- исключить из рациона продукты, вызывающие метеоризмы;
- вести малоподвижный образ жизни в течение 1-2 месяцев;
- избегать резких наклонов, автомобильных поездок;
- свести физические и эмоциональные нагрузки к минимуму.
Также рекомендуется нормализовать режим сна и бодрствования, обеспечив полноценный сон продолжительностью от 8 часов. Соблюдение простых рекомендаций повышает вероятность успешной имплантации и проживания эмбриона на 30-40%.
Зачем делать УЗИ после подсадки?
С первым после протокола ЭКО УЗИ, как ни странно, складывается совершенно парадоксальная ситуация – долгожданная и выстраданная беременность оказывается настолько важной для женщины, что она боится идти на УЗИ, чтобы не навредить этим малышу, если он успешно развивается в ее организме. Порой никакие доводы не могут заставить женщину, которая несколько лет безуспешно боролась с бесплодием, пойти в кабинет ультразвуковой диагностики
Совершенно точно можно сказать, что ультразвуковые волны, на которых основан принцип действия аппарата УЗИ, не оказывают на плод никакого негативного воздействия, а потому бояться УЗ-сканирования не нужно. Первое УЗИ после протокола ЭКО имеет огромное значение. Его делают не только для того, чтобы удостовериться, что беременность действительно наступила, но и для того, чтобы выяснить, сколько эмбрионов прижилось, если подсажено было более одного эмбриона.
Женщине, беременность которой стала возможной в результате экстракорпорального оплодотворения, вообще следует привыкнуть к мысли, что на УЗИ ей придется ходить чаще, чем женщине, которая забеременела естественным путем. Беременность после ЭКО требует более тщательного наблюдения, поскольку при ней выше риски угрозы выкидыша, замершей беременности, преждевременных родов и патологий формирования плаценты.
Беременность после ЭКО определяется при помощи анализа крови на ХГЧ – это достоверное доказательство наступившего «интересного положения». Делать его можно уже на 12-14 день после подсадки эмбрионов. Однако рост ХГЧ и динамика увеличения концентрации этого гормона хоть и дают представление о развитии беременности, не могут описать всех ее особенностей. Сделать это можно только по результатам УЗИ.
Первое УЗИ после ЭКО рекомендуется проводить через неделю после начала задержки, то есть на 21 ДПП (день после переноса). Именно возраст трех гестационных недель является диагностически важным. Оно выявляет факт беременности после удачного , устанавливает количество плодов в матке, жизнеспособность каждого из них, а также помогает оценить состояние яичников после проведенной в протоколе гормональной стимуляции и исключить возможность угрозы раннего выкидыша.
Помимо этого, ультразвуковое сканирование, которое делают на 21 ДПП, позволяет выяснить, нет ли у женщины таких осложнений, как замирание развития плода и , которая, по статистике, наступает в 2-3% после ЭКО.
Динамика ХГЧ
Один из самых достоверных методов выявления не только наличия беременности, но и её срока — определение хорионического гонадотропина в крови женщины.
Так как в норме выработка гормона и рост его уровня происходит только во время беременности, этот метод может показать её наступление на самых ранних сроках, тогда как все остальные методы заставляют женщину ждать.
У небеременной женщины уровень ХГЧ составляет от 0 до 5 мМЕ/л. Тест-полоски могут показать беременность при уровне гормона от 10 до 25 мМЕ/л, а на УЗИ плод станет заметен, когда ХГЧ достигнет 1000 мМЕ/л.
Физиологическое наступление и протекание беременности в меньшей степени требует контроля уровня гормона, тогда как отслеживание динамики ХГЧ после ЭКО необходимо для выявления нормальной имплантации эмбрионов и их развития.
Уровень содержания ХГЧ в крови с наступлением беременности подвергается значительным колебаниям ежедневно и еженедельно. Ниже представлена таблица, отражающая прирост уровня гормона в зависимости от срока беременности при ЭКО.
| Срок беременности от зачатия (в неделях) | Уровень ХГЧ (в мМЕ/л) |
|---|---|
| 1 — 2 | 25 – 156 |
| 2 – 3 | 101 – 4 870 |
| 3 – 4 | 1 110 – 31 500 |
| 4 – 5 | 2 560 – 82 300 |
| 5 – 6 | 23 100 – 141 000 |
| 6 – 7 | 27 300 – 233 000 |
| 7 – 11 | 20 900 – 291 000 |
| 11 – 16 | 6 140 – 103 000 |
| 16 – 21 | 4 720 – 80 100 |
| 21 — 39 | 2 700 – 78 100 |
Отслеживание динамики прироста уровня ХГЧ после ЭКО необходимо для наблюдения за правильностью развития беременности. В зависимости от её срока происходят значительные колебания уровня гормона в крови будущей мамы.
Если внимательно изучить таблицу, то можно заметить, что наибольший прирост ХГЧ отмечается в первый месяц беременности. ХГЧ повышается каждые 36–72 часа в 2 раза. Максимальное значение отмечается на 11–12 неделях беременности, после чего уровень гормона начинает плавно снижаться. Так как плацента функционирует на протяжении всей беременности, уровень ХГЧ можно определить на любом сроке.

Если отмечается снижение уровня гормона быстрее, чем это необходимо, то можно подозревать преждевременное старение плаценты. Если ХГЧ резко снижается или отсутствует его прирост, это может быть свидетельством угрожающего самопроизвольного выкидыша или неразвивающейся беременности.
Таблица динамики ХГЧ после ЭКО по дням пересадки эмбрионов
В таблице:
- «ДПП» – дни после переноса эмбрионов;
- 3_дневки – трехдневные эмбрионы;
- 5_дневки – пятидневные эмбрионы.
Таблица динамики ХГЧ после ЭКО легка в применении:
- Выбираете, эмбрион какого срока был подсажен в матку.
- Выбираете, сколько дней прошло после подсадки.
- Смотрите уровень ХГЧ.
- Если вы не попадаете в положенную норму, то смотрите соседний столбик, где указаны минимальные и максимальные значения уровня ХГЧ в определенный день. Если уровень гормона находится в пределах допустимого, то всё в порядке.
Значения ХГЧ после переноса эмбрионов
| Возраст эмбриона (день пункции = 0) | ДПП. 3_дневок | ДПП. 5_дневок | Min ХГЧ | Среднее ХГЧ | Max ХГЧ |
|---|---|---|---|---|---|
| 7 | 4 | 2 | 2 | 4 | 10 |
| 8 | 5 | 3 | 3 | 7 | 18 |
| 9 | 6 | 4 | 3 | 11 | 18 |
| 10 | 7 | 5 | 8 | 18 | 26 |
| 11 | 8 | 6 | 11 | 28 | 45 |
| 12 | 9 | 7 | 17 | 45 | 65 |
| 13 | 10 | 8 | 22 | 73 | 105 |
| 14 | 11 | 9 | 29 | 105 | 170 |
| 15 | 12 | 10 | 39 | 160 | 270 |
| 16 | 13 | 11 | 68 | 260 | 400 |
| 17 | 14 | 12 | 120 | 410 | 580 |
| 18 | 15 | 13 | 220 | 650 | 840 |
| 19 | 16 | 14 | 370 | 980 | 1300 |
| 20 | 17 | 15 | 520 | 1380 | 2000 |
| 21 | 18 | 16 | 750 | 1960 | 3100 |
| 22 | 19 | 17 | 1050 | 2680 | 4900 |
| 23 | 20 | 18 | 1400 | 3550 | 6200 |
| 24 | 21 | 19 | 1830 | 4650 | 7800 |
| 25 | 22 | 20 | 2400 | 6150 | 9800 |
| 26 | 23 | 21 | 4200 | 8160 | 15600 |
| 27 | 24 | 22 | 5400 | 10200 | 19500 |
| 28 | 25 | 23 | 7100 | 11300 | 27300 |
| 29 | 26 | 24 | 8800 | 13600 | 33000 |
| 30 | 27 | 25 | 10500 | 16500 | 40000 |
| 31 | 28 | 26 | 11500 | 19500 | 60000 |
| 32 | 29 | 27 | 12800 | 22600 | 63000 |
| 33 | 30 | 28 | 14000 | 24000 | 68000 |
| 34 | 31 | 29 | 15500 | 27200 | 70000 |
| 35 | 32 | 30 | 17100 | 31000 | 74000 |
| 36 | 33 | 31 | 19000 | 36000 | 78000 |
| 37 | 34 | 32 | 20500 | 39500 | 83000 |
| 38 | 35 | 33 | 22000 | 45000 | 87000 |
| 39 | 36 | 34 | 33000 | 51000 | 93000 |
| 40 | 37 | 35 | 25000 | 58000 | 108300 |
| 41 | 38 | 36 | 26500 | 62000 | 117400 |
| 42 | 39 | 37 | 28000 | 65000 | 128200 |
Эффективность ЭКО оценивается через 14 дней после подсадки эмбрионов. Если уровень ХГЧ составляет 100 мМЕ/л и более, то это свидетельствует о наступлении беременности и высоком шансе ее благополучного исхода.
Низкий ХГЧ после ЭКО, который составляет 25 мМЕ/л и менее – это показатель отсутствия беременности. Также данный показатель может быть невысоким при ранней оценке наступления беременности.
В случае, когда уровень ХГЧ пограничен, результат считается сомнительным. Также он может говорить о развития внематочной беременности, которая после ЭКО бывает очень редко.
Биологические свойства
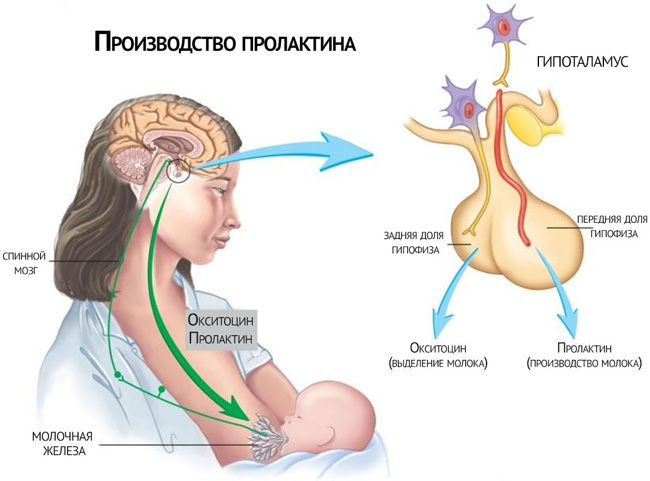
Биологические функции ХГЧ схожи на таковы у лютеинизирующего и фолликулостимулирующего гормонов. Он также связывается с их гонадотропными рецепторами, но по активности превосходит в несколько раз.
Обычно желтое тело функционирует 2 недели. ХГЧ увеличивает этот срок до 12 недель. После чего формируется плацента, продуцирующая эстроген и прогестерон (важные гормоны беременности). ХГЧ также стимулирует синтез женских и мужских половых гормонов в фолликулах яичников.
ХГЧ влияет и на другие системы органов. В частности, запускает продукцию стероидов корой надпочечников. Организм женщины таким образом готовиться к вынашиванию плода, ведь беременность – это стресс. Стероидные гормоны также подавляют иммунную систему, что предупреждает отторжение зародыша.
ХГЧ регулирует функции плаценты: улучшает трофику и увеличивает количество ворсинок хориона.
При введении гормона в середине цикла растет концентрация эстрогена и прогестерона, отмечается овуляция и образование желтого тела. Если вводить синтетический ХГЧ мужчинам, то увеличится выработка сперматозоидов и андрогенов. Как понятно из выше перечисленного, хорионический гонадотропин имеет огромное виляние на репродуктивную систему. Однако его повышение при отсутствии беременности указывает на злокачественное заболевание (гормонпродуцирующая опухоль).
Может ли анализ ошибаться?
Иногда, получив на руки анализ крови, женщина сверяется с таблицей и не находит такого же результата. Причина в том, что в лабораториях используют различные технологии и реактивы, поэтому конкретный анализ может отличаться от усредненных показателей. Конечно, лаборанты могут и ошибиться, от этого никто не застрахован. Но в лабораториях с современным оборудованием человеческий фактор влияет на результаты анализов все реже. Лучше всего в такой ситуации обратиться к своему врачу, который либо сможет интерпретировать результаты, либо направит на анализ еще раз.
Конечно, причиной нестандартного результата может быть состояние здоровья женщины, различные заболевания. Низкий уровень ХГЧ, например, может быть при недостаточной функции яичников, но беременность при этом нормально развивается.
Практика показывает, что женщин, у которых ХГЧ не попадает в прописанные в таблицах нормы, достаточно, и многие из них стали мамами после успешно проведенного ЭКО.
Признаки после проведения ЭКО при росте ХГЧ
Следует заметить, что особых признаков роста ХГЧ не существует. Если женщина чувствует какие-либо изменения в организме, то не всегда они являются точным подтверждением начала беременности.
Проводить тест на уровень ХГЧ при ЭКО можно не ранее, чем через две недели после процедуры. Постепенный рост гормона контролируется при помощи постоянного исследования содержания ХГЧ в крови, но делать это нужно практически каждый день. При угрозе не наступления беременности при ЭКО врачи назначают этот анализ для того, чтобы вести поддерживающую терапию для успешной имплантации эмбриона.
Методы определения роста ХГЧ
Для контроля общего состояния после осуществления ЭКО можно использовать несколько косвенных методов определения уровня гормона ХГЧ.
- Контроль базальных измерений. Значения этого показателя могут быть совершенно разные. Повышение температуры предположительно свидетельствует об успешной имплантации эмбриона. В то же время чрезмерно низкий результат может указывать на высокое эмоциональное состояние женщины. Здесь требуется наблюдение врача;
- Проведение индикаторного теста на уровень гормона. Рост ХГЧ при ЭКО на первых этапах беременности при использовании теста может дать положительный результат. Но всё же это не подтверждает точное наличие беременности. Нужны дополнительные исследования;
- Общие физиологичные изменения в организме. Явных признаков беременности на таком сроке ещё нет, но некоторые женщины всё же замечают, что состояние организма изменилось. К примеру, перед месячными обычно набухает грудь, начинаются боли тянущего характера. При наступлении беременности этих признаков может вообще не быть. Они являются относительными, только анализ крови и УЗИ подтвердит точный диагноз.
При подведении итогов хочется сказать о том, что благодаря современной медицине желание стать родителями при отсутствии физиологической возможности вполне осуществимо. Нужно только сильно постараться, иметь большое желание и всегда двигаться только вперёд!
Нормативная таблица ХГЧ после проведения ЭКО
Специальное исследование крови на уровень ХГЧ после переноса эмбрионов должно соответствовать установленным нормам для определения успешного проведения процесса. Ниже приведена таблица значений ХГЧ на разных сроках и динамика его роста.
| Количество дней после переноса | Возраст эмбриона перед подсадкой | Норма ХГЧ в единицах измерения | |
| 3 дневка | 5 дневка | ||
| 7 | 4 | 2 | 3–12 |
| 8 | 5 | 3 | 4–22 |
| 9 | 6 | 4 | 6–26 |
| 10 | 7 | 5 | 10–28 |
| 11 | 8 | 6 | 12–50 |
| 12 | 9 | 7 | 21–70 |
| 13 | 10 | 8 | 24–110 |
| 14 | 11 | 9 | 32–180 |
| 15 | 12 | 10 | 42–300 |
| 16 | 13 | 11 | 75–420 |
| 17 | 14 | 12 | 130–510 |
| 18 | 15 | 13 | 225–900 |
| 19 | 16 | 14 | 420–1500 |
| 20 | 17 | 15 | 630–2100 |
| 21 | 18 | 16 | 830–3300 |
| 22 | 19 | 17 | 1200–5100 |
| 23 | 20 | 18 | 1500–6500 |
| 24 | 21 | 19 | 2150–8000 |
| 25 | 22 | 20 | 2600–10200 |
| 26 | 23 | 21 | 4700–16000 |
| 27 | 24 | 22 | 6000-20000 |
| 28 | 25 | 23 | 8700–28500 |
| 29 | 26 | 24 | 9400–35000 |
| 30 | 27 | 25 | 12200–42000 |
| 31 | 28 | 26 | 13000–62000 |
| 32 | 29 | 27 | 13900–70000 |
| 33 | 30 | 28 | 15200–72000 |
| 34 | 31 | 29 | 16000–78000 |
| 35 | 32 | 30 | 18600–84000 |
| 36 | 33 | 31 | 20050–90000 |
| 37 | 34 | 32 | 21300–96000 |
| 38 | 35 | 33 | 22900–101000 |
| 39 | 36 | 34 | 24900–110000 |
| 40 | 37 | 35 | 27000–120000 |
| 41 | 38 | 36 | 29000-124000 |
| 42 | 39 | 37 | 30000–129500 |
Правила использования таблицы
Определение номы уровня ХГЧ в крови делается достаточно легко при использовании некоторых подсчётов.
- Точная дата проведения исследования. Нужно определить по возрасту зародыша (3 дневка или 5дневка), затем высчитать количество дней после переноса эмбриона. Далее, сверить значение по таблице;
- Для подсчёта точного числа дней после переноса следует использовать колонку с нужным возрастом эмбриона. Если не учесть этот фактор, то значение ХГЧ будут неправильными;
- В последней колонке таблицы указано примерное среднее значение нормативного содержания ХГЧ в крови женщины. Поэтому при каких-либо отклонениях следует обратиться к врачу, а не делать самостоятельные выводы!
Назначение инъекций ХГЧ после процедуры переноса
Чтобы женский организм смог адаптироваться к новым условиям, на первых порах после процедуры переноса эмбрионов назначают уколы ХГЧ. Они нужны для активизации и поддержания работы желтого тела, до тех пор, пока организм пациентки не начнет вырабатывать необходимые гормоны самостоятельно. В частности это касается гормона – прогестерона, которой часто называют гормоном беременности.
Также инъекции ХГЧ назначают, если организм пациентки воспринимает перенесенный эмбрион как инородное тело и стремится его отторгнуть. То есть присутствует вероятность выкидыша. В таком случае назначают еще и специальные препараты.
После проведения переноса, через неделю после инъекций ХГЧ, при успешно начавшейся имплантации, оболочка зародыша начинает самостоятельно вырабатывать необходимый ей гормон. Поэтому при проведении анализа крови уже на 14-15 сутки можно судить об успешном исходе ЭКО.
На данном этапе важно соблюдать все рекомендации врача и иметь оптимистический настрой. Также стоит придерживаться простых правил: почаще бывать на свежем воздухе, соблюдать режим дня, избегать стрессов и чрезмерных эмоциональных нагрузок
 Успокойтесь, все будет хорошо.
Успокойтесь, все будет хорошо.
Пишите комментарии, рассказывайте о своем опыте. Это будет очень полезно для тех кто собирается делать ЭКО или уже сделал. Ставьте оценку статье звездочками и делайте репосты в свои социальные сети с помощью кнопок под статьей. Спасибо всем большое за прочтение. Пусть ваш тест ХГЧ покажет, что вы беременны.
Как растет уровень в норме
В норме ХГЧ при ЭКО циркулирует в плазме крови и выделяется с мочой. В последнем случае вычислить повышение гормона позволяют чувствительные тест-полоски. Лабораторные исследования ориентированы на определение содержания гонадотропина в крови, что позволяет дать более точный ответ о наступлении беременности.
Показатель гормонального соединения не должен быть стабильным. Рост ХГЧ наблюдается ежедневно. Содержание гормона в сыворотке резко повышается на 7 день, когда плодное яйцо погружается в эндометриальный слой матки и начинается интенсивное деление клеток. Наблюдается следующая динамика ХГЧ в женском организме:
- показатель постоянно увеличивается, в норме он не должен снижаться или оставаться на одном уровне;
- максимальная концентрация наблюдается с 9 по 13 неделю после подсадки эмбриона;
- только после этого периода уровень начинает уменьшаться.
Эмбрионы-пятидневки будут развиваться на 2 дня быстрее, чем трехдневки. Поэтому часто анализы для эмбрионов возрастом 5 дней проводят раньше. Плод, подсаженный искусственно на 3 день после оплодотворения, имплантируется в эндометрий позднее. Но, в отличие от пятидневок, у 3-дневного эмбриона большая жизнеспособность.
Определить срок беременности позволяет таблица ХГЧ по дням после ЭКО. Она показывает значение гормона по прошествии недели после переноса:
| День | Минимум, мЕД/мл | Средние показатели, мЕД/мл | Максимальное значение, мЕД/мл |
| 7 | 2 | 5 | 10 |
| 8 | 3 | 7 | 18 |
| 9 | 5 | 11 | 21 |
| 10 | 8 | 18 | 25 |
| 11 | 11 | 28 | 45 |
| 12 | 17 | 45 | 65 |
| 13 | 22 | 73 | 100 |
| 14 | 30 | 105 | 170 |
| 15 | 40 | 150 | 270 |
| 16 | 70 | 250 | 400 |
| 17 | 110 | 400 | 580 |
| 18 | 220 | 650 | 840 |
| 19 | 370 | 1000 | 1300 |
| 20 | 520 | 1350 | 2000 |
| 21 | 750 | 1950 | 3000 |
К группе исключений относятся женщины с многоплодной беременностью. В такой ситуации развиваются одновременно более 2 эмбрионов. Когда яйцеклетка делится на несколько частей, необходимость в гонадотропине повышается. Он предотвращает отторжение обоих эмбрионов. Сывороточная концентрация ХГЧ в данном случае может превышать норму до 2-4 раза. При многоплодной беременности после ЭКО наблюдают рост , а не по ДПП (дням после переноса).
Какая при ЭКО норма ХГЧ. ДПП — что такое. Таблица норм ХГЧ после ЭКО
Экстракорпоральное оплодотворение – для многих пар это, возможно, последний шанс обрести такого желанного ребенка. Один из важнейших показателей, что беременность развивается нормально – это гормон ХГЧ. ДПП – этот показатель также является очень важным в оценке беременности, наступившей после ЭКО. Давайте разберемся, что скрывается под этими аббревиатурами.
Разумеется, все знают, что для того, чтобы появился ребенок, сперматозоид (мужская половая клетка) должен встретиться и оплодотворить яйцеклетку (женскую половую клетку). После этого она внедряется в слизистую оболочку матки, проходит ряд изменений, происходящих на протяжении девяти месяцев, после чего рождается ребенок. Часто причиной бесплодия становится невозможность осуществить два этих процесса в естественных условиях. То есть по ряду различных причин сперматозоиды не способны самостоятельно оплодотворить яйцеклетку, или уже оплодотворенная яйцеклетка не может добраться до матки или внедриться в нее. Но при этом женщина вполне способна выносить ребенка. И тогда в дело вступают врачи. Взяв половые клетки обоих родителей, они проводят искусственное оплодотворение и внедряют получившийся эмбрион в эндометрий. Конечно, это описание очень схематично. Таким образом, процесс зачатия несколько упрощается, и многие пары получают шанс.
Оплодотворенную яйцеклетку (эмбрион) имплантируют в матку на 3 или на 5 день после оплодотворения. При этом во время процедуры внедряют не один, а сразу два эмбриона. Это повышает шансы того, что беременность все-таки наступит. Тем не менее велик риск, что придется повторить эту процедуру несколько раз. Бывает, что эмбрион приживается даже не со второй, а с четвертой или пятой попытки. Аббревиатурой ДПП обозначают сколько дней прошло после внедрения эмбриона
Эта дата является очень важной, чтобы убедиться, что беременность наступила, нужно дождаться 14 ДПП. ХГЧ, уровень которого измеряют именно на этом сроке, является основным маркером этого события
Хорионический гонадотропин человека (ХГЧ) в норме определяется только в организме беременной женщины. Вырабатывать его начинает яйцеклетка, но, так как она попадает в организм женщины уже оплодотворенной, то появление этого гормона в анализе крови или в моче означает, что внедрение эмбриона прошло успешно. Считается, что беременность наступила, если ХГЧ на 14 ДПП пятидневок (эмбрионов, которые внедрили на пятые сутки после того, как произошло оплодотворение) не менее 100 мМЕ/л. В случае если показатели 25 мМЕ/л и ниже, то, скорее всего, процедуру придется повторить. Впрочем, низкие значения этого анализа могут быть и в том случае, если времени после внедрения эмбриона прошло недостаточно, например, определяют ХГЧ на 12 ДПП.
Хорионический гонадотропин еще называют гормоном беременности. Сразу после оплодотворения он не дает желтому телу регрессировать и стимулирует синтез таких гормонов, как эстроген и прогестерон. В сыворотке крови ХГЧ определяется сразу после того, как яйцеклетка внедрится в слизистую оболочку матки. После этого его концентрация начинает стремительно расти. При нормальном течении беременности каждые два дня она увеличивается в два раза. Максимальный показатель ХГЧ (ДПП) регистрируется на десятой неделе. После этого уровень этого гормона постепенно снижается на протяжении 8 недель, а затем остается стабильным вплоть до родоразрешения.
Надо отметить, что врачи внимательно следят за уровнем гормона в сыворотке крови и соотношением ХГЧ – ДПП еще и потому, что значительные отклонения этого показателя от границ нормы часто становиться маркером серьезных патологий как в организме матери, так и в развитии плода.
Цели определения показателя и его динамика
Следить за изменением концентрации ХГЧ в крови или моче после проведения экстракорпорального оплодотворения необходимо по многим причинам, но основные из них:
- подтверждение беременности (по наличию данного гормона в моче);
- определение некоторых аспектов, помогающих более ясно увидеть характер течения беременности (зависит от того, растет уровень гормона и спадает);
- раннее выявление различных патологий беременности до появления характерных симптомов.
Один из самых надежных способов не только подтверждения беременности, но и ее точного срока – это определение ХГЧ в крови. В организме здоровой женщины этот гормон вырабатывается только при условии наступления беременности, поэтому его наличие в крови или моче ясно показывает, наступила беременность или нет на самых ранних сроках, когда другие лабораторные методы и инструментальные диагностические исследования могут подтвердить ее или опровергнуть лишь спустя определенное время.
Уровень содержания ХГЧ у небеременной женщины составляет 0-5 мМЕ/л. Тестовые полоски показывают положительный результат (когда беременность наступила) при концентрации 10-25 мМЕ/л. На плод станет заметен лишь тогда, когда уровень содержания ХГЧ достигнет показателя 1000 мМЕ/л.
Если беременность наступает естественным путем, то в большинстве случаев для лечащего врача нет необходимости отслеживать динамику изменения концентрации «гормона беременности». Другое дело, если оплодотворение произошло в результате ЭКО, тогда уровень содержания ХГЧ показывает, насколько удачно произошла имплантация оплодотворенной клетки в слизистую оболочку матки и как происходит развитие эмбриона.
Внимательно следить за увеличением содержания ХГЧ во время беременности необходимо для того, чтобы убедиться в нормальном протекании всех физиологических процессов, свойственных этому состоянию, также вовремя выявить и устранить какую-либо патологию беременности.
При более детальном изучении вышеприведённой схемы становится понятно, что самый стремительный прирост концентрации ХГЧ у женщины, находящейся в «положении», приходится на первый месяц беременности.
Уровень содержания гормона каждые 2-3 суток увеличивается практически вдвое. Максимальная концентрация ХГЧ в крови будущей матери регистрируется примерно на 11 неделе беременности. После достижения «пиковой отметки» уровень ХГЧ постепенно начинает уменьшаться.
Благодаря функционированию плаценты на протяжении всей беременности, количество в крови ХГЧ можно определить на любом сроке. Если результаты лабораторных исследований ясно показывают, что ХГЧ снижается слишком стремительно, такая динамика может говорить о .
Как растет уровень?
Во время ЭКО в матку переносится эмбрион, зачатие которого произошло invitro, т. е. в пробирке. Возраст подсаживаемого зародыша отсчитывается от момента зачатия, и зависит от того, какую технологию применяют в конкретной клинике.
Однако исследования показывают, что при переносе пятидневок, т. е. эмбрионов в возрасте пяти дней, вероятность наступления беременности возрастает. В более раннем возрасте не всегда можно определить, будет ли развиваться эмбрион.
Вероятность успеха при ЭКО не превышает 50%, даже если процедура прошла безупречно, а женщина в течение времени ожидания вела предписанный врачом спокойный образ жизни, отсчитывая дни по календарю. И это не вина технологии. При естественном зачатии также выживают не все эмбрионы, а у женщины в случае их гибели наступает менструация в положенный срок.
Поэтому при ЭКО в полость матки переносят не одного, а нескольких эмбрионов. С совершенствованием технологии их количество сократилось до 2–3. Но во время проведения оплодотворения invitro формируется большее количество эмбрионов. Оставшихся подвергают замораживанию на случай, если попытка ЭКО не принесет желаемого результата и будет принято решение его повторить.
При подготовке к повторному ЭКО эмбрионов бережно размораживают, в течение нескольких минут повышая температуру до нормальной. Затем эмбриолог оценивает их состояние и жизнеспособных готовит к переносу. Эту процедуру называют криопереносом. По статистике, только 10% эмбрионов не имеют живых клеток после размораживания.
Если овуляция у женщины наступает естественным путем, то для определения оптимальной даты повторного ЭКО проводят несколько УЗИ, позволяющих следить за ростом фолликула в яичнике и формированием эндометрия в матке. Далее проводится тест на овуляцию и небольшая медикаментозная поддержка, создающая оптимальные условия для имплантации и развития зародыша. Эмбрион переносят на 3 или 5 день после овуляции – это зависит от его возраста.
Но не всегда у женщин, обращающихся к помощи ЭКО, возможно наступление естественной, или, как говорят врачи, спонтанной овуляции. В этом случае ее наступление стимулируют при помощи заместительной гормональной терапии. Пациентке вводят необходимые гормоны, отслеживая толщину эндометрия и созревания фолликула при помощи УЗИ. Если удается достичь овуляции, то проводят перенос или криорепенос на 3–5 сутки. При ее отсутствии отсчет ведут от дня назначения прогестерона.
Иногда анализы фиксируют сначала рост ХГЧ, а затем его снижение. Никаких признаков наступившей беременности женщина не чувствует, а менструация начинается после небольшой (примерно на неделю) задержки, и часто бывает болезненной и более обильной, чем обычно. Такую беременность называют биохимической.
Каким бы способом не наступила беременность, после прикрепления плодного яйца к стенке матки начинается выработка ХГЧ. Уровень гормона увеличивается буквально каждый день, позволяя уже через несколько суток сделать тест на беременность. Конечно, делать его на второй день после ЭКО не имеет смысла, поскольку количество ХГЧ в крови или моче еще слишком мало.
Если на 14 день ДПП уровень ХГЧ показывает ниже 5 мЕд/мл, это означает, что беременность не наступила. Результат до 25 мЕд/мл считается сомнительным и требует дополнительной проверки.