Асцит брюшной полости при онкологии: лечение, прогноз
Содержание:
Жидкость при раке – виды, описание
Жидкость в легком при раке:
Образование жидкости в легком в 30% случаев онкологии связано с раком легочной ткани. Также, на формирование злокачественного плеврита влияют опухоли лимфатической системы и рак молочной железы.
Симптомы скопления жидкости:
Накопление выпота между висцеральным и париетальным плевральными листами, удерживающими легкие, сопровождается выраженной одышкой, приступообразным сухим кашлем, хронической болью в области грудной клетки.
Диагностика:
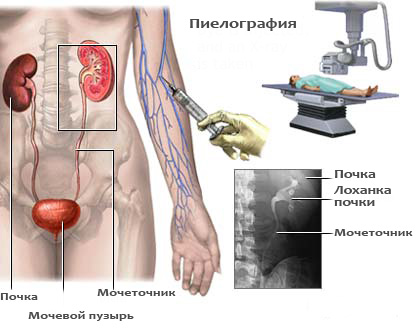
Для определения данного синдрома врачи прибегают к проведению рентгенографии и компьютерной томографии, которые позволяют оценить состояние легочных тканей, наличие патологической жидкости и точные границы поражения.
Для установления окончательного диагноза специалисты осуществляют плевроцентоз. Данная методика включает лабораторный анализ плевральной жидкости на наличие раковых клеток. Забор биологического материала происходит через прокол тканей иглой и последующем отсасывании выпота.
Лечение:
Если образовалась жидкость в легком при раке в плевральной полости лечение носит паллиативный характер, поскольку направлено на удаление только симптома и не может излечить больного от первопричины – рака легкого на поздней стадии развития.
Отсасывание жидкости может быть произведено в ходе плевроцентоза, хотя терапевтический эффект такой процедуры носит кратковременный характер. В современной онкологической практике для терапии такого состояния используется плевродез. Суть процедуры сводится в укладывании в плевральную полость специального талька, способствующему уменьшению количества патологической жидкости. Также в некоторых клинических ситуациях онкобольньму проводится операция по удалению одного листа плевры.
Прогноз терапевтических процедур по удалению жидкости из легких:
Плевроцентоз и плевродез носят паллиативный характер и не лечат раковые заболевания, которые находятся на терминальных стадиях развития. Средняя продолжительность жизни таких пациентов, в основном, не превышает шести месяцев.
Жидкость в желудке при раке:
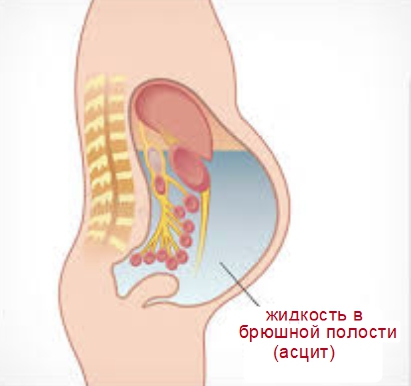
Аномальное накопление жидкости в брюшной полости называется асцитом. Очень часто причиной такого патологического состояния выступает злокачественное поражение желудочно-кишечного тракта и органов женской половой системы.
Симптомы:
Образование жидкости в брюшной полости доставляет существенный дискомфорт онкобольным и отвлекает внимание от первичного очага поражения. Признаки злокачественного асцита включают: незначительное увеличение массы тела на фоне существующего онкологического заболевания, чувство тяжести и вздутия живота, расстройство пищеварения в виде тошноты или рвоты и прогрессирующий геморрой
Диагностика:
Для определения наличия жидкости в брюшной полости врачи проводят следующие методы обследования:
- Рентгенология. Методика проводится с использованием рентгеновских лучей и позволяет обнаружить наличие патологических включений в брюшине.
- Ультразвуковое исследование. Посредством звуковых волн высокой частоты УЗИ-аппарат визуализирует строение внутренних органов и систем, что дает возможность определить жидкость в желудке при раке.
- Компьютерная и магнитно-резонансная томографии. Эти высокоточные диагностические методики позволяют изучить количество жидкости и степень ее распределения.
- Парацентез представляет собой выделение и анализ патологической жидкости из брюшной полости и проведение последующего онкологического анализа.
Лечение:
Жидкость в животе при раке не требует проведения специальных медицинских мероприятий в тех случаях, когда она не вызывает у пациента дискомфорт.
Когда жидкость в желудке при раке вызывает болезненные ощущения, онкобольному проводится хирургическое удаление патологического содержимого брюшины. Такую манипуляцию проводят с помощью специальной иглы, которой прокалывается передняя стенка живота. После этого хирург выпускает жидкость.
Существуют несколько рекомендаций для облегчения симптомов асцита:
- Ограниченное употребление соли и воды.
- Периодический прием диуретических средств. Мочегонные средства обладают незначительными побочными действиями и способствуют системному выводу излишков жидкости из организма.
- В случае возникновения проблем с дыхательной системой врачи рекомендуют произвести парецентез.
- Иногда в комплексе паллиативной терапии проводится вшивание специального катетера для отвода жидкости.
Прогноз при сопутствующих заболеваниях
Асцит — заболевание, которое развивается от имеющихся недугов. Чаще всего медики замечают формирование лишней жидкости при таких патологиях:
- колоректальный рак;
- рак толстой кишки и желудка;
- асцит при раке яичников и молочных желез;
- рак поджелудочной железы.
Развитие асцита в организме женщины провоцирует рак яичников 3 стадии. Рак яичников 4 степени приводит 50% пациентов к летальному исходу именно от водянки живота.
Быстро оценить насколько долго человек сможет прожить с накопленной жидкостью в брюшине, врачам помогают такие критерии:
- функциональность печени;
- работа почек;
- функциональность сердца;
- эффективность терапии.
У 75% больных циррозом печени формируется асцит. Сколько сможет прожить пациент, можно определить по форме первого заболевания. Если человеку поставили диагноз компенсированный цирроз печени с асцитом, то его правильная терапия может обеспечить пациенту благоприятный прогноз. Действия асцита будут минимизированы, а главные функции печени сохранены.
Четвёртая стадия развития цирроза с асцитом характеризуется необратимыми процессами в органах, которые нарушают работу печени. Если не делать операцию по пересадке нужного органа, то только 20% пациентов могут прожить до 5 лет, остальные 80% людей умирают значительно раньше. На этой стадии можно предотвратить смерть только при пересадке органа.
Велика вероятность летального исхода при асците, если недуг развился от почечной недостаточности. Если больному вовремя не провели гемодиализ, то летальный исход может наступить через несколько недель.
Также асцит наносит серьёзный вред организму, если развивается от сердечной недостаточности. Если у пациента выявлена 3 или 4 стадия недуга, то летальный исход происходит в 30% случаев на протяжении первых двух лет после определения диагноза. Оставшиеся 60% людей выдерживают двухгодичный период лечения, но смертельный исход может наступить в последующие 5 лет. Только 10% больных могут надеяться на положительный прогноз, если вовремя выявлено заболевание и начато лечение.
При диагностировании спонтанного бактериального асцита может выжить каждый второй пациент, однако велика вероятность рецидива. В 43% случаев второй этап недуга развивается в первые полгода, в 70% — на протяжении одного года. А 75% больных сталкиваются с повторным асцитом в течение двух лет. Может ли повториться заболевание на третий год проведения правильной терапии, медики пока не знают.
Для больных рефрактерным асцитом летальный исход наступает на протяжении первого года заболевания. Прогноз касается 50% пациентов с таким диагнозом.
Клиницисты выделяют особые группы риска, которые поддаются наибольшему влиянию патологии. Неблагоприятный прогноз может быть для:
- людей, которым больше 60 лет;
- пациентов с пониженным давлением в артериях;
- людей со сниженным показателем сывороточного альбумина;
- больных с высоким показателем норэпинефрина в крови;
- людей с сахарным диабетом;
- больных с опухолями в печени.
Асцит брюшной полости: стадии
На практике выделяют три стадии водянки брюшной полости в зависимости от количества скопившейся жидкости:
- транзиторный асцит: на данном этапе симптоматика практически не наблюдается, может возникать лишь вздутие живота. Объем жидкости в полости не превышает 400 мл;
- умеренный асцит: объем жидкости увеличивается до 5-ти литров. При этом у больного появляется одышка и возникают проблемы с пищеварением. При отсутствии лечения умеренный асцит может перерастать в перитонит, дыхательную и сердечную недостаточность;
- резистентный асцит: тяжелая форма патологии, характеризуется скоплением жидкости до 20-ти литров. Работа жизненно важных органов в значительной степени нарушается.
Лечение патологии
В теории лечение асцита, прежде всего, должно быть направлено на устранение первичной причины – рост раковых клеток. Если удаётся приостановить этот процесс, то можно надеяться на восстановление механизма вывода лишней жидкости нормальным путём.
Но практическое применение химиотерапии помогает лишь при опухолях кишечника. Если злокачественные клетки распространяются на печень, желудок, матку или яичник, лечение не приносит результата.
Питание строится на включении в рацион большого количества калийсодержащих и богатых белками продуктов. При асците рекомендуют есть:
- нежирное мясо, рыбу в тушёной и варёной обработке;
- кисломолочную продукцию;
- компоты из сухофруктов;
- овсянку на воде.
Дополнительно используют иные методы лечения.
Лекарственные средства, которые способствуют выводу лишней жидкости, называют диуретиками
Врачи прописывают их с осторожностью. Вывод жидкого секрета при раковом заболевании увеличивает токсическое воздействие на организм элементов разрушения злокачественных клеток
Поэтому приём диуретиков допустим, если потеря в веса у больного составляет не больше 500 граммов в день.
На начальном этапе лечения пациенту выписывают минимальную дозировку мочегонных лекарств, чтобы снизить риск возникновения побочных эффектов. Эффективными считаются:
- Фуросемид (Лазикс) – для средства характерно выводить из организма калий. Чтобы не допустить приступов нарушения сердечного ритма, в дополнении назначаются препараты с содержанием калия.
- Верошпирон – действие препарата основано на гормонах, которые содержатся в составе. За счёт этого удаётся сохранить в крови у онкобольного калий. Капсула действует через несколько дней после начала приёма.
- Диакарб – средство назначается, если велик риск получить отёк мозга. Для выведения излишка жидкости используется реже.
Во время приёма важной частью терапии является контроль над суточным объёмом выделяемой мочи – диурезом. Если он недостаточен, препараты заменяют на более сильные лекарственные средства: Триампур, Дихлотиазид
https://youtube.com/watch?v=GS3mPoY56vQ
Кроме диуретиков, пациент получает медикаменты иного характера:
- Средства для укрепления сосудистых стенок (витамины С, Р).
- Лекарства, не позволяющие жидкости выходить за пределы сосудов.
- Белковые препараты для улучшения работы печени (концентрат плазмы или растворенный альбумин).
- Антибиотики (если к асциту присоединилась бактериальная инфекция).
Речь идёт о лапароцентезе. Процедура заключается в проколе передней стенки живота под местной анестезией. В прокол вводится трубка, с помощью которой откачивается лишняя жидкость из полости брюшины. Показанием считают напряжённую стадию асцита, когда объём жидкости превысил 20 литров.
За одну процедуру удаётся выкачать 10 литров жидкости. Но частота проведения манипуляции влечёт повышенный риск инфицирования брюшной полости, способный привести к развитию перитонита. В животе пациента могут появиться спайки, что также становится осложнением лапароцентеза.
Прокол живота не применяют, если:
- у больного есть спайки в брюшине;
- присутствует сильно выраженный метеоризм;
- пациент восстанавливается после удаления грыжи.
Реже при водянке применяют дополнительные хирургические способы лечения:
- Установка шунта – смысл процедуры в том, чтобы увеличить циркуляцию крови искусственным образом. Брюшина с помощью трубки соединяется с венами. Участвуют в этом верхний полый и яремный сосуд. Под давлением диафрагмы клапан трубки открывается. В этом случае во время дыхания пациента излишки жидкого секрета поступают в венозные сосуды. Таким образом, жидкость из живота постоянно попадает в кровоток и выводится из организма. Метод применяют, если асцит носит рефрактерный характер и после прокола жидкость быстро накапливается заново.
- Деперитонизационный метод – чтобы вывести жидкость через дополнительные пути, производят процедуру иссечения некоторых участков брюшной полости.
- Оментогепатофренопексия – метод используют, если невозможно сделать прокол из-за сальника, который срастается с передней стенкой живота. В этом случае сальник иссекают и подшивают к диафрагме.
Народные целители рекомендуют пить отвары из корня болотного аира, молочая, болотного сабельника. Кроме этого, врачи признают положительный эффект от употребления мочегонных чаев с расторопшей, почками березы, чабрецом, шалфеем, мятой, зверобоем, пустырником.
Лечение асцита в онкологии
Лечение асцита у онкологических больных — сложная задача. От правильного подхода к ее решению зависит качество и продолжительность жизни пациента, эффективность противоопухолевой терапии. В идеале нужна клиника, которая специализируется на лечении асцита у онкобольных.
Консервативное лечение
Такая терапия помогает выводить до 1 литра жидкости в сутки. Она существенно улучшает состояние примерно у 65% пациентов. Но применять ее можно только при умеренном асците. Многие пациенты на поздних стадиях рака плохо переносят ограничение жидкости и соли. Поэтому консервативная терапия не рассматривается как основной метод лечения асцита при онкологии.
Лапароцентез
Лапароцентез — процедура, во время которой в брюшную полость под контролем УЗИ вводят троакар — специальный инструмент в виде трубки с острыми краями (напоминает иглу, только толще) и выводят жидкость. Лапароцентез проводят под местной анестезией в стерильных условиях, во время процедуры пациент сидит или лежит. Троакар вводят по средней лини живота или по линии, которая соединяет пупок с подвздошной костью. Во время процедуры из брюшной полости можно безопасно вывести до 5–6 литров жидкости.
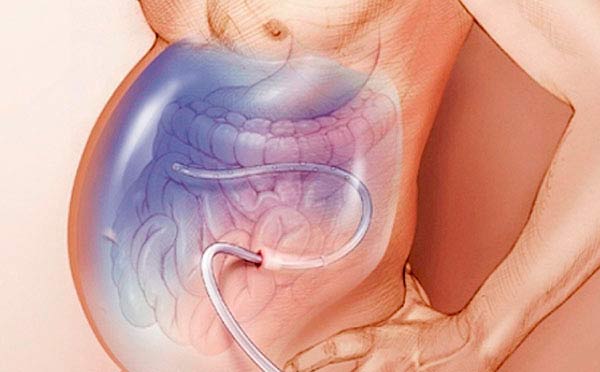
После лапароцентеза врач может установить в брюшную полость перитонеальный катетер — трубку, соединенную с резервуаром для оттока асцитической жидкости. При выраженном асците катетер может быть оставлен на несколько дней.
Возможные осложнения во время и после лапароцентеза:
- Падение артериального давления при выведении большого количества жидкости. Для того чтобы этого не произошло, асцитическую жидкость выводят медленно, постоянно контролируют пульс и артериальное давление пациента;
- Белковая недостаточность из-за потери большого количества альбуминов вместе с асцитической жидкостью. Для борьбы с белковым дефицитом внутривенно вводят альбумин;
- Боль. При необходимости после лапароцентеза назначают обезболивающие препараты.
- Жидкость, которая остается после процедуры в некоторых отделах брюшной полости. Для того чтобы вывести всю жидкость, врач может установить более одного перитонеального катетера в разных местах.
- Перитонит в результате проникновения микроорганизмов в брюшную полость. Редкое осложнение. Для его профилактики и лечения назначают антибактериальные препараты, может потребоваться хирургическое вмешательство.
- Нарушение оттока жидкости по перитонеальному катетеру. Чаще всего возникает из-за того, что конец катетера «присосался» к стенке брюшной полости или внутренним органам. Зачастую, чтобы справиться с этой проблемой, достаточно изменить положение тела. Если это не помогает, может потребоваться замена катетера.
- Выделение жидкости после удаления катетера. Для ее сбора на 1–2 дня на место пункции накладывают специальный резервуар.
- Сращение сальника (части брюшины) или участка кишки с брюшной стенкой возникает при повторных пункциях. Если это приводит к значительному нарушению работы кишки, может потребоваться хирургическое рассечение спаек.
Внутрибрюшинная химиотерапия
Некоторым пациентам назначают внутрибрюшинную химиотерапию — химиопрепарат вводят в высоких дозах в брюшную полость, иногда предварительно нагрев его до 41 градуса (такую химиотерапию называют гипертермической). Это помогает уменьшить асцит. Проводят системную химиотерапию.
Один из новых препаратов для лечения асцита у онкологических больных — моноклональное антитело Катумаксомаб. Его также вводят внутрибрюшинно. Катумаксомаб взаимодействует с рецепторами опухолевых и иммунных клеток и индуцирует иммунную реакцию. Но препарат действует лишь на раковые клетки, обладающие определенными молекулярно-генетическими характеристиками.
Хирургическое лечение
Некоторым пациентам показана оментогепатофренопексия. Во время этой операции сальник подшивают к печени или диафрагме. Благодаря возникновению такого контакта улучшается всасывание асцитической жидкости.
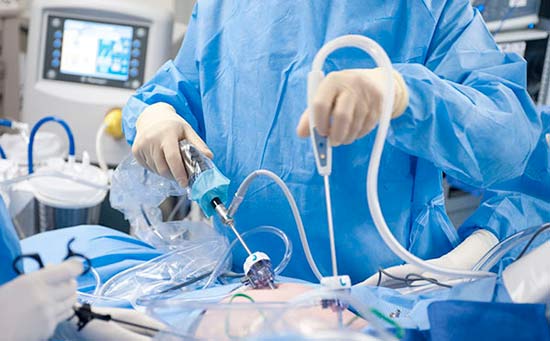
В качестве паллиативного хирургического вмешательства прибегают к перитонеовенозному шунтированию. В брюшную полость устанавливают катетер, который соединяет ее с венозной системой. Катетер оснащен клапаном — он открывается, когда давление в брюшной полости превышает центральное венозное давление. При этом происходит сброс жидкости в вены.
Деперитонизация стенок брюшной полости — вмешательство, во время которого хирург удаляет участки брюшины, тем самым создавая дополнительные пути для оттока асцитической жидкости.
Применяются и другие виды хирургического лечения.
Методы лечения асцита при раковых заболеваниях
Следует понимать, что асцит брюшной полости при онкологии не является самостоятельным заболеванием – это лишь следствие основного патологического процесса. В рамках комплексного лечения основные усилия направляются на противоопухолевую терапию, предопределяющую общую эффективность борьбы с раком.
Однако сам по себе асцит не исчезает и также требует терапии. Возможные мероприятия включают в себя консервативное лечение, инвазивную хирургию и паллиативную поддержку.
Консервативная терапия
Назначается при легких формах асцита, поддающихся консервативному лечению, а также в качестве вспомогательной терапии, позволяющей преодолеть реактивный этап патологии и снизить риски развития осложнений краткосрочного типа. Конкретная схема назначается профильным специалистом в условиях амбулатории или стационара. Возможные варианты:
- Диуретики. Мочегонные средства назначается при отсутствии блокады мочевыводящих путей и фоновом лечении вторичных воспалительных процессов;
- Кортикостероиды. Уменьшают активность воспалительного процесса, являются составной частью основной терапии онкологии;
- Антибиотики. Используются системно для противодействия вторичному бактериальному инфицированию на поздних стадиях патологии.
Диета и образ жизни
Помимо медикаментозных средств пациенту назначается ограниченное употребление жидкости и диету с уменьшенным содержанием соли в блюдах.
Рекомендуется дробное питание малыми порциями до 5-6 раз в сутки. Еда готовится на пару, варкой или запеканием. Снижается к минимуму употребление полинасыщенных жиров и простых углеводов, а также любой пищи, содержащей в себе много жидкости.
Лапароцентез
Комплексная малоинвазивная процедура, выполняемая под местным наркозом. Проводится в условиях стационара опытным хирургом.
Больному выполняют местную анестезию, после чего укладывают на бок. Место будущего прокола обрабатывают антисептиком, после чего вводят иглу троакара под контролем аппарата УЗИ в режиме реального времени. Взятие пробы жидкости в брюшной полости на анализ дополняется установкой временного катетера в сформированный просвет, через который выводится асцитическая жидкость.
Паллиативная хирургия
Поскольку онкологические заболевания требуют длительного лечения, зачастую занимающего несколько лет и более, терапия сопутствующих проблем, в частности асцита, достаточно часто не обходится без паллиативной хирургии. В её рамках практикуются следующие мероприятия:
- Перитонеовенозное шунтирование. Проводится под обязательным общим наркозом. В проблемную полость хирургом помещается перфорированная клапанная трубка. Её свободный конец чрезкожно соединяют с верхней полой веной. При регулярном дыхании и изменениях внутрибрюшного давления жидкость самостоятельно переходит в венозное русло;
- Деперитонизация. Выполняется при развитии перитонита на фоне массивного заражения свободной ацистической жидкости. Производится иссечение внутренних участков брюшины с формированием вторичных путей обеспечение жидкостного оттока и комплексной чисткой;
- Оментогепатофренопексия. Устранение сращивания передней стенки брюшной полости и сальника путем фиксации последнего подшивкой к диафрагме или поверхности печени.
Возможные осложнения
Асцит утяжеляет основное онкологическое заболевание, вдобавок обеспечивает дополнительные осложнения:
- перитонит – при попадании в брюшную полость инфекции, процесс протекает остро и требует немедленной медицинской помощи;
- кишечная непроходимость;
- развитие паховых или пупочных грыж;
- сердечная и лёгочная недостаточность;
- кишечные кровотечения.
При отсутствии правильного и своевременного лечения асцита возможно развитие следующих осложнений:
- бактериальный перитонит (острое воспаление брюшины);
- геморроидальное кровотечение;
- грыжи с возможным защемлением (паховые, белой линии живота, пупковые);
- плеврит;
- сердечная декомпенсация;
- кишечная непроходимость.
Стадии
Асцит развеивается на поздних стадиях онкологического заболевания. В свою очередь, различают несколько стадий развития асцита:
- Первая. Объем свободной жидкости не превышает трех литров, определить её наличие можно только на УЗИ.
- Вторая. Объем свободной жидкости от 3 до 20 литров. Живот на этой стадии увеличен, но перерастяжения тканей не отмечается.
- Третья. Объем свободной жидкости превышает 20 литров. Больные испытывают трудности с передвижением, появляется отдышка. Некоторое облегчение наступает только в положении лежа на боку.

По динамике развития отмечают следующие разновидности:
- Проходящий. Относительно легко лечится, после лечения проходит до следующего рецидива.
- Статичный. Несмотря на предпринимаемые меры, все равно накапливается экссудат.
- Резистентный. Наиболее тяжелая форма, неуклонно прогрессирующая, несмотря на предпринимаемые меры.
Симптомы патологии
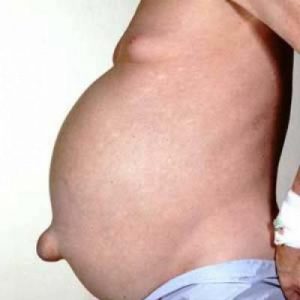 Одним из прямых симптомов проявления асцита является увеличение объемов живота в два-три раза.
Одним из прямых симптомов проявления асцита является увеличение объемов живота в два-три раза.
Злокачественный асцит при раке сопровождается такими характерными симптомами:
- Одышка. Объем живота увеличивается, жидкость «подпирает» диафрагму снизу, не позволяя легким расправиться в полной мере.
- Кашель. Спровоцирован застойными явлениями в сосудах и ткани легких. Может накладываться вторичная пневмония.
- Увеличение живота в размерах. Диаметр его может удваиваться и даже утраиваться.
- Сердечная недостаточность. Проявляется тахикардией и аритмией, при которых сердце будто трепещет в груди.
- Желтушность кожных покровов. Появляется вследствие повышения концентрации билирубина в крови в результате нарушения деятельности печени.
- Сосудистые звездочки и мелкоточечная сыпь. Появляются при дисфункциях свертывающей системы крови.
- Отеки на нижних конечностях. Они появляются вследствие уменьшения онкотического давления крови. Этот симптом возникает при снижении концентрации белка в плазме.
- Диспепсия. Диспептические явления заключаются в чувстве распирания в эпигастрии, отрыжке воздухом или съеденной пищей.
Но практическое применение химиотерапии помогает лишь при опухолях кишечника. Если злокачественные клетки распространяются на печень, желудок, матку или яичник, лечение не приносит результата.
Поэтому особое внимание уделяют контролю за объёмом жидкости и её своевременным выводом из организма. В этом помогает диета с пониженным содержанием соли в пище
Человека ограничивают в употреблении приправ, жирных блюд, а также приготовленных путём жарения.
https://youtube.com/watch?v=GS3mPoY56vQ
Питание строится на включении в рацион большого количества калийсодержащих и богатых белками продуктов. При асците рекомендуют есть:
- нежирное мясо, рыбу в тушёной и варёной обработке;
- кисломолочную продукцию;
- компоты из сухофруктов;
- овсянку на воде.
Дополнительно используют иные методы лечения.
Первая стадия заболевания пациентами игнорируется, так как не имеет явных признаков и симптоматике. Только по мере разрастания патологического процесса можно начать ощущать соответствующий патологии дискомфорт.
В первую очередь, метастазирование в брюшину характеризуется значительным увеличением живота в размерах. Кроме этого, больной начинает ярко ощущать следующую симптоматику:
- вздутие живота, тяжесть внизу;
- постоянная усиливающаяся изжога;
- отрыжка;
- ноющие ощущения, вплоть до колющих болей в животе;
- тошнотные позывы;
- одышка в любое время суток, даже в полном состоянии покоя;
- в лежачем положении пациенту постоянно не хватает воздуха и он часто дышит.
Из – за этого живот растет очень медленно, что сдерживает диагностирование реального заболевания. Очень часто женщины путают патологию с наступившей и развивающейся беременностью, поэтому позднее обнаружение болезни нередко приводит к летальному исходу.
Течение асцита, вызванного раковыми опухолями, развивается долго, процесс длится неделями и месяцами. При этом наблюдаются первые признаки нарастающего характера, связанные с давлением диафрагмы на верхние органы и нарушением функционирования кишечника:
- тяжесть в животе, метеоризм;
- отрыжка после еды;
- ноющие боли в животе;
- одышка даже в лежачем положении;
- изжога, тошнота, рвота;
- сердечная аритмия.
Если асцит вызвал рак печени, у пациента на животе будет прорисовываться сетка вен в области пупка, известная как «голова медузы».
У больного также отмечаются отёки стоп, голеней и половых органов в результате метастазирования венозной системы, её закупорки и непоступления крови к сердцу. Все описанные симптомы вторичны. Главные даёт первичная патология – онкология, при этом водянка также требует лечения для предотвращения тяжёлых осложнений.
 Симптомы асцита при онкологии
Симптомы асцита при онкологии
На начальных стадиях асцит брюшной полости при онкологии проявляется в виде небольшого живота, который распластывается если больной лежит, а если стоит, то свисает вниз. На поздних стадиях асцита живот значительно увеличивается, независимо от положения тела он напоминает купол. При этом натягивается кожа и начинает блестеть.
Помимо внешних проявлений, патология обладает общими симптомами:
- недомогание;
- усложнённое дыхание;
- одышка;
- быстрое насыщеннее;
- сильные боли;
- ощущение увеличивающегося живота;
- тошнота;
- изжога.
Асцит – нередкий гость при раке органов брюшной полости
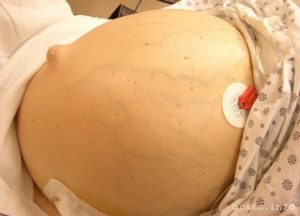
Асцит (в простонародье «водянка») — это обильное скопление жидкости в брюшной полости, из-за чего брюшная стенка растягивается и живот увеличивается в 2-3 раза. Не всегда возникает из-за онкологии. При раке органа в брюшной полости, может возникнуть данное осложнение.
Онкология
По статистике появляется только в 10 % случаев онкологии органов брюшного отдела. Чаще появляется при:
- Рак ободочной и прямой кишки.
- Карцинома поджелудочной железы.
- Новообразование яичников. Встречается довольно часто в 50% случаев.
- Рак молочных желез.
- Злокачественная опухоль в печени.
- Новообразование в желудке.
Большое количество жидкости начинает давить на каждый орган, диафрагма смещается. Влияет на функции всех органов, сдавливая их. Сложнее становится дышать, сердце получает огромную нагрузку, повышается сосудистое давление. Если не устранить развитие патологии, то можно и вовсе от нее умереть.
Осложнения
- Гепаторенальный синдром — нарушение работы почек, обычно идет из-за опухоли в печень.
- Бактериальный перитонит ухудшающий общую интоксикацию организма и воспаления от рака.
- Из-за давления жидкости прямая кишка выпадает назад или вперед.
- Давление идет также и на легкие из-за чего труднее дышать.
- Пупочная грыжа.
- Гидроторакс — скопление жидкости в легких.
- Непроходимость кишечного прохода, из-за чего кал застаивается, а токсины всасываются и увеличивается интоксикация.
ПРИМЕЧАНИЕ! Асцит — это опасное осложнение, которое может привести к смерти пациента.
Лапароцентез
Лечение асцита на последних стадиях происходит только этим методом. Внизу живота делается небольшой прокол, и вода откачивается. При проведении лапароцентеза часть экссудата берется в качестве анализа на исследование атипичных клеток, микрофлоры и т.д.
- Чтобы убрать асцит процедура происходит в положении сидя.
- Врач обрабатывает спиртом место прокола.
- Вводят местную анестезию.
- На отступе от пупка на 2-3 см делается разрез.
- Троакаром прокалывается стенки брюшной полости.
- Жидкость будет стекать медленно, чтобы давление понижалось не резко, так как это может сильно повлиять на внутренние органы больного.
- Периодически живот сдавливают полотенцем или простыней, чтобы скорость снижения давления была еще ниже.
- Пациенту вводят альбумины или другие лекарства, чтобы снизить риск возникновения почечной недостаточности. Также назначается прием диуретиков.
Сразу можно откачать до 10 литров. Для улучшения самочувствия больному ставят катетер в живот, чтобы жидкость стекала еще медленнее. Правда при этом может сильно упасть артериальное давление. При нормальном самочувствии пациента после процедуры отправляют домой.
Противопоказания
Лапароцентез не делают при:
- После операции над вентральной грыжей.
- Когда между органами брюшной полости образуется спайка в виде соединительной ткани.
- Сильный метеоризм.
Мочегонные препараты
- Фуросемид
- Верошпирон
- Диакарб
Вместе с препаратами больной пьет калий, для того, чтобы не нарушить водно-электролитный обмен в организме. Сам эффект будет не сразу, так что необходимо будет подождать.
ПРИМЕЧАНИЕ! Сами лекарства можно применять только с разрешением врача.
Питание
Питание и правильная диета помогут уменьшить накапливаемую жидкость при асците. Давайте разберем несколько правил:
- Употребляйте поменьше жидкости.
- Полностью откажитесь от соли.
- Овсяная крупа.
- Шпинат.
- Спаржа.
- Морковь.
- Грейпфрут.
- Чернослив.
- Картошка.
- Изюм.
- Свежий горох.
- Курага.
Старайтесь также придерживаться диете основного заболевания. Употреблять продукты растительного происхождения богатых витаминами, минералами и микроэлементами.
Листья березы
- Приготовьте ванную с умеренно теплой водой.
- 50 г сухих листьев залейте кипятком и оставьте на 15 минут.
- Как только отвар настоится вылейте его в теплую ванну и ложитесь в нее на 30 минут.
Березовые почки
- 15 грамм сухого материала заливаем 200 мл кипятка.
- Накрываем крышкой или чем-нибудь и оставляем на 2 часа.
- Процеживаем и пьем по 60 г 3 раза в сутки до еды.
Грыжник
- 10 г толокнянки и столько же грыжника — мелко нарежьте.
- Заливаем 200 мл воды.
- Ставим на мелкий огонь на 20 минут.
- Пьем весь отвар утром до завтрака.
(2 5,00 из 5) Загрузка…
Прогноз
Появление водянки сильно ухудшает самочувствие больного при любой патологии. Однако прогноз выживаемости зависит исключительно от характера самого новообразования и распространенности метастазов.

При выявлении онкологических патологий на ранних стадиях есть возможность избежать развития водянки. Если лечение начато поздно, то асцит проявляется достаточно часто. К сожалению, при запущенном злокачественном процессе лечение асцита малоэффективно, он будет рецидивировать, поскольку основные причины устранить невозможно.
Выживаемость при асците зависит от успешности излечения основной патологии. Если предпринятые меры по удалению опухоли и метастазов были удачны, то прогноз относительно благоприятный. При неоперабельных опухолях прожить более двух лет имеют шанс не более половины больных.
Итак, асцит – это вторичное осложнение, которое развивается на фоне тяжелых заболеваний органов брюшной полости. Развитие водянки при онкологическом поражении желудка является неблагоприятным признаком. Появляется это тяжелое осложнение при необратимых изменениях, чаще всего, на терминальных стадиях.