Противовоспалительные свечи в гинекологии
Содержание:
- Селективные медикаменты
- Препараты в гинекологии: применение при воспалениях
- Клиническая картина
- Самые популярные свечи в гинекологии
- Механизм действия
- Достоинства свечей
- Причины маточных кровотечений
- Лекарства при гинекологических заболеваниях
- Противопоказания и побочные эффекты
- Как принимать противовоспалительные лекарства?
- Выводы
Селективные медикаменты
В последние годы ведущие научные центры, занимающиеся разработкой лекарственных средств, занимались изучением и производством НПВП, которые при отличном лечебном эффекте не оказывали бы на человека негативных влияний. Результатом исследований стали селективные лекарства, устраняющие воспалительные процессы. Другое название этих медикаментов – ингибиторы СОХ-2.
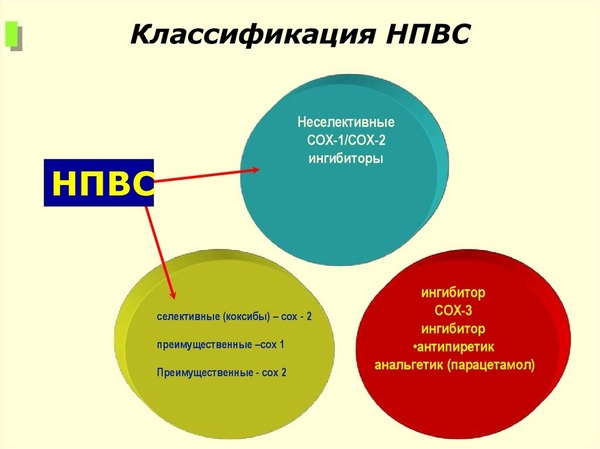 Классификация НПВП
Классификация НПВП
Эти лекарства редко оказывают побочное действие на организм, не вызывают осложнений, а также не разрушают структуру суставов. Разрешают их принимать довольно долго: как несколько недель, так и даже несколько лет.
Самый известный селективный препарат, устраняющий воспалительные процессы, — это «Мовалис». Он «работает» гораздо более мягко, нежели другие средства данного назначения, у него нет большого списка противопоказаний, а также он не так сильно влияет на работу ЖКТ.
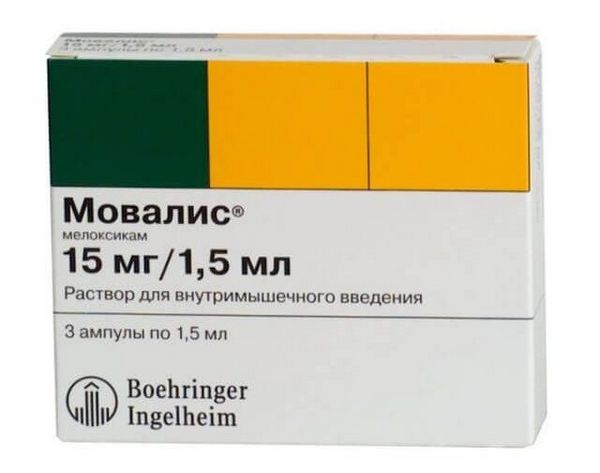 «Мовалис»
«Мовалис»
Целесообразно использовать «Мовалис», когда нужно избавиться от воспалений и болевых ощущений на долгий период. Его назначают для людей с артрозом коленных суставов, болезнью Бехтерева и артритом.
Выпускают это лекарство в таблетках по 7,5 или 15 мг либо в форме свеч (15 мг). Также «Мовалис» можно вводить внутримышечно (дозировка — 15 мг).
 «Мовалис»
«Мовалис»
Применять это лекарство очень удобно – его можно использовать всего раз в день либо утром, либо на ночь. Также средство можно вводить с помощью уколов. Такой метод используют в тех случаях, когда нужно снять невыносимые суставные или мышечные боли.
Еще в аптеках можно найти такие селективные препараты: «Нимулид» (или «Найз»), «Целебрекс», «Аркоксия».
 «Найз»
«Найз»
Хранение нестероидных противовоспалительных лекарств должно проходить по следующим правилам.
- Место хранения – сухое. Доступ детей в это место должен быть ограничен. Температура хранения – до двадцати пяти градусов.
- От просроченных лекарственных средств нужно избавляться и ни в коем случае их не использовать.
Важно правильно хранить препараты
Препараты в гинекологии: применение при воспалениях
Самый распространенный вид свечей для лечения воспаления женских органов – вагинальный. В некоторых случаях применяются ректальные суппозитории. Также существуют палочки, которые вводят в шейку матки или мочеточник.
Средства применяют для лечения практически всех гинекологических заболеваний:
- эрозии шейки матки;
- вагинита;
- кольпита;
- хламидиоза и других инфекций;
- воспалительных процессов в трубах или яичниках;
- сальпингоофорита;
- цистита;
- эндометрита.
- При миоме. Доброкачественное образование тканей матки.
- При беременности. В данном случае маточное кровотечение на ранних сроках свидетельствует об угрозе выкидыша или его активном процессе. Появление крови из матки в третьем триместре может указывать на отслойку плаценты или ее предлежание, что тоже нередко завершается преждевременными родами или прерыванием беременности.
- При климаксе. Развитие кровотечений из женских половых органов в процессе становления менопаузы — частое явление, которое носит дисфункциональный характер, то есть проходит со временем.
- При злокачественном (онкологическом) процессе. Он обычно локализуется в шейке матки, ее теле или эндометрии.
- После родоразрешения. Кровотечение после родов возникает из-за разрывов матки, ее выворачивании, повреждении сосудов и остатков плаценты в маточной полости.
Показаниями для применения данных препаратов являются следующие состояния:
- боли внизу живота, регулярно возникающие во время менструаций, часто сопровождающиеся слабостью, тошнотой, головной болью, вздутием, перепадами настроения и повышением температуры тела;
- цефалгическая форма предменструального синдрома, характеризующаяся преимущественно сильными головными болями различных типов;
- болевой синдром, возникающий в промежутках между менструациями;
- наружный генитальный эндометриоз;
- дисфункциональные маточные кровотечения.
Выбор препарата, дозировка и курс приема всегда зависят от конкретного заболевания и того, насколько выражены его симптомы
Важно помнить, что самостоятельный прием любого средства, обладающего анальгезирующим эффектом, может быть опасным, особенно если сильные боли возникли впервые
Важно понимать, что зачастую боль и другие неприятные симптомы являются признаком серьезных патологических процессов в организме, поэтому устранение неприятных ощущений анальгетиками еще не свидетельствует о полном выздоровлении

Наряду с симптоматическим лечением во многих случаях требуется проведение этиологической терапии, которая позволит ликвидировать первопричину болезни. С этой целью помимо НПВС гинеколог может назначить прием гормональных препаратов, антибиотиков, общеукрепляющих средств, физиотерапевтические процедуры, диету и лечебную гимнастику.
Поскольку чаще всего воспалительные процессы в половых органах возникают из-за попадания разного рода инфекций, для лечения применяют противогрибковые препараты, антибиотики и нестероидные средства. Что касается стероидных лекарств, они необходимы для избавления от болезней, возникающих вследствие гормонального дисбаланса.
Прежде чем назначить тот или иной препарат, врач должен настоять на полноценном обследовании пациентки, чтобы увидеть полную картину заболевания. На основе полученных результатов он подбирает лекарственный препарат, режим его употребления и дозировку.
Противовоспалительные препараты в гинекологии применяются для лечения кандидоза, поражения маточной шейки, фибромы, воспалительных процессов в придатках и других сугубо женских заболеваний. Данная группа лекарственных средств отличается широким ассортиментом, позволяющим специалисту подобрать препарат, оптимальный для каждого конкретного случая с учетом индивидуальных особенностей пациентки.
Обычно при болевом синдроме, женщинам выписывают противовоспалительные свечи, уколы, таблетки, реже отвары целебных трав. Любой вид лечения имеет достоинства и недостатки, поэтому должен назначаться человеку, исходя из показаний анализов и особенностей организма – грамотный врач это обязательно учтет.
Внимание! Иформация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению
Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Статья обновлена: 22.05.2019
Клиническая картина
Выраженность симптомов напрямую зависит от формы протекания заболевания, конкретного возбудителя. Самое характерное, часто единственное, проявление любого вагинита — выделения из влагалища. Это следствие секреторной деятельности железистых структур. В здоровом организме считается нормальным наличие необильных прозрачных выделений без запаха. Если их характер меняется, значит происходит патологический процесс. Однако часто заболевание протекает вовсе бессимптомно, обнаруживается случайно во время визита к гинекологу.
Острый вагинит представляет собой бурно развивающийся воспалительный процесс с ярко выраженными симптомами. Является ответом на воздействие агрессивных раздражителей (инфекции, аллергены, химические вещества). Длительность фазы составляет две недели. Доставляет сильный дискомфорт, снижает уровень качества жизни, препятствует нормальной сексуальной активности.
Симптоматика:
- обильные выделения различной консистенции;
- боль в области наружных половых органов;
- отечность гениталий;
- болезненность во время мочеиспускания, половой близости;
- повышение температуры;
- общая слабость, недомогание.
Консистенция выделяемого из влагалища дает возможность сориентироваться по поводу возбудителя патологического процесса. Грибковое поражение характеризуется творожистыми белями с кисломолочным запахом, трихомонадное – пенистыми выделениями с желтизной, неприятным запахом, гонококковое – густой гнойной секрецией.
В острой стадии вульвита сильно воспалена вульва, фиксируется наличие пузырьков с жидкостью, которые со временем лопаются, покрываясь коркой. Зуд, жжение, болезненные ощущения в промежности – спутники патологии.
Подострая форма воспаления влагалища – пресечение острой и хронической. На этом этапе симптоматика не так выражена, как на предыдущем. Продолжается до полугода после окончания острой фазы. Возможно возникновение периодических вспышек, свидетельствующих об обострении патологии. Если правильно пролечить, то есть все шансы на полное выздоровление.
Самая опасная — хроническая форма протекания болезни. Несет угрозу нормальному функционированию всей женской половой системы. Характеризуется длительным течением (от нескольких месяцев до нескольких лет) с периодами ремиссии и рецидивами. Часто не сопровождается типичными симптомами, клиническая картина смазана – тянущая боль внизу живота, скудные серозные выделения, дискомфорт в области гениталий.
Возникает на фоне не долеченного острого кольпита, особенностей конкретного возбудителя, сбоя гормонального равновесия, слабой защитной функции организма.
Хроническая форма вульвита характеризуется зудом вульвы, который может исчезать на некоторое время, а под действием неблагоприятных факторов – возобновляться.
Во время беременности симптоматика воспалительного процесса влагалища, вульвы такая же, как и в обычном состоянии
Самое важное отличие – заболевания не только беспокоят женщину, но и угрожают здоровью ребенка
Самые популярные свечи в гинекологии
Вагинальные суппозитории воздействуют стремительно на симптомы заболевания и устраняют воспаление. Они легки в применении и не вызывают аллергические заболевания, поэтому чаще других используются в гинекологии.
Противовоспалительные свечи при заболеваниях половых органов назначаются при кольпите, вагините, грибковых и венерических заболеваниях. Действие свечей заключается в проникновении активных компонентов в очаг воспаления, воздействие на болезнетворные бактерии, которые вызывают болевые ощущения. Их необходимо использовать только с разрешения гинеколога и выписываются только с учетом микрофлоры влагалища.
| Название препарата | Курс лечения | Показания к применению | Содержащиеся лекарственные вещества | Тип |
| «Тержинал» | 6–10 дней | Кольпит, вагинит, инфекционные и грибковые болезни половой сферы (трихомониаз, кандидоз) | Тернидазол, Неомицин сульфат, преднизолон, метасульфобензоат натрия. | Вагинальные |
| «Полижинакс» | 7–10 дней | Кольпит, кандидоз | полимиксин В, нистатин и неомицин | Вагинальные |
| «Гексикон» | 8–10 дней | Кандизоз, кольпит, вагинит | Хлоргексидин биглюконат | Вагинальные |
| «Бетадин» | 7–14 дней | Грибковые заболевания, сопровождающиеся воспалительным процессом | Йод, антисептики | Вагинальные |
| «Микожинакс» | 5–10 дней | Кольпит, бактериальные болезни половой сферы | метронидазол, дексаметазон и хлорамфеникол | Вагинальные |
| «Мератин-комби» | 8–12 дней | Бактериальный вагиноз и вагинит, трихомодальный и грибковый вагинит | Орнидазол, Неомицин сульфат, Нистатин, Преднизолон | Вагинальные |
Какие суппозитории рекомендуют принимать при генитальном герпесе, кольпите, гарднереллезе:
«Гиналгин» рекомендуется принимать в течение двух недель.
«Трихопол» необходимо принимать вечером и утром длительностью до двух недель.
«Клион Д» применяется на 9–10 дней. В сутки необходимо принимать единожды. Главным активным компонентов является метронидазол.
«А-интерферон» выписывается длительностью 2–3 недель. Принимать необходимо 2 раза в день.
«Виферон» вводится дважды в сутки, курс – неделя.
https://youtube.com/watch?v=yI33xkJIkqI
Механизм действия
Все свечи объединяет механизм их действия. Они состоят из активного вещества и жировой основы (парафины, желатины или глицерины). При комнатной температуре для свечей характерно твердое агрегатное состояние. Однако уже при температуре человеческого тела (в 36ºС) материал, из которого состоит свеча, начинает плавиться. Вещества, содержащиеся в свече, выходят наружу и начинают свое активное действие.
Некоторые свечи воздействуют исключительно местно, на слизистые оболочки. Однако поскольку поверхностные ткани вагины и прямой кишки насыщены мелкими кровеносными сосудами, то часть действующих веществ попадает в кровоток и циркулирует в области малого таза, осуществляя при этом свое терапевтическое воздействие.
Еще одним преимуществом свечей перед лекарственными формами, принимаемыми перорально, является то, что суппозитории не вызывают характерных для желудочно-кишечного тракта аллергических реакций.
Гинекологические суппозитории могут обладать различным типом действия. Наиболее часто используются свечи со следующими эффектами:
- направленный против инфекции,
- противовоспалительный,
- восстанавливающий ткани,
- восстанавливающий микрофлору влагалища,
- обезболивающий.
Не так уж много препаратов, обладающих лишь одним видом действия. Обычно свечи обладают комплексным действием, то есть, например, они могут одновременно влиять на возбудителей заболевания и снимать воспаления. В некоторых противовоспалительных свечах есть витамины, необходимые для функционирования тканей, вещества, стимулирующие местный иммунитет, и т.д.
Компоненты, содержащиеся в суппозиториях, могут быть как синтетическими, так и природными веществами. Основными инфекционными агентами, вызывающими гинекологические заболевания, являются вирусы, бактерии, грибки и простейшие. Поэтому суппозитории могут включать противовирусные компоненты, средства от грибков, антибиотики и антисептики.
В их качестве выступают различные вещества, убивающие бактерии и препятствующие их размножению. Свечи с антибиотиками, используемые в гинекологии, обычно содержат такие препараты, как хлоргексидин, метронидазол, ко-триксомазол, пенициллины, макролиды, йод
Важно помнить, что любой тип антибиотика имеет свои показания и противопоказания, и неправильное применение антибактериальных препаратов, равно как и превышение дозировки может привести к аллергическим реакциям, а также к угнетению нормальной микрофлоры влагалища, выполняющей защитные функции
Этот тип веществ активен лишь против патогенных грибков. Обычно данными компонентами оснащают свечи для влагалища. Самые популярные противогрибковые препараты – флуконазол, клотримазол, пимафуцин. Как правило, курс лечения грибковых заболеваний половых органов занимает больше времени, чем антибактериальная терапия.
Основным типом веществ, применяющихся при лечении воспалений гинекологической природы, являются нестероидные противовоспалительные препараты. Их назначение – устранение признаков воспаления – боли и отека. С биохимической точки зрения механизм противовоспалительных средств основан на блокировании синтеза простагландинов.
Натуральные компоненты также нередко используются в ректальных и вагинальных противовоспалительных свечах. Свечи на травах могут включать экстракты ромашки, шалфея, красавки, календулы, хвойных деревьев, масло какао, эвкалипта. Большую популярность снискали свечи, содержащие масло облепихи. Эти суппозитории можно применять в детском и пожилом возрасте, при беременности и лактации.
Достоинства свечей
Вагинальные суппозитории воздействуют стремительно на симптомы заболевания и устраняют воспаление. Они легки в применении и не вызывают аллергические заболевания, поэтому чаще других используются в гинекологии.
Противовоспалительные свечи при заболеваниях половых органов назначаются при кольпите, вагините, грибковых и венерических заболеваниях. Действие свечей заключается в проникновении активных компонентов в очаг воспаления, воздействие на болезнетворные бактерии, которые вызывают болевые ощущения. Их необходимо использовать только с разрешения гинеколога и выписываются только с учетом микрофлоры влагалища.
Причины маточных кровотечений
Оофорит и аднексит возникают вследствие инфицирования органов малого таза болезнетворными микроорганизмами. Путей заражения может быть несколько:
- Половые контакты без использования барьерных методов контрацепции. Так, возбудителями заболевания могут быть такие бактерии, передающиеся половым путем, как хламидии, уреплазмы, микоплазмы, вирус герпеса, гонококки, сифилис и др. Инкубационный период занимает от нескольких дней до нескольких недель, после чего начинают проявляться неприятные симптомы, о которых речь пойдет далее.
- Хирургические вмешательства, вследствие которых происходит заражение. В эту группу можно также отнести аборты.
- Инфекционно-воспалительные заболевания смежных органов, например, мочевыводящих путей (цистит, уретрит). В малом тазу располагается обширная сеть капилляров, поэтому инфекция быстро размножается, попадает в кровоток и доходит до матки, фаллопиевых труб и яичников.
- Снижение иммунитета вследствие затянувшихся стрессовых ситуаций или переохлаждений в осенне-зимний период. Так как защитные функции организма снижаются, патогенная микрофлора начинает усиленно размножаться, вызывая тем самым воспалительный процесс.
- Заражение бытовым путем, например, в местах общего пользования (сауны, бани, бассейны), использование чужих полотенец и так далее.
- Несоблюдение правил личной гигиены.
Указанные причины воспаления яичников являются наиболее часто встречаемыми и вызывают следующие симптомы:
- Боли внизу живота и иногда со стороны поясницы разной степени интенсивности (в зависимости от того, какую форму имеет заболевание – острую или хроническую).
- При остром воспалении может подниматься температура тела вплоть до 38 градусов.
- Выделения из половых путей, которые могут возникать в любое время цикла, и не связаны с овуляцией. Здоровые выделения появляются примерно на 14-16 день цикла и имеют прозрачный или белый цвет, довольно жидкие, без запаха. Патологические же выделения цвет могут изменять на мутно-белый, желтый, зеленоватый (в зависимости от возбудителя), иногда они сопровождаются неприятным запахом.
- В некоторых случаях может возникнуть зуд или жжение во влагалище.
- Боли во время полового акта, которые отдают в один или оба яичника.
- Снижение полового влечения (либидо).
- Нарушения месячного цикла, изменение характера менструаций.
- При хроническом воспалительном процессе могут отмечаться неприятные симптомы со стороны нервной системы, такие как чрезмерная раздражительность, нервозность, чувство хронической усталости, тревожность, бессонница и другие.
Кровопотеря возникает при следующих ситуациях:
- Гормональный сбой.
- Органическая патология половых органов (миома матки, эндометриоз и др.)
- Начавшийся выкидыш при беременности.
- Онкологические заболевания.
- Прием гормональных препаратов и др.
Причины возникновения в каждом случае различны.
Маточные кровотечения при нарушении работы органов могут быть вызваны:
- Инфекционными заболеваниями (грипп, сепсис и т. д) при развитии тяжелых осложнений;
- Патологиями кроветворной системы;
- Циррозом печени;
- Проблемами в сердечно-сосудистой системе;
- Плохой работой щитовидной железы;
- Низким уровнем витаминов К, С и других.
Если маточные кровотечения появились из-за проблем в половой сфере, то это может быть вызвано травмами влагалища, наличием доброкачественной или злокачественной опухолей, аденомиозом, разрывом кисты яичников, воспалительными заболеваниями.
Во время беременности кровотечения возникают в следующих случаях:
- Внематочная беременность;
- Начавшийся выкидыш (отслойка хориона или плаценты);
- Разрыв матки.
В период климакса такое состояние может быть следствием следующих диагнозов:
- Полипы;
- Нарушение работы эндокринной системы;
- Миома;
- Гипреплазия эндометрия;
- Злокачественные или доброкачественные новообразования.
При гормональном сбое маточные кровотечения возникают из-за различных ситуаций. К таковым относятся:
- Наследственность;
- Заболевания половых желёз;
- Неправильный приём контрацептивов;
- Аборт, беременность, послеродовое состояние;
- Хронический нервный стресс, упадок сил, регулярное голодание.
В зависимости от причины патологии назначается лечение.
Лекарства при гинекологических заболеваниях
Противовоспалительные средства представляют собой группу лекарственных препаратов, действие которых направлено на купирование воспалительных процессов с сопутствующим устранением болевого синдрома, отечности и прочей характерной симптоматики. Эффективность заключается в способности к подавлению процессов образования и трансформации арахидоновых кислот, провоцирующих развитие воспаления.
Противовоспалительные препараты, согласно международной классификации, подразделяются на такие фармакологические группы:
- Антибиотики.
- Глюкокортикостероидные препараты, представляющие собой натуральные или же синтетические гормоны надпочечниковой коры (средства показаны исключительно для лечения гормональных заболеваний и не применяются в гинекологической сфере).
- Антимикотики.
- Нестероидные препараты противовоспалительного характера.
- Биостимуляторы.
Противовоспалительные средства, применяемые в гинекологической сфере, выпускаются в следующих формах:
- Инъекции.
- Ректальные свечи.
- Вагинальные свечи.
- Таблетки.
Для лечения применяются следующие виды лекарственных средств противовоспалительного характера:
- Суспензии.
- Нестероидные препараты.
- Антибиотики.
Суспензии. Ректальные и вагинальные свечи являются одним из наиболее популярных противовоспалительных средств, применяемых в гинекологии. Это объясняется их действенностью, быстрым воздействием и минимумом побочных эффектов. Чаще всего суспензии назначаются при гинекологических заболеваниях бактериального или грибкового характера, воспалительных процессах в области матки, придатков, яичников и влагалища. Наиболее популярными и эффективными при лечении женских недугов принято считать препараты:
- Диклофенак.
- Вольтарен.
- Мовалис.
- Фламакс.
- Гексикон.
- Гиналгин.
- Клион-Д.
- Метронидазол.
- Микожинакс.
- Тержинан.
К возможным побочным эффектам суспензий относят:
- Метеоризм.
- Тошноту.
- Ощущение зуда и жжения.
- Запор.
Применение ректальных свечей противопоказано при язвенных поражениях желудочно-кишечного тракта, при трещинах, воспалениях и кровотечениях заднего прохода.
Нестероидные препараты обладают обезболивающим, противовоспалительным, капилляропротекторным и антиагрегантным эффектами. В гинекологии данные средства применяются при болезненных менструациях, воспалениях половых органов, урогенитальных инфекциях, поражениях матки спаечного характера и эндометриозе.
Препараты данной фармакологической группы используются в качестве обезболивающего средства при взятии биопсии, лечении маточных патологий и установлении или же удалении внутриматочной спирали.
В большинстве случаев гинекологи назначают пациенткам такие нестероидные препараты:
- Индометацин.
- Мелоксикам.
- Диклофенак,
- Целекоксиб;
- Пироксикам.
- Нурофен.
- Раптен.
- Кетопрофен;
- Рапид;
- Новиган.
Антибиотики в гинекологической сфере применяются для лечения разного рода воспалительных процессов, кольпитов, эрозийных поражений. Препараты назначаются после оперативных вмешательств гинекологического характера. Назначаются антибиотики и при таких диагнозах, как гонорея, эндометрит, туберкулез маточных придатков и периметрита.
К наиболее распространенным относятся:
- Биомицин.
- Пенициллин.
- Цефалоспорин.
- Стрептомицин.
Антибиотиковая терапия имеет массу противопоказаний и побочных эффектов, применяется она исключительно по назначению врача и проходит под строгим его контролем.
Для достижения благоприятных результатов терапевтического процесса выбор препарата, его дозировки и продолжительность приема должны осуществляться только врачом.
Противопоказания и побочные эффекты
В инструкции каждого гомеостатического препарата отмечены противопоказания, связанные с повышенной чувствительностью к компонентам, патологиями сосудов и крови:
- тромбозами;
- тромбофлебитами;
- злокачественными болезнями крови;
- острым инфарктом миокарда;
- повышенной свертываемостью крови.
Лекарства, которые нельзя назначать людям с заболеваниями почек (недостаточность, пиелонефрит), мочекаменной болезнью:
- «Аскорутин»;
- «Транескам»;
- Экстракт водяного перца.
Побочные эффекты, которые способны вызвать кровоостанавливающие препараты при месячных и аномальных маточных кровотечениях:
- изжога;
- головная боль;
- аллергия;
- покраснение лица;
- головокружение;
- тошнота;
- диарея;
- тахикардия.
К ним относятся следующие:
Одним из серьезных противопоказаний является гиперчувствительность к НПВС, которая может выражаться обострением бронхиальной астмы (сухим кашлем, приступами удушья), отеком мягких тканей, высыпаниями на коже (крапивницей) или ринитом (возникновением обильного жидкого отделяемого из носовых ходов, заложенностью носа)
При наличии в желудочно-кишечном тракте эрозий или язв противовоспалительные средства следует применять с осторожностью, а при обострении таких заболеваний желательно воздержаться от приема этих лекарств. Процессы нарушения кроветворения, в частности, пониженная свертываемость крови и склонность к развитию кровотечений, тоже являются серьезными противопоказаниями, поскольку НПВС разжижают кровь и угнетают выработку тромбоцитов
Беременным женщинам такие препараты могут быть назначены исключительно гинекологом и только в случае большой необходимости. Крайне нежелательно принимать НПВС в период лактации, так как их действующие вещества попадают в молоко и могут негативно влиять на состояние ребенка. Противопоказаниями к использованию противовоспалительных средств в ректальных суппозиториях являются геморрой и парапроктит.
С особой осторожностью должен осуществляться прием НПВС людьми, имеющими заболевания печени и почек. Среди побочных эффектов от применения лекарств данной группы можно отметить расстройства работы желудочно-кишечного тракта в виде тошноты, диареи и болей в животе, головную боль, головокружения, сыпь на коже, повышенную нервозность, депрессивное настроение, бессонницу или сонливость, задержку жидкости в организме (отеки), артериальную гипертонию. В редких случаях побочные эффекты могут быть весьма тяжелыми, поэтому при появлении новых патологических симптомов, возникших на фоне приема НПВС, стоит немедленно обратиться за медицинской помощью. Нестероидные противовоспалительные средства по-разному могут взаимодействовать с другими препаратами, поэтому на приеме у врача женщине необходимо подробно рассказать о том, какие лекарства она принимает на постоянной основе
В редких случаях побочные эффекты могут быть весьма тяжелыми, поэтому при появлении новых патологических симптомов, возникших на фоне приема НПВС, стоит немедленно обратиться за медицинской помощью. Нестероидные противовоспалительные средства по-разному могут взаимодействовать с другими препаратами, поэтому на приеме у врача женщине необходимо подробно рассказать о том, какие лекарства она принимает на постоянной основе.

Совместный прием противовоспалительных средств с барбитуратами и антидепрессантами повышает токсическое воздействие на почки и печень. Использование НПВС вместе с мочегонными препаратами уменьшает действие последних.
При совместном использовании НПВС с противодиабетическими препаратами повышается риск развития гипер- или гипогликемии. Параллельный прием противовоспалительных лекарств и гормона эстрогена усиливает побочные действия последнего.
Таким образом, ни в коем случае нельзя принимать самостоятельное решение о длительном лечении нестероидными противовоспалительными средствами. Эти лекарства имеют множество противопоказаний и побочных эффектов, к тому же их регулярное использование может потребовать корректировки доз других препаратов, применяемых на постоянной основе.
Как принимать противовоспалительные лекарства?
Таблетки от воспаления в организме подбираются исключительно специалистом. Только врачу известны анамнез пациента, тип заболевания и степень нарушения. В соответствии с этими данными и подбирается лекарственное средство
Для достижения скорейшего и максимального эффекта важно соблюдать ряд правил:
- Обезболивающие средства нельзя сочетать между собой. Так, прием 2-3 типов анальгетиков повышает обезболивающий эффект, однако и увеличивает риски повреждения слизистой оболочки желудка.
- Запрещено длительное применение даже безрецептурных противовоспалительных средств. Если прием приносит непродолжительный эффект, необходимо обратиться к врачу.
- Во избежание негативного воздействия на желудок противовоспалительные таблетки необходимо принимать после еды в установленной врачом дозировке.
Противовоспалительные таблетки для суставов
НПВС нередко используют для лечения заболеваний опорно-двигательного аппарата. Артриты, артрозы, травмы сопровождаются воспалительным процессом и болью, которую и призваны купировать противовоспалительные таблетки. В соответствии с типом патологического процесса, выраженностью симптоматики и степенью заболеваемости врач индивидуально устанавливает дозировку и кратность приема лекарственных средств. В большинстве случаев НПВС являются одним из компонентов комплексного лечения заболеваний суставов.
В своей практике врачи чаще используют следующие нестероидные противовоспалительные препараты для лечения суставов (таблетки):
- Терафлекс;
- Мовалис;
- Лорноксикам.
Противовоспалительные таблетки в гинекологии
Дисменорея, болезненные менструации часто встречаются у женщин репродуктивного возраста. Непосредственно эти нарушения выступают в качестве показаний для назначения противовоспалительных средств. Нередко их используют вместе с гормональными контрацептивами. Последние призваны нормализовать овуляторные процессы путем их подавления. Циклическая стимуляция эндометрия способствует накоплению простагландинов, которые и стимулируют развитие симптомов дисменореи.
Используются НПВС в гинекологии и для снятия воспалительных процессов в органах репродуктивной системы. Аднексит, эндометрит, оофорит, кольпит и другие заболевания сопровождаются болезненностью и воспалением. Для купирования этих процессов и назначаются НПВС. Среди часто используемых можно выделить следующие противовоспалительные таблетки при боли во время месячных:
- Ибупрофен;
- Диклофенак;
- Индометацин.
Противовоспалительные таблетки для зубов
Для быстрого купирования зубной боли врачи назначают противовоспалительные анальгетики. Среди причин болезненных ощущений чаще называют:
- кариес;
- повышенная чувствительность зубов;
- пульпит (воспаление мягкой ткани зуба);
- пародонтит (воспаление тканей верхушки зуба);
- периодонтит – воспаление костной ткани около зуба.
Для снятия боли и воспаления при данных нарушениях врачи чаще используют НПВС, содержащие кетопрофен или декскетопрофен. Данные лекарства снимают зубную боль на 5–6 часов. В качестве примера можно привести следующие препараты, эффективные при зубной боли:
- Кетанов;
- Кеторол;
- Кеторолак;
- Дексалгин.
Противовоспалительные таблетки при простуде
Благодаря дополнительным свойствам (обезболивающее, жаропонижающее), НПВС нередко используют для лечения простуды в составе комплексной терапии. Они призваны нормализовать температуру тела, убрать болезненные ощущения и улучшить общее самочувствие пациента. Как принимать нестероидные противовоспалительные препараты в конкретном случае – определяет врач. Он устанавливает дозировку, частоту применения и тип лекарства. Среди НПВС, используемых при простуде, можно выделить:
- Ибупрофен;
- Нимесулид;
- Нурофен.
Выводы
Прежде чем начать принимать тот или иной лекарственный препарат, женщине необходимо провести диагностику и проконсультироваться с врачом. Необходимо быстро обнаружить заболевание и строго выполнять лечение, назначенное гинекологом. Женское здоровье хрупкое и его необходимо беречь, поэтому чтобы избежать проблем и воспалений, необходимо проверяться регулярно у гинеколога.
- На просторах интернета можно найти все что угодно, но умение читать и пользоваться поиском вовсе не равно диплому врача.
- Не следует составлять список лекарственных препаратов со слов соседки, фармацевта или подруги. Только доктор сможет грамотно подобрать нужный препарат.
- Не стоит говорить врачу – «моей подруге помогли таблетки, назначьте и мне такое же лекарство». Каждый человек индивидуален, и даже одинаковое заболевание проявляется и лечится по-разному.
- Проходите полный курс лечения. Назначил врач 7 дней пить или колоть лекарство, значит, нужно довести терапию до конца, соблюдая все указания и рекомендации. Нельзя бросать лечение, даже если видимых симптомов больше нет. Болезнь может не только вернуться, но и перейти в хроническую форму. Патогенная флора адаптируется и перестанет реагировать на лечение.