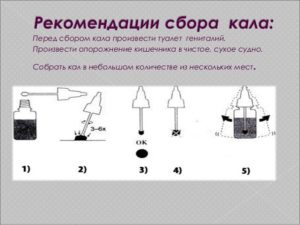
Сколько длится колоноскопия по времени без наркоза
Содержание:
- Что такое колоноскопия?
- Как проходит процедура?
- Колоноскопия — что это такое
- Методы обезболивания во время процедуры
- Седация при колоноскопии: плюсы и минусы
- Алгоритм процедуры
- ФГДС и колоноскопия — особенности и ключевые моменты
- Виды колоноскопии
- Подготовка
- Другие методы исследования
- Фиброгастроскопия под наркозом
- Мнения реальных людей
- Рентгенологическое исследование кишки
Что такое колоноскопия?
Это эндоскопический метод диагностики состояния внутренних стенок и поверхности толстой кишки с помощью специального прибора – колоноскопа.

Колоноскоп (эндоскоп) – зонд, который легко продвигается по прямой кишке, не травмируя её за счёт своей гнущейся конструкции
На конце прибора установлена крошечная видеокамера, с помощью которой диагност может видеть состояние кишечника на специальном экране. В длину колоноскоп не превышает 2 метров, этого вполне достаточно, чтобы обследовать слепую, сигмовидную, ободочную и прямую кишки. При этом тонкий кишечник не затрагивается. Проводится процедура проктологом и ассистирующей ему медсестрой.
Как проходит процедура?
Колоноскопия происходит в кабинете с эндоскопическим оборудованием. Исследование может проводиться в амбулаторных условиях. После беседы с пациентом врач выбирает способ обезболивания. Если необходима седация или общая анестезия, требуется консультация анестезиолога.
С наркозом или без?
Выбор способа обезболивания зависит от таких факторов:
- возраста пациента;
- наличия сопутствующих заболеваний;
- цели колоноскопии (исследование кишечника или удаление полипа).
Обычно у женщин колоноскопия не вызывает сильной боли в отличие от мужчин, для которых характерен более низкий болевой порог.
Колоноскопия может проходить:
- Без общего наркоза с использованием местных анестетиков на основе лидокаина (Ксилокаин, Луан гель). Препарат наносится на зону ануса и колоноскоп, что позволяет уменьшить выраженность болезненных ощущений. При этом пациент находится в ясном сознании.
- С седацией, когда пациент находится «как в тумане», при этом не ощущает дискомфорта и боли. С этой целью используется Пропофол.
- Под общим наркозом. Пациент спит и не чувствует боли. Стоит заметить, что подобная анестезия имеет свои противопоказания, риски и осложнения.
Зачастую наркоз требуется:
- детям;
- при выраженном спаечном процессе;
- больным с психическими расстройствами;
- людям с низким болевым порогом.
Успех колоноскопии во многом зависит от эмоционального состояния пациента. Паника затрудняет процесс исследования и повышает риск развития осложнений диагностики.
Техника и длительность проведения колоноскопии
Продолжительность исследования составляет 10-25 минут.
Время зависит от:
- цели колоноскопии;
- тщательности подготовки к диагностике;
- квалификации врача.
Методика и порядок обследования:
- пациент располагается на кушетке с одноразовой пеленкой;
- занимает положение «на левом боку» и прижимает колени к грудной клетке;
- анус обрабатывается антисептическим раствором, затем смазкой (для облегчения введения колоноскопа в анус);
- колоноскоп продвигается по кишечнику, параллельно нагнетая воздух в кишку;
- движение колоноскопа врач контролирует рукой через переднюю брюшную стенку;
- после осмотра кишечника колоноскоп медленно удаляется.
Колоноскопия — что это такое
Колоноскопия это процедура, которая представляет собой эндоскопическое обследование внутренних поверхностей толстого кишечника. Проводится она с применением специального устройства, состоящего из нескольких элементов:
- тонкой трубки длиной около 1,5 метров;
- видеокамеры с высоким разрешением;
- источника света;
- трубки для подачи углекислого газа внутрь кишечного просвета;
- манипуляторов для взятия биологического материала.
В колопроктологии выделяют следующие виды колоноскопии:
- Диагностическая, при которой врач осматривает слизистую кишечника, фиксирует патологические изменения и оценивает ее структуру, сосудистый рисунок, наличие новообразований, источников кровотечения и многое другое. В ходе диагностического обследования специалист может отщипнуть небольшой кусочек слизистой оболочки или новообразования для дальнейшего его исследования в лаборатории.
- Лечебная или терапевтическая, при которой врач осуществляет удаление ранее диагностированных патологий, чаще всего полипов, кист и посторонних предметов. С помощью колоноскопической установки врач может устранить небольшое кровотечение в кишечнике, коагулируя открытые ранки на слизистой оболочке органа.
Классическую колоноскопию, которая широко практиковалась еще несколько лет назад, сегодня практически вытеснило обследование с использованием видеоколоноскопии. В целом же суть обследования осталась прежней, а видоизменениям подвергся только диагностический аппарат: оптоволоконную трубку заменили более тонкой и гибкой, а врач может смотреть на слизистые оболочки толстой кишки не через окуляр, а посредством монитора. На него подается увеличенное изображение с камер, благодаря чему проверка выявляет мельчайшие новообразования, диаметр которых не превышает 1 мм.
Методы обезболивания во время процедуры
Обследование такого плана требует наличия у врача специальных навыков и определенного опыта. Специалист не должен подвергать риску здоровье пациента. Колоноскопия без боли возможна. Современная техника выполнения предлагает эффективные методы обезболивания, в том числе медикаментозный сон.
Многие пациенты верят эмоциональным рассказам некоторых людей, которые уже прошли эту процедуру, и оттягивают визит к проктологу до последнего момента. Главная причина – страх испытать болезненные ощущения. Но это абсолютно неправильная тактика. Терпеть неприятные симптомы и ждать не просто неправильно, а опасно для жизни. Ведь распространенный рак кишечника диагностируют у 70% больных, которые поздно после колоноскопии узнали о злокачественном новообразовании.
Если вы не уверены, что сможете нормально перенести колоноскопию, то стоит попросить врача о наркозе
В европейских странах колоноскопия с внутривенным наркозом, седацией обязательна, и без этих мер ее не сделают. Пациент не будет страдать от дискомфорта, боли, не получит психологического потрясения. У нас обезболивание проводят не всегда, часто только по требованию пациента за дополнительную плату. Страх перед процедурой отрицательно влияет на качество обследования, состояние организма и психологический статус пациента. Седация (прием успокаивающих средств, вызывающих сонливость, торможение ЦНС) поможет избежать этого. Обезболивание особенно рекомендуется онкологическим больным, при наличии проблем с сердцем.
Виды обезболивания:
- Седация с сохранением сознания. Означает медикаментозное угнетение центральной нервной системы, но возможность контакта с больным сохраняется. Это поможет нейтрализовать боль, успокоить человека, нормализовать кровообращение, предупредить осложнения, неприятные побочные действия (спазмы бронхов, рвота, повышенное слюноотделение).
- Местное обезболивание (аналгезия). Применяют анальгетики для местной анестезии (смазывают лидокаином конец эндоскопа, область ануса).
- Общий наркоз. Колоноскопию под наркозом применяют в обязательном порядке, если возраст пациента меньше 10 лет. В других случаях врач ориентируется на эмоциональное состояние человека, наличие или отсутствие спаек. При выборе такого метода обезболивания во время процедуры обязательно контролируют пульс, дыхание, артериальное давление, иногда ЭГК. Из внутривенных препаратов часто выбирают пропофол, флормидал. Колоноскопия в медикаментозном сне позволит избежать боли и облегчит процесс осмотра.
Многие пациенты стараются избежать этой процедуры, ища ответ на вопрос: УЗИ кишечника или колоноскопия? Исследование ультразвуком действительно может выявить многие патологии, но качественный осмотр слизистой кишечника может произвести только эта процедура. Лучше всего проводить их одновременно, в один день. Например, ФГДС тоже невозможно заменить другой техникой обследования, которая была бы равной по объему и ценности полученных данных.
Колоноскопию с медицинским наркозом можно с уверенностью можно назвать современной диагностической техникой при поиске патологий кишечника. Медицина 21 века предоставляет все возможности для комфортного и безболезненного проведения эндоскопических обследований.
Советуем почитать: подготовка лаваколом к колоноскопии
Седация при колоноскопии: плюсы и минусы
Итак, при общем наркозе сознание человека отключается полностью, соответственно, это требует более длительного восстановления организма после окончания его действия. Отталкиваясь от очевидных отличий, можно говорить о преимуществе метода седации перед местной анестезией и вводом больного в состояние медикаментозного глубокого сна.
Почему так важно, чтобы пациенту было не только не больно, но и комфортно? Всё дело в том, что довольно часто врачу приходится тратить время на уговоры и просьбы расслабиться вместо того, чтобы внимательно и качественно проводить обследование. Особенно это касается детей: маленькие пациенты не только боятся, но и могут отказаться от процедуры вообще
В таком случае седация – лучшее решение проблемы.
Ещё один большой плюс применения такого метода в том, что больной, находясь в состоянии поверхностного сна, всё же не утрачивает лёгкой чувствительности. В редких случаях при проведении процедуры могут возникнуть какие-либо осложнения, и по реакции пациента диагност сможет узнать о них и вовремя принять меры.
Видео — Колоноскопия под седацией
Введение седативных препаратов при колоноскопии может быть как внутривенным, так и ингаляционным (часто применимо к детям).
Независимо от способа введения, у пациента наступает полное расслабление, что благоприятно сказывается на ходе колоноскопии
При отсутствии противопоказаний основным минусом седации является то, что её применение может хоть и незначительно, но повлиять на организм: повысить давление, вызвать аллергию, тошноту.
Также, в зависимости от того, где проводится данное обследование, выбор седативных препаратов может влиять на стоимость процедуры. В платных клиниках России цена её составляет от 4000 до 20000 рублей и зависит не только от способа введения человека в состояние медикаментозного сна, но и других факторов, таких как манипуляции диагноста, удаление полипов, взятие тканей на биопсию, и т.п..
Кому можно, кому – нет?
Седация при колоноскопии считается простым и безвредным видом наркоза. Многим она показана для проведения. Однако существует ряд случаев, когда применять седативные средства нельзя.
Таблица 2. Показания и противопоказания для седации при колоноскопии
| Показания | Противопоказания |
|---|---|
| Возраст (детям до 12 лет) | Несоблюдение диеты |
| Имеющиеся спайки в кишечнике | Наличие у обследуемого эпилепсии |
| Сужение кишечника или анального прохода | Заложенность носа (например, после простуды) |
| Необходимость в расслаблении брюшной полости | Аллергия и индивидуальная непереносимость компонентов препарата |
| Повышенная чувствительность пациента, низкий болевой порог | Болезни лёгких, сердца, сосудов, почек, органов ЖКТ и другие соматические заболевания в тяжёлых формах |

Употребление алкогольных напитков накануне колоноскопии – важное противопоказание для проведения процедуры!
Возможные осложнения
Обследование прямой кишки с помощью эндоскопа не самое приятное времяпрепровождение. Оно способно причинить человеку некоторые болевые ощущения и даже приравнивается к оперативному вмешательству в организм. Следовательно, есть вероятность возникновения осложнений, хоть и крайне небольшая. В ходе диагностики может произойти повреждение кишечника аппаратом при его прохождении изгиба кишки, разрыва селезёнки, остановки дыхания.
Они перешли нам «по наследству» от препаратов из истории развития анестезиологии. Современные же седативные средства в подобранной врачом дозировке не несут в себе опасности ни для физиологического, ни для психического здоровья пациента. Необходимое оборудование клиник, хорошие препараты для наркоза и опытные специалисты – всё это залог успешного проведения колоноскопии.
Алгоритм процедуры
Целесообразность использования седации или общего наркоза во время колоноскопии противоречива и трактуется многими врачами по-разному. Некоторые врачи предпочитают работать с местным обезболиванием, когда пациенты сохраняют ясность сознания.
Другие же, напротив, считают, что обездвиженность позволяет достичь максимальной информативности исследования.
Несмотря на тип наркоза, пациентам следует правильно подготовиться к процедуре и следовать всем рекомендациям врача.
Технические аспекты
Процедура имеет чёткий алгоритм проведения манипуляции для достижения высокой результативности.
Техника проведения выглядит следующим образом:
- Пациента усаживают на кушетку;
- Анестезиолог измеряет АД, осматривает пациента;
- Больного укладывают на бок, поджимая ноги к животу, а подбородок к коленям;
- Вводят обезболивающий препарат и кислородную маску.
После начала действия обезболивания начинается проведение самой манипуляции.
Анальное отверстие обрабатывают антисептиком, наконечник вводят в ректальный канал. Эндоскоп постепенно вводят в пространство кишечника, тщательно рассматривая состояние слизистой.
При необходимости положение тела пациента меняют. В этом помогает медсестра кабинета. По окончанию процедуры больного перевозят в палату для реабилитации после медикаментозного сна и пробуждения.
Что такое седация при колоноскопии — используемые препараты
 Поверхностный наркоз подразумевает введение препаратов для кратковременного купирования неприятных ощущений, болезненности. Обычно никаких последствий после седации не остаётся.
Поверхностный наркоз подразумевает введение препаратов для кратковременного купирования неприятных ощущений, болезненности. Обычно никаких последствий после седации не остаётся.
После пробуждения пациент в течение короткого времени приходит в себя, а на следующие сутки не остаётся и следа от прошедшей анестезии.
Выделяют следующие препараты для угнетения сознания пациента:
- Внутривенная или внутримышечная седация (Мидазолам, Диазепам, Алпразолам, Фенобарбитал, Бутизол, Тиамилал, Бревитал, Алюрат);
- Ингаляционная седация (Норадреналин, Морфин, Тиопентал, Мидазолам, Фентанил).
Препараты для седации должны быстро, но кратковременно воздействовать на сознание, быстро выводиться из организма.
Идеальный препарат для лекарственного сна всегда обладает целым рядом необходимых качеств. Особенно лёгкая седация достигается путём введения препарата Мидазолам, а продолжительный сон обеспечивает средство Пропофол. Обязательно проводят регулярный контроль гемодинамического состояния пациента.
ФГДС и колоноскопия — особенности и ключевые моменты
 ФГДС и колоноскопия относятся к эндоскопическим методам исследования, при которых можно исследовать состояние всей пищеварительной системы, включая нижние и верхние их отделы.
ФГДС и колоноскопия относятся к эндоскопическим методам исследования, при которых можно исследовать состояние всей пищеварительной системы, включая нижние и верхние их отделы.
Диагностическая ценность обусловлена возможностью создания целостной клинической картины по отношению к жалобам пациента и неудовлетворительным данным общеклинических анализов.
Для понимания процедур, следует учесть нюансы каждого типа обследования по отдельности:
- ФГДС — это процедура фиброэзофагогастродуоденоскопии, позволяющая провести исследование пищевода, желудка и части двенадцатиперстной кишки. Обследование проводится при помощи эндоскопического прибора — фиброгастроскопа, который оснащён зондом с наконечником из оптического прибора с освещением. Во время манипуляции можно не только осмотреть состояние пищевых путей, но и провести ряд хирургических манипуляций.
- Колоноскопия — метод эндоскопического исследования, который основан на введении специального зонда от колоноскопа для оценки состояния слизистых кишечных отделов и части двенадцатиперстной кишки. Колоноскопия часто проводится под общим наркозом или седацией для устранения стрессового фактора и болезненности. Опасна ли колоноскопия под наркозом подробнее здесь.
Обе манипуляции позволяют не только осмотреть слизистые структуры пищеварительной системы, но и провести ряд лечебных манипуляций:
- Купирование источника кровотечения;
- Удаление полипов и небольших опухолей, например, удаление полипа анального канала;
- Лечение язвенно-эрозивных очагов;
- Забор биоптата для гистологического исследования.
Оба исследования представляют высокую информативность для многих областей медицины:
- гастроэнтерологии,
- онкологии,
- педиатрии,
- проктологии.
По совокупности данных диагностического обследования можно поставить точный диагноз и определиться с дальнейшей тактикой ведения пациента.
ФГДС и колоноскопия, что хуже переносится?
Невозможно точно сказать, какой из методов исследования больнее или хуже. При проведении ФГДС без наркоза пациенты жалуются на рвотный рефлекс. При колоноскопии основной дискомфорт вызывает закачивание воздуха в кишечник для выпрямления его полостей, а также его непроизвольное сокращение. Наркоз снимает все неприятные ощущения во время сочетанного исследования.
Кроме того, обе процедуры одновременно назначаются только в случае необходимости.
Целесообразность к проведению исследования определяется множественными клиническими критериями:
- степень тяжести общего состояния,
- нарушение пищеварительной функции,
- возрастные особенности,
- анамнестические факторы.
Виды колоноскопии
Существует два основных вида колоноскопии. Первый метод обследования, называемый фиброколоноскопией, проводят при помощи специального прибора – эндоскопа. Этот аппарат представляет собой тонкую трубку (1,5 см в диаметре), оснащенную осветительным устройством, имеющую на одном конце приспособление для биопсии (забора клеток и фрагментов ткани), а на другом зажим для фиксации положения прибора. Обследование с помощью эндоскопа позволяет увидеть малейшие изменения на стенках кишечника, удалить полипы и клетки, которые могут преобразоваться в раковые.
Другой способ обследования носит название виртуальной колоноскопии. Это метод реконструкции поверхности кишечника на основе результатов компьютерной или магнитно-резонансной томографии (ЯМРТ). При помощи компьютерной программы врач выводит на экран объемные изображения кишечника. Несомненным преимуществом виртуальной колоноскопии является то, что с ее помощью замечают опухоль не только на внутренней, но и на внешней поверхности кишечника.
Виртуальная колоноскопия не предполагает применение анестезии, а сама эта диагностика совершенно безболезненна, но она считается не очень эффективной, потому что с ее помощью нельзя рассмотреть злокачественные образования диаметром менее 5 мм, а точность результатов зависит от качества изображения на томографе. Проводится фиброколоноскопия под наркозом – это болезненная процедура, но она остается самой эффективной методикой обследования стенок кишечника.
Частной разновидностью фиброколоноскопии является видеоколоноскопия под наркозом. Это более дорогая диагностика, но ее проведение занимает меньше времени (от 10 до 20 минут), а вся слизистая кишечника фиксируется на изображениях, которые доступны для дальнейшего изучения. Видеоколоноскопию делают под наркозом, но в связи с тем, что процедура осуществляется быстро, возможно ее проведение без анестезии.
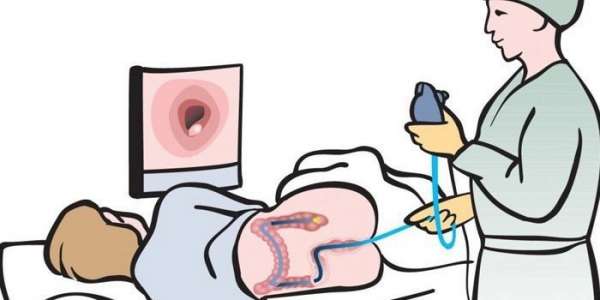
Подготовка
Подготовка к эндоскопическим обследованиям заключается в придерживании диетического питания и очищения кишечника. Если в органе остаются пищевые остатки или кал, то обзор органа будет не качественным. Нельзя за инородными предметами рассмотреть состояние внутренних стенок кишечника. Поэтому диета перед колоноскопией начинается за 3-4 суток до сеанса.
В меню больного входят только разрешенные продукты, также проктологи назначают медикаментозные очистительные средства для органа:
Подготовка к диагностике
- подготовка к колоноскопии Лаваколом если процедура назначена утром;
- очищение Фортрансом;
- подготовка к колоноскопии препаратом Фосфо сода и другими лекарствами.
Среди рекомендаций по подготовке органа к осмотру учтено приобретение специальных трусов. Рацион больного дожжен быть безшлаковым, питание дробным. Разрешается кушать мясные блюда не жирных сортов мяса (курятина, телятина, крольчатина, индюшатина), не жирный творог, кашу из гречки и риса, кисломолочные продукты, мед, галетное печенье, сухарики, чай зеленого сорта.
Из рациона исключаются каши из перловки, пшенички, молоко, сметана, газировки, бобовые. Нельзя употреблять капусту, салаты, маринады, пряности, острые, соленые, приправленные, жирные блюда, копчености. Введение любых овощных и фруктовых плодов запрещено за двое суток до осмотра. Продукты должны быть без красителей, приготовленными на пару или отварными. Подготовка к диагностической эндоскопии кишечника включает в себя налаженный обильный питьевой режим. Это необходимо для лучшего промывания органа.
Другие методы исследования
Кому делают исследование
Исследование состояния толстого кишечника проводится и другими методами. К примеру, МРТ. Диагностика с применением двойного контрастирования. Красящую жидкость вводят через вену или ротовую полость. Данная методика не является достаточно информативной, но часто назначается как вспомогательная процедура. При МРТ нет лучевой нагрузки, болей.
Специалисты проводят послойное фотографирование для получения трехмерного изображения на мониторе. Для изучения таким способом слизистой капсулы больному рекомендована соответствующая диета и очистительные процедуры. Длительность сеанса – до 45 минут. Фотографии делаются во время удерживания дыхания.
Еще одно обследование внутри толстой кишки – это аноскопия. Процедура предусматривает изучение конечных отделов органа при помощи аноскопа. Пред сеансом проктолог проводить пальцевое ощупывание кишки для оценки состояния проходимости.
Фиброгастроскопия под наркозом
Исследование желудка у пациента, находящегося в состоянии медикаментозного сна, связано с повышенным риском аспирации слюны, мокроты или рвотных масс. Такой способ применяется только в отношении психически неполноценных больных, детей, лиц с повышенной психоэмоциональной возбудимостью.
Помимо этого, усыпление применяется в частных клиниках по просьбе самого клиента, если противопоказания к использованию необходимых лекарств отсутствуют. Один из двух способов выбирается в зависимости от целей и состояния больного.
Поверхностный наркоз
Отличается достаточным седативным эффектом и коротким временем действия. Пропофол, используемый в качестве основного наркозного препарата, вводится в дозе 2 мг/кг, дробно, по 20 мг каждые 10 секунд. Введение прекращают тогда, когда пациент погружается в сон. Длительность действия препарата составляет 10–20 минут, что вполне достаточно для проведения гастроскопии.
Глубокий наркоз
Применяется только в условиях операционной или отделения интенсивной терапии. Для погружения больного в сон и проведения процедуры используют пропофол в дозе 30–40 мг/кг или тиопентал натрия (1 грамм, внутривенно, вводят дробно, с интервалом 30 секунд)
Важно, чтобы в этот момент человек был подключён к аппарату искусственного дыхания
Больной под глубокой седацией не может проглотить зонд, поэтому последний вводится принудительно. Метод используется в отношении реанимационных пациентов, а также в случаях, когда предполагается длительная работа в желудке больного. Время действия лекарств может достигать нескольких часов. За этот период анестезиолог вводит поддерживающие дозы препарата.
Даже поверхностное усыпление требует присутствия анестезиолога, имеющего под руками необходимое реанимационное оборудование:
- Набор для интубации трахеи.
- Мешок Амбу или портативный аппарат ИВЛ.
- Адреналин, атропин, шприцы.
- Всё необходимое для постановки центральных венозных катетеров.
Мнения реальных людей
«Перед операцией на кишечнике проктолог назначил мне проведение колоноскопии. Представив, что ждет меня от этой процедуры, я спросила у доктора, возможно ли применение какого-либо обезболивания. На что он ответил, что разрешено воспользоваться местноанестезирующими средствами, но лучше использовать седацию – это когда человек с помощью специальных медикаментов входит в состояние полудрема. Услуга не была бесплатной, однако для того, чтобы не чувствовать боли и дискомфорта, сумма показалась даже скромноватой. Спасибо врачу за рекомендацию! Обследование прошло, можно сказать, мягко».
Кристина Балашова, Саратов.
«Мое мнение на счет колоноскопии толстого кишечника таково: это лучший способ диагностирования заболеваний пищеварительного канала. Причем, делая ее под наркозом, не возникают никакие отрицательные эмоции и ощущения. Главное – не иметь противопоказаний для этого и соблюдать все правила подготовки. Отзывы многих других людей это только подтверждают».
Виктор Исаев, Санкт-Петербург.
«Год назад в рамках профилактического медосмотра прошел колоноскопию, не прибегая к наркозу. Что сказать, процедура, конечно, не из приятных, но сносная. А вот жене недавно провели обследование толстой кишки с анестезией. Видимо решили перестраховаться из-за сложности случая. По ее словам, отход от наркоза был быстрым, чувство боли совсем не возникало».
«Мне проводили колоноскопию кишечника с местным анестетиком. Сеанс перенесла с небольшим дискомфортом, присутствовала легкая боль. Но в принципе, все терпимо. Сестра делала такую процедуру с наркозом. Говорит, ничего не ощущала, даже волнение и стеснение отошли в сторону. Поэтому всем советую пройти ее с анестезией. По отзывам специалистов, лучше прибегнуть к седационному обезболиванию».
Светлана Агапкина, Тюмень.
«Колоноскопия помогла мне не только обнаружить источник всех моих бед – полипы на толстой кишке, но и избавиться от них (благо размер их был менее 1 мм). Делали операцию с применением наркоза, все прошло успешно. Большую роль в этом сыграла и подготовка: 3 дня бесшлаковой диеты и чистка кишечника накануне сеанса Фортрансом. По некоторым отзывам возможны осложнения, но у меня с этим проблем не было».
https://www.youtube.com/watch?v=G_Q2H54LwnU
Рентгенологическое исследование кишки
Процедура проверки толстого кишечника может быть с применением красящего вещества. Такая исследовательская методика называется ирригоскопией (рентгенография). Метод назначается с целью распознания патологических изменений в слизистых тканях органа. Проктологи оценивают рельефность.
Преимущества способа:
Рентгенологическое исследование кишки
- безопасно;
- без боли;
- доступно;
- информативно;
- с малой лучевой нагрузкой.
Колоноскопия проводится во сне, ирригоскопия не нуждается в сильном обезболивании. В ходе тестирования пищеварительной системы можно оценить состояние ободочного, восходящего, нисходящего, сигмовидного и прямого кишечника. Жидкость вводится больному через аноректальную полость, с применением клизмы выводится. Процедура проводится в лежачем положении на боку с согнутыми в коленках ногами. После введения жидкости делается снимок, затем пациент опорожняется и снимок делается снова.
Данная методика назначается при:
- подозрениях на опухолевые процессы;
- кровяные следы в фекалиях;
- гнойном стуле;
- болезненных дефекациях;
- метеоризме;
- хронических запорах и поносах.
Перед проведением ирригоскопии необходима подготовка больного. Ее можно осуществить одним из выбранных или рекомендованных проктологом способом.
Клизмирование
- Очиститься клизмами.
- Принимать слабительные препараты.
- Провести гидроколонотерапию.
Из препаратов можно выбрать Лавакол или Фортранс что лучше для диагностической колоноскопии или ирригоскопии подскажет врач.Когда снимки готовы, специалист ставит диагноз. Причнами для беспокойства являются складочная неравномерность, суженные участки полости, если во время дефекации контрастная жидкость вышла не вся, то проктологи диагностируют синдром раздраженной кишки. Для более комфортного самочувствия больным рекомендуют приобрести трусы как для колоноскопии. В них пациент чувствует себя спокойнее и увереннее.