Вирсунгов проток поджелудочной железы: норма, причины расширения
Содержание:
- Народная медицина
- Симптоматика
- Лечение заболевания
- Общие сведения о протоковой системе ПЖ
- Общая информация
- Лечение
- Разновидности патологических процессов
- 5 Диагностика
- 2 Строение и функции
- Аномалии в протоке
- Строение протоков поджелудочной железы и их патологии
- Аномалии выводных каналов
- Заключение и выводы по статье
Народная медицина
Средства народной медицины не имеют побочных эффектов, и их можно смело включать в комплексное лечение, назначенное врачом.
Действенные рецепты при стенозе печени:
- Снять с тыквы верхушку и вынуть немного мякоти. Заполнить получившийся горшочек медом. Оставить на 14 дней. Спустя это время слить настоявшийся пчелиный продукт. Принимать медово-тыквенную смесь по 1 ст.л. трижды в сутки.
- Стакан неочищенного овса залить литром кипятка и оставить под закрытой крышкой на 30-40 минут. Настоявшийся напиток нужно пить 2 раза в день по 80 мл.
- Стаканом кипятка залить 1 ст.л. расторопши. Дать постоять 25 минут. Пить на пустой желудок перед едой трижды в сутки. Для того чтобы улучшить вкус и поспособствовать выведению токсинов, можно добавлять немного отвара мяты или мелиссы.
- Крапиву 1 ст.л. (сухую и измельченную) залить литром воды. Довести до кипения и варить на медленном огне четверть часа. После оставить для настаивания на всю ночь. Принимать ежедневно по 1 стакану, который нужно разделить на несколько порций.
- Смешать в равном количестве шалфей, череду и листья малины. Залить 1 ст.л. сбора чашкой кипятка и дать поставить на плиту до закипания. Дать отстояться всю ночь. Принимать небольшими порциями на протяжении дня.
Народные средства могут давать индивидуальную непереносимость, поэтому перед началом такого лечения нужно предупредить доктора.
Стеноз печени – это серьезное состояние печени, которое требует незамедлительного лечения. Вовремя начатая терапия поможет полностью восстановить орган и предупредить развитие таких сопутствующих заболеваний, как холецистит, цирроз и панкреатит.
Симптоматика
Долгое время признаки стеноза печени могут не проявляться, поскольку патология протекает медленно, практически не прогрессируя на начальных этапах. Чаще всего аномалию обнаруживают совершенно случайно, когда больной проходит медицинский осмотр или обращается к врачу с жалобами совсем по другому поводу.
Первые симптомы, по которым можно заподозрить недуг:
- общая слабость;
- тошнота и рвота (можно заметить примеси желчи, иногда крови);
- тяжесть со стороны больного органа (в правом подреберье).
Стеатоз печени часто нарушает правильный отток желчи, в результате чего развивается холестаз. В таких случаях начинает желтеть и зудеть кожа. Когда патологию сопровождает воспаление, это может свидетельствовать о появлении цирроза печени или фиброза.
Поскольку симптомы не имеют выраженного характера и их часто путают с переутомляемостью или нарушением работы органов ЖКТ, диагностировать болезнь на начальной стадии невозможно без назначения дополнительных лабораторных тестов.
Как проявляется аномалия на последней стадии:
- кровоточивость десен;
- повышенная утомляемость;
- налет на языке;
- неприятный запах из ротовой полости;
- постоянные боли в области печени (значительно усиливаются после спиртного или жирной пищи);
- горечь во рту и отрыжка;
- нарушение дефекации;
- вздутие живота;
- увеличение печени и живота с правой стороны.
Последней стадии стеноза характерна депрессия, раздражительность, постоянная сонливость среди рабочего дня, пожелтение склер глаз и кожи. В индивидуальных случаях возникают проблемы с памятью, нарушается сердечный ритм, и появляются проблемы с функциональностью дыхательной системы. Токсины, которые накапливаются из-за сбоя в работе органа, негативно сказываются на работе головного мозга, сердца и нервной системы.
Лечение заболевания
Как лечить хронический панкреатит? Лечебная программа зависит от целого ряда факторов, к которым относят следующие:
- период обострения или ремиссии;
- преобладающий клинический симптом;
- состояние внешней секреции поджелудочной железы;
- состояние внутренней секреции поджелудочной железы (эндокринная функция).
Многих интересует вопрос, можно ли вылечить хронический панкреатит. Полностью подавить хроническое воспаление и следующие за ним дистрофические процессы на данном уровне развития медицины не представляется возможным. Однако своевременное лечение и рациональное питание способны максимально замедлить прогрессирование патологического процесса, что не приводит к снижению качества жизни пациента. Итак, программа лечения хронического панкреатита в период обострения выглядит следующим образом:
- в первые дни назначается холод на верхнюю часть живота, голод и функциональный покой поджелудочной железе;
- затем проводится фармакологическая коррекция – назначаются антисекреторные (уменьшают выработку желудочного сока, который является мощным стимулятором желудочной секреции), спазмолитические и обезболивающие препараты. Для уменьшения панкреатической активности рекомендуется использовать ферментные препараты с заместительной целью.
Диета как основополагающий принцип лечения
Диетическое питание при хроническом панкреатите занимает одно из главных мест, особенно в период ремиссии. Оно позволяет уменьшить нагрузку на поджелудочную железу и улучшить течение репаративных процессов в ней. В итоге это существенно снижает вероятность очередного рецидива заболевания. Диета при хроническом панкреатите строится на следующих принципах:
-
количество белков должно быть повышенным, так как они расходуются в качестве строительного материала в период репарации (восстановления поджелудочной железы);
- должно быть 4-5 приемов пищи;
- необходимо избегать переедания;
- еде должна быть преимущественно отварной (необходимо отказаться от жареной и копченной пищи);
- существенно уменьшается в пищевом рационе количество жиров, а также легкоусвояемых углеводов;
- исключаются высоко экстрактивные бульоны.
Параллельно пациент должен отказаться от употребления алкоголя, который приводит к токсическому повреждению поджелудочной железы
Важно придерживаться диетических принципов питания для того, чтобы исключить очередное обострение заболевания и улучшить функциональное состояние поджелудочной железы!Для поддержания длительного периода ремиссии пациенту необходимо кардинально изменить образ жизни, отказавшись от употребления алкоголя и нормализовав питание. Это позволит восстановить поврежденную поджелудочную железу и улучшить ее функционирование
Общие сведения о протоковой системе ПЖ
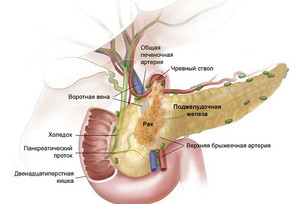
Система выводных протоков ПЖ начинается в ацинусах: мелкие выводные канальцы долек объединяются в более крупные, которые выходят из долей (каждая из них состоит из нескольких долек) и впадают в общий выводной проток. Он тянется через всю железу прямолинейно, начинаясь в хвосте и заканчиваясь в головке органа. Там к вирсунгову каналу присоединяется добавочный проток — санториниев. Его название происходит от имени итальянского анатома Д. Санторини, обнаружившего и описавшего его. Затем главный выводной канал соединяется с общим желчным протоком (холедохом).
Санториниев и вирсунгов каналы соединяются между собой широкой сетью анастомозов. Дренажная система главного протока имеет рассыпное или магистральное строение:
- магистральное: имеет примерно 30−34 мелких протоков, впадающих в вирсунгов, они располагаются на расстоянии 5 мм;
- рассыпное: 55−60 протоков на расстоянии 1−2 мм между собой.
Анатомия протоков
Протоки ПЖ и желчного пузыря выводят ферменты в составе панкреатического секрета в просвет ДПК. Существует 4 типа анатомической локализации конечных отделов панкреатического и желчного протоков:
1 тип − отмечен в 55% случаев: вирсунгов и общий желчный проток (холедох) объединяются в одну ампулу, которая выходит через фатеров сосок благодаря сфинктеру Одди.
2 тип − (33%): оба выводных канала соединяются в непосредственной близости от сфинктера Одди без образования общей ампулы.
3 тип − (4%): каждый проток входит в просвет кишки раздельно, независимо от другого, через большой и малый фатеровы соски.
4 тип − (8%): оба канала объединяются на значительном расстоянии от большого фатерова соска.
Что такое вирсунгов проток?
Автор открытия общего выводного канала ПЖ — немецкий анатом Иоганн Вирсунг. Главный канал ПЖ носит его имя — вирсунгов проток. Он прямолинейно располагается вдоль всей железы, в ее толще от хвоста до головки. Образован множественными слившимися дольковыми протоками. В самой головке вирсунгов проток повторяет ее форму и делает изгиб.
Форма вирсунгова протока индивидуальна:
В головке ПЖ в главный проток впадает дополнительный выводящий канал. На конце вирсунгова канала располагается сфинктер Одди, открывающийся в просвет ДПК. Основной проток контролирует и регулирует выделение энзимов в составе поджелудочного сока в тонкую кишку.
Общая информация
Что такое стеноз печени? Этот вопрос задают пациенты своим врачам. Стеноз или стеатоз – это состояние печени, при котором нарушаются обменные процессы в клетках. В гепатоцитах и межклеточном пространстве начинает скапливаться жир.
Справка. Считается, что если масса жира в печени превышает 10-11% от массы самого органа, это уже свидетельствует о развитии патологии.
Болезнь может поражать женщин из-за их пристрастий к сладостям, а также мужчин в силу их образа жизни. Стеноз является лидером среди всех заболеваний печени. Каждый пятый житель планеты имеет подозрение на данную патологию.
Лечение
Лечение патологии зависит от ее тяжести и общего состояния организма. При острой фазе воспалительного процесса назначают НПВС, в более тяжелых случаях – антибактериальные средства, в стационаре проводится дезинтоксикационная терапия.
Как правило, врачи стараются лечить заболевания консервативными способами, при необходимости ограничиваются малоинвазивными методиками.
Виды вмешательств на протоках:
- Холедохолитотомия – хирургическая операция, когда общий желчный проток частично иссекают. Это проводится с целью избавления пациента от желчнокаменной болезни.
- Установка стента в проток: в его просвет ставится металлическая конструкция, которая устраняет сужение протока и его непроходимость.
- Дренирование желчных протоков. В просвет вводится катетер, вся процедура осуществляется под эндоскопическим контролем.
Разновидности патологических процессов
Открываться проток панкреатического органа может в любую часть органа. Такой процесс может произойти в результате в результате аномального развития. Патологии бывают двух видов: врожденными и приобретенными.
Из генетических заболеваний выделяется раздвоение канала, в результате чего образуется две ветки. Каждая из них может содержать по несколько дополнительных путей.
Есть и другие виды болезней:
- стеноз проточной системы;
- аномальное расширение протока;
- обструкция панкреатических и желчных путей;
- воспалительный процесс.
В поджелудочной железе в области паренхимы нередко развивается фиброз. Причиной аномалии становится развитие застойных явлений или изменение состава панкреатического сока.
5 Диагностика
Для диагностики патологий поджелудочного органа врачи применяют такие методы инструментальной диагностики, как УЗИ и КТ. Но лучше их считается ультразвуковое эндоскопическое исследование, или ЭндоУЗИ. Его выполняют, вводя в полость внутренних органов (желудка, кишок) эхоэндоскоп. Способ позволяет хорошо рассмотреть находящиеся по соседству с желудком и тонким кишечником печень, ПЖ и желчный пузырь.
Благодаря ЭндоУЗИ специалист может обнаружить стеноз (сужение) или расширение протоков железы, увидеть строение ее канальной системы, рассмотреть тело и другие составные части. С помощью этого метода можно увидеть соединение главного русла с добавочным или желчным каналом, а также заметить размер самого органа (его увеличение или уменьшение). В норме главный путь должен расширяться от узкой части pancreas к широкой. Если просвет в нем не просматривается, это свидетельствует об имеющихся патологиях (камешках, кистах).
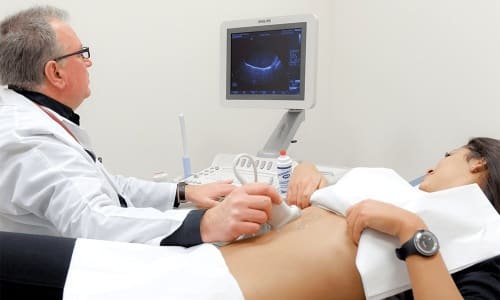
Для диагностики патологий поджелудочного органа врачи применяют такой метод инструментальной диагностики, как УЗИ.
При воспалительном процессе паренхимы (ткани железы) ее плотность становится больше, как и толщина стенок протоков, и не визуализируется на экране. В этом случае врачи назначают пациентам МРТ, которая дает подробное представление о канале Вирсунга.
Если аномалии каналов не проявляются никакими симптомами и обнаруживаются случайно, доктора назначают своим пациентам специальную диету. Воспаление ПЖ и ее протоков требует лечения с помощью холинолитических препаратов (Амизила, Атропина), анальгетиков (Ацетаминофена, Баралгина) и спазмолитиков (Дротаверина, Папаверина). Эти средства устраняют болевой синдром.
Для снижения выработки ферментов железы врач-терапевт прописывает больному соматотропин (Октреотид). Если аномалии вызваны инфекциями, пациентам назначают антибактериальные препараты (Амоксиклав, Цефтриаксон, Метронидазол).

В ряде случаев рекомендовано хирургическое вмешательство. При наличии кист проводится их удаление методом эндоскопической фенестрации. При эктопированной железе выполняется ее эндоскопическое отсечение.
Большую роль при лечении патологий ПЖ играет питание. Больным назначают диету № 5. Из рациона исключаются острые, соленые, жареные, копченые и жирные блюда. Человеку следует перейти на 5-6-разовое дробное питание. Есть нужно продукты, богатые клетчаткой (овощи, каши, фрукты) и легкоусвояемыми белками (рыбой, телятиной, белым мясом курицы). Пища должна быть сварена или приготовлена на пару, а затем тщательно измельчена.
Как почистить?
Со временем протоки органа могут забиваться шлаками и мелкими конкрементами. Если не чистить их, то там образуются более крупные камни, которые вызывают закупорку путей или их повреждение.

Для чистки каналов люди садятся на трехдневную грушевую диету.
Для чистки каналов применяют много народных средств. Люди пьют 2-3 л чистой воды в сутки, садятся на трехдневную грушевую диету, едят только гречку с молоком, употребляют перед приемом пищи сухофрукты (финики). Такие способы помогают железе снизить выработку панкреатических ферментов, очистить слизистые каналов от шлаков. Но перед применением средств народной медицины стоит проконсультироваться с врачом. Он может прописать пациенту специальные детокс-препараты (Гепабене, Апкосул).
2 Строение и функции
Главный канал pancreas у разных мужчин и женщин имеет длину от 16 до 20 см. Чаще всего его форма дугообразная (изгиб начинается в области головки органа), реже она может быть S-образной или коленообразной. Он предназначен для транспортировки панкреатического сока в тонкий кишечник. В конечной части канала расположен клапан, который служит для контроля и регулировки поступления секрета железы в кишечник.
Куда впадают?
Главный путь органа объединяется с добавочным у 60% людей. Они сливаются с общим желчным протоком (холедохом), затем канал открывается в двенадцатиперстную кишку (ДПК или duodenum), заканчиваясь сфинктером Одди.
У ряда людей главный и добавочный пути впадают в кишку раздельно.
У ряда людей главный и добавочный пути впадают в кишку раздельно. У 20% канал Вирсунга не объединяется с холедохом, а выходит в duodenum над большим дуоденальным сосочком (выше его на 3 см). У 10% людей конечный отдел главного пути атрофируется, и тогда панкреатический сок поступает в санториниев канал, выполняющий функцию пути Вирсунга, и выводится в ДПК через сфинктер Хелли.
Пороки развития
У некоторых мужчин и женщин существует такой врожденный порок развития pancreas, как дополнительный проток, называемый аберрантной или эктопированной железой. Эта аномалия представляет собой небольшой овальный орган диаметром 1,5-3 см, похожий на полип. Его ткани имеют такое же строение, как и ПЖ. Орган чаще располагается на стенке желудка, реже на желчном пузыре, тонкой кишке или печени, и никак не сообщается с поджелудочной. У него есть свои островки Лангерганса, собственное кровоснабжение и каналы, выходящие в кишечник или просвет желудка.
Аномалии в протоке
Аномалии – это патология, при которой происходят изменения органов человека. Поэтому аномальные явления в поджелудочной железе также случается довольно часто. Причины таких аномалий могут быть разными, но главным фактором, провоцирующим такие изменения, считаются генетические дефекты. В процессе развития органов происходит определенный сбой, при котором могут проявиться любые аномалии.
Иногда в человеческом организме под влиянием различных факторов, происходят изменения и вирсунгов канал на определенном участке разветвляется. В результате образуется две главные выводные протоки. Такие изменения могут привести к врожденному стенозу.
Врожденные пороки могут поражать не только поджелудочную железу, но и сами выводные протоки. В результате чего протоковые каналы могут сужаться, что приводит к проблемам с пищеварением. При аномалии, такой как кистозный фиброз, наблюдается изменения жидкости в поджелудочной железе. Подобный застой становится провокатором различных болезней, как органов, так и целых систем. Результатом этого процесса может стать внешние и внутренние изменения в поджелудочной железе.
Строение протоков поджелудочной железы и их патологии
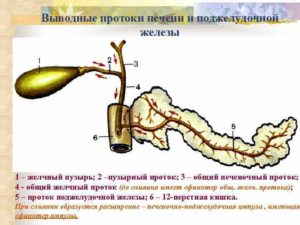
Протоки поджелудочной железы – это система крупных коллекторов, образованных протоками первого порядка, впадающими в основной выводной канал. В свою очередь, они сформированы из протоков меньшего диаметра.
Благодаря им, происходит транспортировка ферментов панкреатического сока, выделяемого секреторными клетками ацинусов в просвет тонкой кишки, куда открывается проток поджелудочной железы.
Образовавшиеся в железе энзимы попадают в двенадцатиперстную кишку через основной (вирсунгов) проток в месте фатерова сосочка ДПК благодаря сфинктеру Одди.
Аномалии развития протоков
Аномалии протоков — это отклонение от нормы их анатомического строения или функциональной деятельности. Аномалии выводных каналов ПЖ бывают:
- врожденными,
- приобретенными.
К аномалиям, которые имеются при рождении, относятся:
- отсутствие санториниева выводного канала,
- раздельное впадение в тонкую кишку вирсунгова и дополнительного протока,
- кистозные изменения протоков,
- кольцевидная ПЖ, у которой проток имеет форму петли,
- спиральная ПЖ (общий канал железы также спиралевидный),
- добавочная ПЖ.
Приобретенные аномалии включают кистозно-фиброзный панкреатит, развивающийся, преимущественно, у младенцев. Это чаще всего связано с атрезией – патологическим недоразвитием или полным отсутствием каналов, в результате которой возникают кистозные образования.
Отсутствие или резко уменьшенное количество канальцев приводит к тому, что ферменты не поступают в кишку, и их количество в кишечном соке резко снижено. Это вызывает нарушение процессов переваривания и всасывания в кишечнике питательных веществ.
Такое состояние постепенно приводит:
- к низкому набору веса младенца при хорошем аппетите,
- к постепенному истощению ребенка без видимых причин,
- к отставанию в росте,
- к кишечной непроходимости.
Если ребенок родился с аномалией, представленной кольцевидной ПЖ, в течение всей жизни она может не проявляться никакими клиническими признаками. Иногда обнаруживается случайно при детальном обследовании только в преклонном возрасте. Проток ПЖ в таких случаях образует петлю.
Неправильное развитие заключается в том, что ткани ПЖ опоясывают нисходящую часть ДПК, постепенно со временем суживая ее просвет. При этом неполное развитие протоков приводит к застою в антральном отделе желудка и, как следствие, к нарушению работы в луковице ДПК.
На этом фоне развиваются:
- язвенная болезнь желудка или ДПК,
- желчнокаменная болезнь.
Установлено также, что развитие всех ацинозных желез, к которым относится и ПЖ, и слюнные (в том числе — подъязычная), протекает одинаково. Существует связь между врожденной патологией этих желез. Иногда встречается врожденное расширение холедоха — общего желчного протока — с дальнейшим развитием воспалительного процесса — холангита.
Причины возникновения аномалий
Причины аномального развития протоков в большинстве случаев неизвестны. Чаще всего их вызывают:
- генетические изменения,
- неблагоприятные факторы, которым подвергается беременная женщина: курение, алкоголь, наркотики, а также влияние облучения, высокой температуры,
- инфекции у женщины в период беременности: краснуха, герпес, листериоз (поражает иммунные ткани и печень) и другие,
- постоянные стрессовые ситуации,
- употребление запрещенных для беременных лекарственных препаратов.
Из-за несвоевременной диагностики и отсутствия адекватного лечения изменения в протоках ПЖ постепенно могут привести к нарушению процессов пищеварения и необратимым последствиям в тканях органа.
Чтобы этого избежать, необходимо внимательно относиться к своему здоровью, отказаться от вредных привычек, правильно питаться, избегать стрессов и при плохом самочувствии обращаться к специалистам, не занимаясь самолечением.
Аномалии выводных каналов
Изменения в работе поджелудочной, открытие дополнительных протоков или прекращение выполнения своего предназначения основным каналом, приводит к заболеваниям и ухудшениям в пищеварительной системе.
Такое положение грозит расширением протоков, повышением нагрузки на них и развитием панкреатита.
Увеличение диаметра общего выводного канала становится причиной тяжелых заболеваний:
- хронического панкреатита – острому воспалению поджелудочной железы;
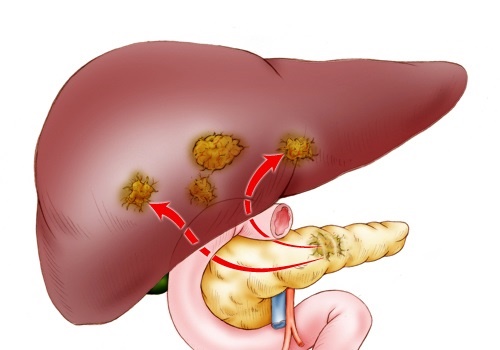
- опухолям в головке железы, способным перерасти в онкологические болезни.
В свою очередь, эти заболевания чреваты осложнениями и нередко приводят к необходимости хирургического вмешательства с целью удаления проблемных частей органов и нормализации процессов жизнедеятельности организма.
В толще поджелудочной железы от хвоста до головки ближе к задней поверхности ее проходит главный панкреатический проток (ductus pancreaticus, ductus Wirsungi). Он образуется из слияния мелких протоков долек железы. Длина его составляет 16 — 20 см.
Диаметр протока в хвостовой части поджелудочной железы равняется в среднем около 1,1 мм, в теле железы он расширяется до 2,2 мм, а в головке — до 3,5 мм.
В головке поджелудочной железы главный проток чаще всего соединяется с добавочным, санториниевым протоком (ductus pancreaticus accesorius) и затем с общим желчным протоком (ductus choledochus), открываясь через большой дуоденальный сосочек (papilla Vateri, papilla duodeni major), проникает в двенадцатиперстную кишку в нисходящей ее части.
В 40 % добавочный проток независимо впадает в двенадцатиперстную кишку через малый дуоденальный сосочек (papilla duodeni minor) на 2 см выше фатерова сосочка. Расположение конечных отделов общего желчного и вирсунгова протоков также могут варьировать.
Выделяют 4 типа. При 1-ом типе оба протока впадают в кишку, образуя общую ампулу (ampula hepatopancreatica). При этом сфинктер Одди, охватывает оба протока и при сокращении полностью их перекрывает. Этот тип встречается примерно в 55% случаев. 2-й тип наблюдается в 33,6% случаев. Оба протока соединяются без общей ампулы вблизи двенадцатиперстной кишки.
Наиболее редко (всего в 4%) встречается 3-й тип, при котором общий желчный проток и панкреатический впадают в двенадцатиперстную кишку раздельно. 4-й тип отмечают, когда оба протока сливаются друг с другом на большом расстоянии от фатерова соска (8,4%случаев).
Расположение общего желчного протока по отношении к головке поджелудочной железы и главного панкреатического протока определяет развитие ряда симптомов при раке поджелудочной железы, а потому нуждается в изучении.
Протоки поджелудочной железы представляют собой целую систему, крупные протоки первого порядка вбирают в себя многочисленную сеть более мелких. Все они, объединяясь в одно целое, в итоге соединяются с основным выводным протоком. Благодаря такому строению, осуществляется возможность поставлять ферменты в составе панкреатического сока, производимого ацинусоми, через проток железы в тонкий кишечник. Образующиеся в ней энзимы посредством основного вирсунгова протока и сфинктера Одди поставляются в просвет двенадцатиперстной кишки (ДК).
Заключение и выводы по статье
Вирсунгов проток является главным панкреатическим каналом, имеющим протяженность абсолютно по всей длине поджелудочной железы. Он доходит непосредственно до ее задней поверхности. Он сформирован из совокупности более маленьких протоков долек этого органа и обладает длиной примерно в двадцать сантиметров. Его размеры с формой отличаются у тех или иных людей, потому что каждый организм обладает индивидуальным строением.
Главное назначение описанного протока заключается в транспортировке секрета поджелудочной, который участвует в процессах переваривания пищи в пищеварительной системе. Продвижение панкреатического секрета регулируется гладкой мускулатурой. В случае нарушенного функционирования поджелудочной выработка сока понижается. На этом фоне он начинает действовать на ткани органа. Вследствие всего этого железа у человека начинает воспаляться, меняется диаметр протока, а пищеварение нарушается. Самым распространенным заболеванием этой железы выступает панкреатит.
Если вирсунгов проток расширен, что это значит, теперь понятно.