Как снять приступ панкреатита в домашних условиях?
Содержание:
- Снятие боли при обострении заболевания хронической формы
- Первая помощь при панкреатите в домашних условиях
- Острый панкреатит симптомы и лечение диета
- Причины возникновения
- Что такое приступ
- Народные средства
- Дальнейшие лечебные мероприятия
- Причины
- Лечение приступа поджелудочной железы
- Главные признаки наступающего приступа
Снятие боли при обострении заболевания хронической формы
При обострении воспалительного процесса в области паренхиматозного органа болезненность может быть устранена при помощи уже вышеописанных рекомендаций для снятия болевого синдрома при остром панкреатите.
В том случае, если человек уверен, что его беспокоит именно обострение имеющегося хронического заболевания в области паренхиматозного органа, то для оказания помощи и максимально быстрого облегчения состояния можно принять таблетку таких препаратов, как:
- Парацетамол;
- Диклофенак;
- Ибупрофен;
- Либо Метамизол.
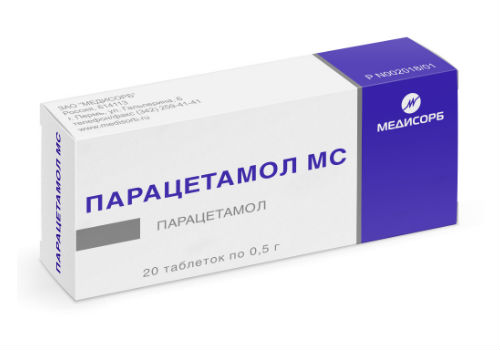
Назначение таких медикаментов должен проводить только квалифицированный специалист, среди которых может быть назначен прием:
- ингибиторов: Гордокса, Кортикала либо Контривена;
- гормонального препарата: Сомастотин либо Октреотид;
- панкреатических ферментов в виде Креона, Мезима и Панкреатина;
- ингибитора протонной помпы в виде Эзокара;
- препаратов мочегонного спектра действия: Диакарба либо Триампура;
- спазмолитических средств: Но-Шпы, Дротаверина, Папаверина либо Платифилина;
- препаратов антигистаминного спектра действия, среди которых наибольшей эффективностью отличаются Супрастин, Димедрол, Перитол и Пипольфен.
Более того, соблюдение специального диетического рациона питания будет способствовать не только устранению болевого синдрома, но и профилактике повторного обострения столь серьезного патологического заболевания.
Список литературы
- Костюченко А.Л., Филин В.И. Неотложная панкреатология: справочник для врачей, издание 2-е, исправленное и дополненное. СПб. Издательство «Деан», 2000 г.
- Шульпекова Ю.О., Дранкина О.М., Ивашкин В.Г. Абдоминальный болевой синдром. Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2002 г. № 4 стр. 8–15.
- Белоусова Л.Н., Барышникова Н.В., Павлова Е.Ю. и др. Особенности действия различных спазмолитиков: анализ данных ПЭГЭГ. Фарматека. Гастроэнтерология. 2014 г. № 14 стр. 70–75.
- Гребенев А.Л. Хронические панкреатиты. Руководство по гастроэнтерологии. Под. ред. Ф.И. Комарова, А.Л. Гребенева. М. 1996 г. Т.3 стр. 81–112.
- Губергриц Н.Б. Хроническая абдоминальная боль. Панкреатическая боль: как помочь больному. М.: ИД Медпрактика, 2005 г. стр. 176.
Первая помощь при панкреатите в домашних условиях
- больному нельзя совершать резких движений;
- назначается голодание, прием пищи может негативно отразится на состоянии и усилить болевой синдром;
- воду следует давать через каждые полчаса по ¼ стакана;
- запрещается давать препараты, содержащие ферменты поджелудочной железы: Креон, Панзинорм;
- больному следует сделать инъекцию Но-шпы или Дротаверина гидрохлорида по 0,8 мг;
- на область, где расположена поджелудочная железа и на живот накладывают лед или любой предмет из морозильной камеры;
- больному нужно сесть и наклонить туловище вперед или лечь в позе эмбриона.
Если имеются приступы рвоты, то необходимо надавить двумя пальцами на корень языка. Можно выпить 2-3 столовой ложки соленой воды, сразу после этого возникнет рвотный рефлекс. Обычно после рвоты получается снять боль на некоторое время при панкреатите. Также при приступах становится трудно дышать, поэтому рекомендуется задерживать дыхание, чтобы колебания грудной клетки были редкими, это помогает хоть как-то облегчить болевые ощущения.
При приступе нельзя принимать ферментные препараты, так как они могут повысить выработку желудочного сока. Их рекомендуется принимать в стадии ремиссии. Как же снять приступ панкреатита в домашних условиях, самым верным способом будет, если принять таблетку Но-шпы или отечественного препарата Дротаверина. Если имеется рвота и тошнота, то лучше сделать внутримышечный укол раствора Папаверина и Но-шпы.
Нередко причиной острой формы панкреатита является дисфункция желчного пузыря, в результате чего нарушается отток желчи. В таком случае, чтобы облегчить состояние рекомендуется выпить по 2 таблетки Алохола три раза в день. Однако если имеются камни в почках, этот препарат противопоказан. Снятие боли при панкреатите будет эффективным, если вместе с желчегонным средством принять спазмолитические препараты: Ношпа, Дротаверин. Какова дозировка препарата, необходимо внимательно изучить инструкцию или позвонить по телефону скорой помощи, где опытные специалисты подскажут правильные действия.
Все-таки при обострении приступа, находясь в домашних условиях, как снять боль с помощью медикаментов при панкреатите. Ведь больной не всегда может догадаться, какая болезнь спровоцировала такое явление. Прием лекарственных средств самостоятельно без диагноза затруднит определение истинной причины и осложнит течение заболевания.
При острых болях, чем снять боль при панкреатите до прихода врача. Если больного мучают сильные боли, то можно принять некоторые препараты, которые прописывают при различных заболеваниях.
К ним относят:
- парацетамол;
- ибупрофен;
- метамизол;
- Баралгин.
Обычно эти лекарственные препараты назначают при хроническом панкреатите.
Как быстро снять приступ панкреатита, находясь дома, нужно придерживаться трех основных правил:
- Голод.
- Холод.
- Покой.
Следует полностью ограничить употребление пищи, пока присутствуют симптому острого панкреатита. Больному должны быть созданы спокойные условия, запрещается физическая активность. На левое подреберье нужно прикладывать холодную грелку. Греть область поджелудочной железы нельзя, так как это усилит болевые симптомы, и она будет разрушены собственными гормонами.
Острый панкреатит симптомы и лечение диета
В основы лечения входит, прежде всего, соблюдение диеты. В пищу не должны включаться жареные, соленые, острые, жирные продукты. Исключаются свежие овощи, употребление их возможно только в вареном виде. Ограничивается сладкое, мучное, шоколад, сахар. Больному необходимо полностью отказаться от алкоголя, курения. Но в первые дни заболевания рекомендуется голод. Также регулируется время принятия пищи и ее количество. Желательно питаться частыми малыми порциями с интервалом в три часа. Из напитков ограничить чай и кофе, полезно пить кисели и простую воду без газа.
Кроме диеты, в стационаре проводится медикаментозное лечение. Это вливание физ. раствора внутривенно, витаминотерапия. При болях назначают анальгетики, спазмолитики. Если панкреатит носит гнойный характер, применяют антибиотики. В самых тяжелых случаях, если есть подозрение на перитонит, производят операцию, чаще всего лапараскопическим методом.
Острая форма при неадекватном лечении может перейти в хроническую. В этом случае меняется структура органа. При хронической форме человек болеет годами и не обращает на это особого внимания. Его беспокоят боли различного характера, которые то появляются, то затихают. Чаще всего это бывает опять же после перееданий и злоупотребления алкоголем. Иногда люди помогают себе, приняв таблетку анальгина или «Мезима». После облегчения состояния пациенты забывают о своем здоровье и продолжают также вредить организму, в то время как болезнь неумолимо прогрессирует. Кроме боли, возникают те же расстройства, что и при остром панкреатите, — понос или запоры, рвота, тошнота, желтушность кожных покровов. Очень часто у людей, страдающих воспалением поджелудочной железы, встречается пожелтение склер глаз. Их глаза кажутся мутными и нездоровыми. Если не обращаться за помощью к врачам, постепенно хронический панкреатит может вызвать сахарный диабет, так как ткани железы атрофируются. Еще одним осложнением заболевания может стать рак. Поэтому намного правильнее вовремя лечиться и не забывать о профилактике.
Причины возникновения
Вызвать дисфункцию поджелудочной железы могут различные факторы. Самый распространенный случай – злоупотребление алкоголем. Ферменты не справляются с расщеплением токсичных для организма элементов, и происходит панкреатический сбой. Вредная привычка – причина 40-45% панкреатических приступов.
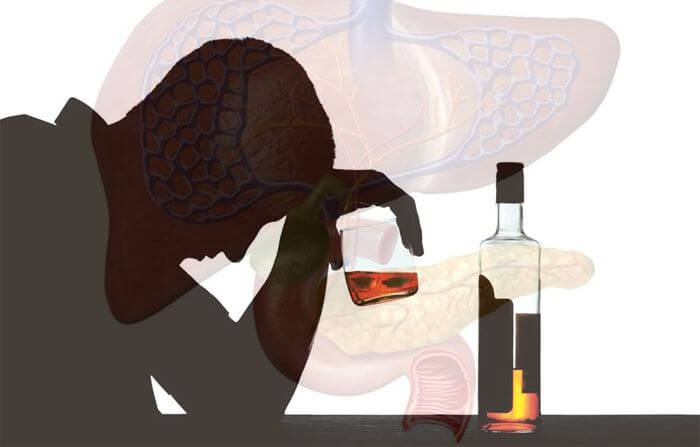
На втором месте в статистике обострений панкреатита врачи отмечают наличие желчных камней в протоках. Образования перекрывают выход панкреатического сока, и тот разъедает ткани внутреннего органа. Желчекаменная патология провоцирует поджелудочное воспаление примерно в 25-30% случаях.
Еще одна, не менее распространенная, причина – переедание. Обилие жиров и углеводов приводит к тому, что поджелудочная железа не успевает вырабатывать необходимое количество панкреатического сока для расщепления пищи. Систематическая перенагрузка на орган вызывает его воспаление.
Среди причин, вызывающих приступ панкреатита, встречаются также случаи физического травмирования, интоксикации химическими веществами, влияния хронических и инфекционных заболеваний, генетической обусловленности.
Что такое приступ

Поджелудочная железа в пищеварительном процессе играет огромную роль, вырабатывая ферменты, необходимые для всасывания пищи из тонкого кишечника.
При нарушении работы органа из-за воспалительных процессов либо развившейся дисфункции после приема острой, жирной пищи у человека могут возникнуть:
- тошнота и рвота;
- понос (каловые массы имеют жидкий пенистый характер, в них можно заметить частички непереваренной пищи);
- побледнение кожи;
- холодный липкий пот;
- резкая слабость, иногда жалуются на потемнение в глазах;
- при измерении температуры часто отмечается незначительная гипотермия (гипертермия до 38⁰ бывает только при развитии инфекционного процесса);
- артериальное давление часто снижено;
- во рту отмечается неприятный привкус, а язык покрыт беловатым налетом.
Вся эта симптоматика сопровождается тянущими опоясывающими болями в верхней части живота. Болезненность может быть от несильной, терпимой до нестерпимого болевого синдрома, когда человек непрерывно мечется в поисках удобного положения.
Народные средства
Благодаря спазмолитическому и антисекреторному действию некоторых лекарственных растений, их применяют в народной медицине
Следует соблюдать осторожность в выборе рецептов, так как многие из них не подходят для применения при панкреатите. Одним из приемлемых вариантов являются схемы, представленные КМН Е
А. Ладыниной и кбн Р. С. Морозовой. В изданиях этих авторов приводятся растительные сборы на основе трав:
- пустырник;
- аир;
- зверобой;
- смородина;
- лен;
- калина;
- подорожник;
- валериана;
- фенхель;
- шалфей;
- чабрец.

Лекарственное средство необходимо готовить в соответствии с правилами. 2-3 чайных ложки измельченного сырья заливают 200 мл воды и ставят на слабый огонь. Смесь доводят до кипения и выдерживают 10-15 минут. После отвар остужают, процеживают и принимают по 1/2 стакана дважды в день.
Острый панкреатит – тяжелое поражение поджелудочной железы, способное привести к смерти пациента. Самостоятельное лечение в таких случаях неприемлемо. При первых признаках патологии следует оказать больному первую помощь и вызвать сотрудников СМП для оценки состояния и последующей госпитализации. В домашних условиях адекватная терапия невозможна.
Лечить панкреатит в домашних условиях можно не только путем принятия лекарственных препаратов и строгого соблюдения диеты. В этом случае также возможно применение и средств нетрадиционной медицины, но делаться это должно только после предварительной консультации с врачом.
Среди средств нетрадиционной медицины самыми популярными являются рецепты с участием трав, оказывающих противовоспалительное и стимулирующее действие. К таковым относятся:
- Настой из календулы, ромашки, тысячелистника, кукурузных рылец. Эти травы нужно взять в равных количествах, перемешать и поместить в сухую стеклянную емкость. Далее необходимо взять 3-4 ст. л. полученного травяного сбора, залить его 350 мл крутого кипятка, настоять полчаса и процедить. Такой напиток следует принимать по ½ стакана 4 раза в день перед употреблением пищи.
- Настой из дробленой коры барбариса. Чтобы его приготовить, необходимо взять 1 ст. л. коры, залить ее стаканом крутого кипятка, настоять 20-30 минут и процедить. Употреблять такой настой нужно в количестве 1 ст. л. перед каждым приемом пищи.

Для лечения острого панкреатита отвары и настои должны употребляться только в свежем виде!
Существует еще один отвар, который уже на протяжении долгих лет доказывает свою эффективность в лечении острого панкреатита. Готовиться он из следующих трав:
- ромашка – 1 ч.л.;
- мята поперечная – 3 ч.л.;
- плоды боярышника – 2 ч.л.;
- семена укропа – 3 ч.л.;
- цветки бессмертника – 2 ч.л.
Также для лечения острого панкреатита можно использовать овес. Только в данном случае используются неочищенные зерна овса, которые нужно хорошо перебрать, помыть и залить на ночь холодной водой. Далее воду нужно слить, а зерна овса просушить и перемолоть при помощи кофемолки до порошкообразного состояния.
Чтобы из такого овса приготовить лекарственное средство, потребуется взять 1 ч.л. порошка, залить его стаканом крутого кипятка и поставить на маленький огонь. Отвар не должен кипеть! Его следует томить около получаса, а затем добавить в полученный напиток 50 мл отвара пустырника, который следует готовить на водяной бане. В итоге у вас должен получиться напиток, по своей консистенции напоминающий кисель. Пить его следует каждый день натощак в количестве 1 стакана.

Овсяной отвар можно принимать не только при возникновении приступа, но и после его купирования в качестве профилактики
При приступах панкреатита также хорошо себя зарекомендовал картофельный сок. Его нужно пить в чистом виде, не добавляя к нему никаких специй, в количестве ½ стакана 2-3 раза в день. Но делать это можно только перед едой. Чтобы усилить эффективность картофельного сока, к нему можно добавить морковный сок (1:1).
Чтобы предотвратить развитие абсцесса на фоне развивающихся некротических процессов в поджелудочной железе, нетрадиционная медицина рекомендует также использовать прополис. Он обладает многочисленными свойствами, среди которых находятся антибактериальное, противовоспалительное и регенерирующее. Использовать прополис в домашних условиях очень просто. Его нужно жевать между приемами пищи около 30-40 минут. Остатки не проглатываются, а выплевываются.
Дальнейшие лечебные мероприятия
Но что делать, если нет возможности попасть к врачу длительное время? Как уменьшить при приступе панкреатита симптомы лечением в домашних условиях?
После того, как болезненность немного стихла, человеку для восстановления потребуется время.
Правила на этот период таковы:
- На протяжении первых 2—3 дней, для того чтобы предотвратить повторное развитие симптоматики, заболевшему запрещается кушать. Допускается только пить небольшими порциями воду или несладкий отвар шиповника. Питье обязательно должно быть теплым и поступать в организм небольшими порциями. В этот период допустимо выпить Но-шпу или другие спазмолитики в предписанной аптечной дозировке.
- На 3—4 день разрешен небольшой прием пищи. Лучше, если он будет состоять из несладкого чая и нескольких домашних сухариков (магазинные кушать нельзя, их готовят с применением различных отдушек).
- Постепенно в рацион добавляется жидкое картофельное пюре на воде без масла и соли и каши на водной основе. Начальная порция не должна превышать 50—70 гр., постепенно ее доводят до 200 гр., и больному кушать дают 5—6 раз в день, желательно в одно и то же время. Еда должна быть теплой и не раздражать стенки желудка (это провоцирует нарушение ферментативной выработки со стороны поджелудочной железы). Приготовленные продукты после того, как стих острый период болезни, можно немного подсаливать.
Если прием пищи не провоцирует дискомфортных ощущений, то постепенно в меню можно добавлять:
- нежирную рыбу (отварную или приготовленную на пару);
- вареные яйца (не более 2 в неделю, и лучше не кушать желток, ограничившись белком);
- нежирное мясо, лучше, если это будет мясное пюре или паровые котлеты;
- запеченные фрукты и овощи;
- черствый хлеб, лучше грубого помола;
- кисломолочные продукты (нежирный творог, кефир, ряженка).
Из напитков допускается некрепкий чай, компоты и отвар шиповника. Все питье должно быть теплым и не очень сладким — излишек сахара в пище может спровоцировать временное повышение глюкозы крови из-за недостаточной работы поджелудочной железы.
Каждый продукт вводить в рацион постепенно и маленькими порциями, наблюдая за реакцией организма и не более одного за раз. Например, если к картофельному пюре была добавлена отварная рыба, то нельзя дополнительно добавлять еще овощи.
Следует помнить, что функции поджелудочной железы после приступа восстанавливаются медленно, а любое грубое нарушение диеты спровоцирует новые осложнения.
Диетологи советуют при составлении меню:
- Большая часть продуктов должна содержать белки, а употребление углеводов свести к минимуму.
- Порция должна быть небольшой. Небольшое недоедание будет полезнее для организма, чем перегрузка пищеварительного тракта.
Этим правилам рекомендуется следовать не только во время восстановления нарушенных функций, но и для предотвращения обострений болезней ЖКТ.
Причины
Прежде всего, следует знать, какие бывают предпосылки для обострения симптомов панкреатита. Поджелудочная железа принимает активное участие в работе пищеварения, поэтому все продукты, которые попадают в систему, могут оказать воздействие на орган. Это железистый орган, имеющий большое значение для переваривания продуктов питания.
Обычно вред поджелудочной железе наносит чрезмерно острая пища, очень соленые продукты, а также жареные и копченые.

Врачи утверждают, что панкреатит является острой защитной реакцией пищеварительной системы
В связи с этим обратим ваше внимание на ряд причин, которые могут спровоцировать негативную реакцию организма человека
В первую очередь для организма представляет опасность употребления спиртных напитков в большом количестве. Алкоголь обжигает не только слизистую оболочку желудка и кишечника – для расщепления этой агрессивной жидкости необходимы особые ферменты, вырабатываемые поджелудочной железой. Если для нормальной пищи их требуется немного, то для переваривания спиртных напитков ферментативный орган начинает работать активней обычного режима. По этой причине наблюдается перегрузка железы, а продуцирование ферментов может быть недостаточным для быстрого расщепления спирта и жировых соединений. Периодическое употребление алкоголя в умеренных дозах не представляет угрозы, но регулярный прием чреват опасными последствиями для человека.
Такая же реакция у органа пищеварительной системы возникает и на периодическое употребление слишком соленых, кислых, копченых или острых продуктов. Нарушенный режим питания всегда приводит к сбою в работе желудочно-кишечного тракта и ферментативных желез. Настоятельно не рекомендуется переедать, особенно перед сном.
Панкреатит способен обостриться по причине действия некоторых медикаментозных препаратов, которые принимались для лечения или профилактики. Обычно это сильнодействующие средства с содержанием антибиотиков, анестетики или вещества, на которые у человека есть аллергия. Панкреатит может стать результатом побочных действий этих препаратов.
Следующая причина – болезни сердечно-сосудистой системы или желчевыводящих путей. Но также определенную опасность представляют инфекционные и вирусные заболевания, которые провоцируют воспалительные процессы в организме человека. В связи с этим возникают сбои в функционировании поджелудочной железы и печени.
Иногда панкреатит способен проявлять симптомы во время беременности у женщин. В этом случае он редко переходит в хроническую форму.
Лечение приступа поджелудочной железы
Лечение приступа панкреатита осуществляется только в условиях стационара. Оно подразумевает под собой применение специальных лекарственных препаратов, которые вводятся внутривенно или внутримышечно.
Как правило, лечебная терапия включает в себя применение следующих медикаментозных средств:
- спазмолитиков (Дратоверин, Папаверин и т.д.);
- нестероидных противовоспалительных препаратов (Ибупрофен, Аспирин);
- обезболивающих средств (Анальгин, Кетарол);
- антиферментных препаратов (Низатидин, Фамотидин).
В том случае, если у человека наблюдаются некротические или гнойные процессы в паренхиме поджелудочной, используются асептические и антибактериальные препараты, которые помогают предотвратить возникновение на их фоне осложнений. В более тяжелых ситуациях осуществляется хирургическое вмешательство.
Помимо медикаментозной терапии, лечение приступа панкреатита также подразумевает под собой соблюдение голодной диеты. Она способствует снижению выработки пищеварительных ферментов, что помогает уменьшить болевой приступ и снять нагрузку с железы. Голодная диета назначается на 2-3 дня, пока приступ не будет полностью купирован. В этот период разрешается только питье в небольших количествах и через равные промежутки времени.
Как только состояние пациента стабилизируется, тактика лечения меняется. Ему назначается лечебный стол №5 и медикаменты, способствующие улучшению пищеварительных функций, то есть, ферментные препараты (Панкреатин, Креон, Мезим и т.д.).
 Ферментные препараты
Ферментные препараты
Так как в таких лекарствах содержатся ферменты, которые активизируются сразу же после проникновения в желудок, риски возникновения повторного приступа возрастают в несколько раз. Поэтому осуществлять их прием нужно правильно – во время еды или сразу же после нее. Помните, принимать ферментные препараты даже за 5-10 минут до еды нельзя, это опасно!
Помимо данных лекарств, пациент также должен еще на протяжении некоторого времени (около 2-3 недель) принимать спазмолитики. Они предотвращают возникновение спазмов в протоках железы и улучают отток панкреатического сока. Только теперь они вводятся не внутримышечно, а принимаются перорально.
Что касается еды, то в этот период можно есть:
- картофельное жидкое пюре, приготовленное на воде и без масла;
- сухари;
- обезжиренный творог.
Из питья разрешается компот, кисель и некрепкий несладкий чай. Такой диеты потребуется придерживаться минимум 5 дней. Затем, если состояние пациента остается стабильным, рацион расширяется и, кроме вышеописанных продуктов, включает в себя:
- отварные или приготовленные на пару мясные или рыбные блюда, изготовленные из нежирных сортов мяса и рыбы;
- вторичные мясные и рыбные бульоны;
- овощные супы;
- каши на воде;
- нежирные молочные и кисломолочные продукты;
- галетное печенье.
 От того, как именно пациент соблюдает диету после купирования болевого синдрома, зависит его состояние в будущем. При нарушении правил лечебного питания может произойти повторный приступ
От того, как именно пациент соблюдает диету после купирования болевого синдрома, зависит его состояние в будущем. При нарушении правил лечебного питания может произойти повторный приступ
Если в течение 2-3 дней после введения в рацион данных продуктов состояние пациента остается стабильным, его выписывают. Но дома он также должен соблюдать эту диету еще на протяжении нескольких недель.
Как только состояние больного полностью приходит в норму, прием спазмолитиков и лечебный стол №5 отменяются. Но принимать ферментные препараты и придерживаться некоторых ограничений в питании придется теперь постоянно. Больным панкреатитом категорически запрещается употреблять в пищу:
- жареные и жирные блюда;
- сало;
- копчености;
- грибы;
- кондитерские изделия;
- мороженое;
- соленья;
- острые пряности и соусы;
- фаст-фуд;
- колбасные изделия;
- сдобную выпечку;
- газированные и алкогольные напитки.
Даже если у человека отмечается стойкая фаза ремиссии, соблюдать диету все равно необходимо. Так как во время приступа погибла часть клеток поджелудочной, которые перестали функционировать. И любая погрешность в питании может перегрузить орган и спровоцировать возникновение повторного приступа. Поэтому после выписки из больницы человек должен давать себе отчет в том, что его самочувствие и состояние здоровья теперь зависят только от него. Правильное питание, регулярный прием лекарственных препаратов, отказ от вредных привычек, строгое соблюдение всех рекомендаций врача – вот залог успешного и «совместного» проживания с панкреатитом!
Главные признаки наступающего приступа
Приступ развивается остро, больные могут чётко сказать время и день появления первых признаков и симптомов.

Болевой синдром
Начинается обострение с интенсивной тянущей боли в правом подреберье и эпигастрии, реже по всему животу. Болевой синдром возникают через 2-3 часа после употребления жирной, острой, жареной и другой «вредной» пищи или употребления спиртных напитков. Боли иррадиируют в поясницу, правую лопатку, нередко носят опоясывающий характер. Болевой симптом сопровождается слабостью, тошнотой и рвотой.
Для облегчения болей пациент занимает вынужденное положение: больной лежит на боку с приведёнными к животу ногами или сидит, наклонившись вперёд, с опорой на колени.
Важно помнить, что при обычном приступе боли носят тянущий характер, больные достаточно легко переносят болевой синдром. Если боли нестерпимые, больной не может найти удобного положения, беспокойный — это говорит о деструкции поджелудочной железы и присоединении перитонита
Такого пациента необходимо немедленно госпитализировать в стационар для проведения неотложных мероприятий.
Повышение температуры
Подъем температуры тела – ещё один признак приступа панкреатита. При неосложнённом состоянии температура поднимается не выше 37,5-38С, сопровождается лёгким ознобом и слабостью в теле. При присоединении инфекционных осложнений больной лихорадит, не может подняться с постели, одновременно нарушаются функции внешнего дыхания (сильная одышка) и кровообращения (тахикардия, гипотония).
Диспепсические расстройства
Икота, жидкий, неустойчивый стул, отрыжка, жажда и сухость во рту сопровождают каждое обострение хронического воспаления поджелудочной железы. Язык у таких больных обложен густым белым налётом, зачастую у них снижается аппетит.
Симптомы интоксикации
При приступах панкреатита в кровь выбрасывается большое количество продуктов распада ткани и воспалительных цитокинов, что обуславливает развитие симптомов острой интоксикации. Кроме температуры, проявлениями интоксикационного синдрома служат:
- Слабость, вялость, апатия. Боли в мышцах и суставах, быстрая утомляемость.
- Снижение упругости кожи, сухость и бледность кожных покровов.
- Снижение массы тела.
- Гипотония (снижение артериального давления).
- Снижение аппетита.